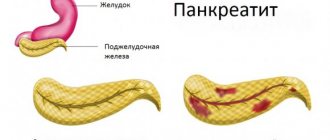
Острое или хроническое воспаление поджелудочной железы называется панкреатитом. Симптомы панкреатита схожи с признаками пищевого отравления. Поэтому некоторые люди, почувствовав тошноту и боль в области живота, не спешат обращаться к врачу за помощью. Они пытаются улучшить свое состояние самостоятельно, промывая желудок и употребляя большое количество газированной воды, чем еще больше наносят вред своему организму. Последствия запущенного панкреатита необратимы, поэтому очень важно знать все о болезни, особенно то, как ее распознать на начальных стадиях.
Строение и функции поджелудочной железы
Что это такое – панкреас, знают обычно только люди, связанные с медициной. Так на латинском звучит термин «поджелудочная железа». Pancreas представляет собой орган пищеварительной системы. Медики условно делят поджелудочную на головку с отростком, тело и хвост. На самом деле железа отличается более сложным строением. Она состоит из двух функциональных половинок (экзокринной и эндокринной), каждая из них имеет свое предназначение.
Экзокринная представляет собой большую половину поджелудочной железы. Она имеет много мелких выводных протоков и один крупный, по которому в просвет тонкой кишки выводится панкреатическая жидкость. Эта жидкость состоит из пищеварительных ферментов — амилазы, липазы, трипсина.
Эндокринная — меньшая часть органа, состоит из островков Лангерганса, которые представляют собой гормон-продуцирующие (эндокринные) клетки. Функция островков заключается в выработке гормонов, которые:
- отвечают за уровень сахара в крови (инсулин и глюкагон);
- регулируют секрецию желез, вырабатывающих гормоны (соматостатин);
- возбуждают аппетит (грелин);
- стимулируют выработку желудочного сока и подавляют активность поджелудочной железы (панкреатический полипептид).
Если экзокринная часть поджелудочной железы выделяет секрет по выводному протоку, то эндокринная половина органа не имеет выводных каналов и выделяет свой секрет (гормоны) непосредственно в кровоток и лимфоток.
Основная функция поджелудочной железы сводится к перевариванию жирной, углеводистой и белковой пищи. За расщепление жиров на жирные кислоты, которые затем всасываются стенками тонкой кишки, отвечают фермент липаза и желчные кислоты. Сложные углеводы расщепляет фермент альфа-амилаза на глюкозу и мальтозу. Расщепление белка на пептиды и аминокислоты обеспечивают протеазы.
Что такое панкреатит
Болезнь панкреатит возникает в результате воспаления тканей поджелудочной железы. Воспалительный процесс провоцирует закупорка выводных протоков железы, по которым панкреатический сок поступает в двенадцатиперстную кишку с целью переваривания пищи. Свойства пищеварительных ферментов таковы, что могут разрушить не только железистые ткани поджелудочной железы, но и прилегающие к ней части других органов.
Достоверно известно, от чего бывает у человека панкреатит. Как правило, в группу риска входят люди, употребляющие алкоголь, а также любители острых, жареных и жирных блюд. Но самые точные ответы на вопросы, что такое панкреатит, как его лечить и какой прогноз имеет патология, может дать только узкопрофильный медицинский специалист.
Как правило, причины возникновения закупорок выводных протоков заключаются в образовании камней, спаек или опухолей. В забитых протоках поджелудочной железы возникает сильное давление, в результате чего происходит сдавливание соседних тканей органа, в них нарушается кровообращение, и они отмирают.
В некоторых случаях давление в протоках железы настолько сильное, что их стенки не выдерживают и разрываются. В результате панкреатической жидкостью пропитываются ткани органа, после чего они перевариваются активизировавшимися пищеварительными ферментами. Болевой синдром острой формы заболевания настолько сильный, что у человека возникает болевой шок, и он теряет сознание.
Зная, что это за болезнь и насколько опасны ее последствия, не следует заниматься самодиагностикой и самолечением. В лучшем случае это приведет к тому, что патология примет хроническую форму, в худшем — к летальному исходу.
Основные причины хронического панкреатита — это недолеченная острая форма патологии (пациент нарушил рекомендации врача), бесконтрольный прием лекарств и злоупотребление алкоголем. Состояние поджелудочной железы безвозвратно ухудшается, ее паренхиму постепенно замещает соединительная ткань.
Хроническое заболевание периодически дает знать о себе болью в верхней части живота после приема нездоровой пищи. Далее, при отсутствии поддерживающего лечения, происходит расплавление тканей железы, сокращается выработка ферментов, способствующих перевариванию пищи. Поджелудочная атрофируется и перестает продуцировать гормоны, в результате у человека развивается сахарный диабет.
Причины возникновения боли при панкреатите
При воспалении поджелудочной железы нарушается процесс пищеварения. Патологические изменения тканей органа ведут к отеку протоков, соединяющих его с кишечником. Желчные кислоты и ферменты задерживаются в железе, агрессивно воздействуя на здоровые клетки.
В результате продукты питания, поступающие в ЖКТ, не перевариваются полностью, а задерживаются в желудке, поджелудочной железе и кишечнике. Возникают дополнительные очаги воспаления. На фоне этого развивается вздутие живота, неконтролируемая рвота, язвенные поражения стенок органов, инфекция.
Все патологические процессы сопровождаются болью в области живота. При обострении недуга локализацию спазмов сложно определить. Употребление жареной, копченой, острой, сладкой пищи и алкоголя усугубляют ситуацию, провоцируя приступ панкреатита.
Боли при воспалении поджелудочной железы возникают в силу различных факторов:
- наследственные причины;
- нарушения в питании (злоупотребление алкоголем, наличие в рационе тяжелой и раздражающей пищи);
- болезни, новообразования и травмы органов ЖКТ;
- изменения гормонального фона;
- прием лекарственных препаратов;
- нарушение строения протоков, при котором затрудняется поступление ферментов, дальнейшее расщепление и переваривание пищи;
- разрушение тканей поджелудочной железы и близлежащих органов под действием желчных кислот, развитие воспаления, отека и сдавливания внутренних органов.
Боли при воспалении поджелудочной железы возникают в силу различных факторов.
В результате воспаления на поджелудочной железе и окружающих органах возникают эрозийные изъязвления, кисты и свищи, что также провоцирует возникновение боли.
Какая боль?
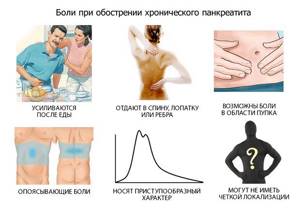
При остром приступе пациента мучают сильные боли, снять которые удается только с помощью медикаментов. Характер болевого синдрома при хроническом течении зависит от индивидуальных особенностей протекания заболевания, степени повреждения тканей поджелудочной, частоты приступов и образа жизни пациента.
При остром приступе пациента мучают сильные боли, снять которые удается только с помощью медикаментов.
Временами пациенты испытывают боли на голодный желудок (утром перед приемом пищи или ночью). Эти болевые ощущения могут возникать на фоне язвы, сопутствующей панкреатиту.
Иногда тупая или ноющая боль появляется в ночное время, что вызвано нарушением диеты или перееданием на ночь. Поврежденная поджелудочная не вырабатывает достаточное количество ферментов, необходимых для переваривания пищи, что создает на нее дополнительные нагрузки, провоцирующие спазм.
При обострении постоянные болевые ощущения опоясывающего характера возникают после еды. При употреблении в пищу запрещенных продуктов негативные симптомы могут усиливаться.
При жгучих и резких болях, сопровождающихся тошнотой, рвотой, поносом, ознобом и высокой температурой, пациенту следует немедленно обратиться к врачу. Такой приступ снимают только в условиях стационара.
Чаще всего боли возникают после еды и длятся продолжительное время. При обострении болезни их можно снять только с помощью лекарств. У разных пациентов длительность острого приступа может варьироваться от нескольких минут до нескольких дней.
После купирования симптомов болезненные ощущения могут продолжаться еще в течение недели, иногда усиливаясь в ночное время.
Длительность болевого синдрома зависит от индивидуальных особенностей организма и тщательности соблюдения рекомендаций лечащего врача.
Чаще всего боли возникают после еды и длятся продолжительное время.
Локализация боли во время приступа зависит от поврежденной части поджелудочной железы.
Точное расположение участка боли сами пациенты определить не могут, по мнению медиков, наиболее вероятный ее источник находится в эпигастральной области.

Поджелудочная железа окружена большим количеством нервных окончаний, на которые оказывается давление при воспалении и отеке. Поэтому боль иррадиирует в различные органы.
В заднем проходе
Нередко приступ панкреатита сопровождается вздутием живота и расстройством стула (запор или понос), провоцирующих боли в промежности. Плохо переваренные кусочки пищи служат причиной развития воспалительного процесса в прямой кишке и заднем проходе, в результате которого при испражнении и после дефекации возникают болезненные ощущения.
Спазм, по характеру напоминающий межреберную невралгию, возникает при воспалении хвостовой части поджелудочной железы.
Отекший орган оказывает давление на нервные отростки, и боль локализуется в левом подреберье.
При воспалительном процессе в головной части железы спазм отмечается в правой части брюшины с локализацией в правом подреберье. В зависимости от сопутствующих заболеваний боли могут быть различной интенсивности.
Непрерывные интенсивные спазмы в груди при панкреатите следует отличать от сердечных болей при стенокардии, характеризующихся волнообразностью.
Непрерывные интенсивные спазмы в груди при панкреатите следует отличать от сердечных болей при стенокардии, характеризующихся волнообразностью. При врачебном осмотре пациента отмечается усиление боли при пальпации поджелудочной железы.
В пояснице
Опоясывающие боли во время панкреатита при сдавливании нервных спинномозговых окончаний вызывают иррадиацию в поясничную область, крестец и промежность. Эти симптомы при отсутствии точного диагноза можно принять за проявления болезней почек и мочевыделительной системы.
Области живота
Воспалившаяся головка поджелудочной железы провоцирует возникновение боли в правом боку, которая усиливается при наличии камней или кисты.
При гастрите, часто сопутствующем панкреатиту, часть непереваренной пищи остается в желудке, вызывая его раздражение и болезненные ощущения.
Для острых приступов панкреатита характерны спазмы в левом боку с отдачей внизу живота. Болезнь усугубляется гнилостными процессами в кишечнике, возникающими на фоне недостаточного переваривания пищи, и чревата инфекционным заражением внутренних органов.
При панкреатите в организме уменьшаются запасы кальция и других необходимых элементов, что способствует развитию заболеваний опорно-двигательной и нервной систем. Пациенты страдают мигренью, у них болят суставы в коленях и локтевых сгибах.
Терапия заболевания осуществляется, согласно результатам диагностического обследования, которое назначают при первых признаках болезни.
Проводится ультразвуковое исследование брюшной полости, при необходимости назначают рентгенографию и МРТ.
Для диагностики состояния органов пищеварения необходимо копрологическое исследование каловых масс, данные которого могут свидетельствовать о нарушениях пищеварительного процесса.
Выполняется общий и биохимический анализы крови и мочи, анализ на ферменты поджелудочной железы (содержание трипсина, липазы, амилазы и их эффективность), а при сопутствующих болезнях проводится исследование крови на сахар.
Для облегчения и купирования боли при обострении панкреатита в домашних условиях нужно следовать 3 главным правилам:
- для снятия отека на пораженную область рекомендуется положить холодный компресс;
- следует полностью отказаться от приема пищи на период обострения (1-2 дня), заменив его употреблением теплой воды (в сутки 2 л и более);
- полный покой и отсутствие психологических и физических нагрузок.
Медикаментозное лечение осуществляется в соответствии с указаниями лечащего врача.
Лечение
Чтобы не спровоцировать усиление приступа, в первые несколько дней после его начала пациент находится на голодной диете.
Разрешен прием щелочной минеральной и питьевой воды без газа и некрепкого отвара шиповника. Постепенно в меню вводят различные протертые супы, кисели и каши.
Одновременно ведется прием лечебных препаратов, купирующих боль и способствующих восстановлению функций поджелудочной железы.
Медикаментозное
Для купирования боли используются спазмолитические препараты, снижающие тонус мышц (таблетки Дротаверина, Но-шпы). Симптомы воспаления помогают снять обезболивающие и жаропонижающие средства (Парацетамол, Ибупрофен). Прием диуретиков способствует устранению отека (Фуросемид, Лазикс).
https://www.youtube.com/watch?v=qmBDBh9fdPs
Предупреждение развития инфекционного заражения проводится с помощью антибиотиков пенициллинового ряда или цефалоспоринов. Важным направлением терапии хронического панкреатита является нормализация выработки поджелудочной железой необходимых ферментов. При их недостатке используют препараты Панзинорм, Фестал, Креон, Панкреатин.
При обострении панкреатита боли носят опоясывающий характер с иррадиацией в левое или правое подреберье. При поражении всего органа болевые ощущения появляются за грудиной и в области спины, кишечнике.
Для острого холецистита характерными являются боли в правом подреберье с отдачей в спину, спровоцированные перееданием, нарушением диеты, физическими нагрузками. Боли присутствуют в верхней части живота, возникает приступ желчной колики, связанный с нарушением оттока желчи.
Появление болей при панкреатите у мужчин часто связано с острым возникновением заболевания, спровоцированным избыточным приемом пищи или алкоголя, чрезмерными физическими нагрузками.
Многие из них считают начало заболевания простым пищевым расстройством и редко обращаются к медикам.

Интенсивность боли возрастает после еды и приема спиртных напитков с отдачей в область спины, предплечий, за грудину.
При переходе заболевания в хроническую форму тупые, ноющие боли приобретают регулярный характер и длятся 2-3 часа, медленно теряя интенсивность.
Возникновение панкреатита у женщин часто связано с нарушениями в питании, нерегулярностью приема пищи, вредными привычками. Провоцируют его возникновение также проблемы с избыточной массой тела и попытки похудеть с помощью различных диет с уменьшенным содержанием в пище белков и жиров.
Часто причиной воспалительного процесса у женщин служат патологии органов желудочно-кишечного тракта, нарушение оттока желчи и развитие желчнокаменной болезни.
В силу женского характера боли долгое время терпеливо переносятся, что способствует развитию воспаления и увеличению очага поражения.
С возрастом риск возникновения острого панкреатита у женщин возрастает, что приводит к необходимости оперативного вмешательства у 30 % пациенток.
В силу женского характера боли долгое время терпеливо переносятся, что способствует развитию воспаления и увеличению очага поражения.
При беременности
Виды панкреатита
В связи с тем, что панкреатит поджелудочной железы у каждого человека развивается и протекает по-разному, медики классифицировали патологию с учетом ее особенностей.
По течению
Сегодня диагностируют 6 основных видов воспаления поджелудочной железы:
- Острый панкреатит. Стремительно развивающееся воспаление. При отсутствии лечения высока угроза необратимых изменений тканей органа.
- Острый рецидивирующий. Приступы острого панкреатита повторяются в течение 6 месяцев.
- Рецидивирующее хроническое воспаление поджелудочной железы. Имеет симптомы острого, но после лечения ткани органа восстанавливаются не полностью.
- Обструктивный. В выводных протоках органа присутствуют кальцинаты (отложения), выводные каналы расширены или сужены.
- Хронический необструктивный. Экзокринная часть поджелудочной теряет свои функции из-за разрушения тканей, эндокринная часть поражается меньше. Выводные протоки расширяются, в тканях органа скапливается патологическая жидкость, формируются псевдокисты.
- Кальцифицирующий. Разновидность и самостоятельная форма необструктивного типа. Сопровождается отложением солей кальция не в протоках органа, а в его паренхиме.
Острый и рецидивирующий панкреатит отличается от хронической формы патологии тем, что в первых двух случаях ткани поджелудочной железы могут быть восстановлены полностью, а в последнем — после проведенного лечения остаются структурно-функциональные нарушения.
По характеру поражения железы
Отечный характер — это начальная стадия воспалительного процесса. Она завершается самостоятельно или переходит в панкреонекроз. Спровоцировать отечность могут желчные камни, закупорив проток железы.
Во время диагностики панкреатита поджелудочную железу исследуют на характер поражения ее тканей.
Деструктивный характер поражения — когда наблюдается полное или частичное отмирание тканей органа. Другое название — панкреонекроз. Его разновидности:
- мелкоочаговый — поражает ткани одной анатомической части органа (хвоста, тела или головки);
- средне- и крупноочаговый — отличается от мелкоочагового величиной области поражений поджелудочной железы;
- субтотальный — отмирают ткани большей части органа;
- тотальный — полный некроз тканей всех отделов поджелудочной железы.
По фазе развития болезни
Острый панкреатит имеет следующие стадии развития:
- Ферментативная — наблюдается первые 3-5 дней. В это время происходит отмирание тканей, наблюдается эндотоксикоз (выброс токсинов в организм).
- Реактивная — начинается на вторую неделю болезни. Характерно стерильное воспаление (то есть без влияния микробов) на фоне очагов некроза. Клинически это состояние выражается парапанкреатическим инфильтратом (скопление в клетках инородных элементов с лимфой и кровью) и резорбтивной лихорадкой (повышение температуры на 1-2°C из-за попадания в кровь продуктов распада тканей).
- Секвестрация — наступает на 3 неделю заболевания и может длиться до полугода. Секвестры (участки омертвевших тканей среди живых) начинают появляться на 10-14 сутки после начала болезни. Патология имеет две разновидности: стерильный панкреонекроз с образованием кист и инфицированный с гнойным осложнением.
Фаза исходов — прогнозируется спустя полгода от начала заболевания. Возможные исходы: полное или неполное выздоровление, стойкое патологическое изменение органа, летальный исход.
Фазы течения хронического панкреатита:
- Бессимптомная. Патология обнаруживается случайно, по результатам лабораторных анализов крови или мочи, а также при УЗИ брюшной полости.
- С клиническими проявлениями. Хронический панкреатит разделяется на 4 стадии, каждая из них имеет свои подстадии, отличающиеся интенсивностью болей, наличием осложнений и длительностью протекания патологии.
Классификация
Принято выделять острый и хронический панкреатит согласно клинике и активности процесса.
Острый панкреатит — это остро протекающее асептическое воспаление поджелудочной железы, при котором активируются ферменты поджелудочной железы, что ведет к аутолизу (перевариванию собственной паренхимы). В этом случае образуется порочный круг: чем больше повреждено клеток, тем больше ферментов «вырываются» наружу и продолжают разрушать орган. Развивается местное воспаление (панкреатит) в организме, происходит мощная интоксикация ферментами и продуктами распада клеток железы. Страдают многие органы и системы, т.к. токсины разносятся током крови.
В железе происходят следующие изменения: отек ткани, увеличение ее размеров, некротические процессы и диффузное воспаление жировой клетчатки вокруг поджелудочной железы.
Острый панкреатит делят на две формы:
- Отечный панкреатит.
- Некроз поджелудочной железы (панкреонекроз). Бывает трех видов (гнойный, геморрагический, жировой).
Отечная форма характеризуется, как понятно из названия, отеком поджелудочной железы. При этом ее ткань уплотняется, но дольчатость структуры остается, и геморрагии не появляются. Может скопиться экссудат под печенью. В некоторых случаях можно визуализировать участки жирововго некроза органа (это мертвые участки). При этой форме другие органы и ткани не страдают.
При жировом типе панкреонекроза орган так же отечен и увеличен в размере, но дольчатая структура нарушена. Клетчатка и паренхима органа, большой сальник, брюшная полость содержат множество участков некроза. При этом в брюшную полость пропотевает до 200- 300 мл. серозной жидкости, содержащей ферменты. Геморрагический тип панкреонекроза отличается образованием очагов кровоизлияния в ткани хвоста и головки железы. В самой паренхиме наблюдается большое число участков некроза, отекает клетчатка, окружающая поджелудочную. В брюшной полости может быть до 1 литра жидкости геморрагического характера с множеством ферментов и токсических веществ, которые являются опасными для организма.
Гнойный некроз поджелудочной железы характеризуется образованием некротических участков с гнойным содержимым в области головки, хвоста и тела органа, гной расплавляет ткань железы и клетчатки вокруг нее. Скапливаемая в брюшной полости жидкость уже гнойного характера.
Воспаление поджелудочной железы вызывает очень тяжелые осложнения, которые зачастую тяжело предотвратить:
- Кровотечение.
- Воспаление клетчатки вокруг органа.
- Абсцесс.
- Гнойный или ферментативный панкреатит.
- Желтуха механического генеза.
- Образование свищей (наружных, внутренних).
- Формирование ложной кисты.
- Осложнения со стороны дыхательной системы.
Как проявляется панкреатит
Симптомы при панкреатите, особенно острой формы, ярко выражены, поэтому не обратить внимание на них невозможно. В основном они проявляют себя болью вверху живота, тяжелыми расстройствами пищеварения и плохим самочувствием.
Острый
Основные симптомы при панкреатите:
- Нарушение работы желудочно-кишечного тракта. Вздутие живота, рвота и тошнота — это первые признаки панкреатита.
- Сильная боль в верхней части живота, она может принимать опоясывающий характер, отдавать в поясницу.
- Субфебрильная температура (37,1-38°C).
- Образовывается белый налет на языке, появляется сухость во рту. Причина — снижение функций слюнных желез.
- Головокружение, головные боли, повышенная потливость. Такое проявление симптомов характерно для сильного отравления организма токсинами, которые попадают в кровь из поврежденной поджелудочной железы.
- Повышение артериального давления.
- Изменение оттенка кожи на бледный, синюшный, желтушный в области спины и живота. Причина — сильное повреждение паренхимы органа, из которой кровь начинает поступать под кожу.
Симптомы острого панкреатита развиваются подобно сильному пищевому отравлению. Чтобы не начать лечение несуществующего заболевания, нужно знать, какие признаки отличают острое воспаление поджелудочной железы от интоксикации организма, спровоцированной пищей плохого качества или иным фактором.

Зная все симптомы и признаки панкреатита (где болит, как меняется оттенок кожи, до какой степени может ухудшиться самочувствие), не стоит заниматься самолечением. Все, что можно сделать при сильном болевом синдроме до приезда бригады скорой медицинской помощи, — это принять таблетку Но-шпы форте.
Основной симптом, который позволит больному самостоятельно различить эти два вида патологии,— это нарушение стула. При пищевом отравлении в первую очередь у человека появляется тошнота, рвота и водянистый зловонный понос. При остром панкреатите, наоборот, наблюдаются запоры, появляется боль (постоянная, режущая, тупая) в верхней части живота, тошнота и рвота, иногда с примесью желчи.
Хронический
В отличие от острой формы патологии, признаки хронического панкреатита более стерты. Особенно данный фактор касается начальной (бессимптомной) стадии хронического воспаления, которая может длиться 5-10 лет. Основные симптомы при хроническом панкреатите, которые невозможно пропустить, заключаются в появлении болей примерно через 15 минут после приема нездоровой пищи. Состояние может сопровождаться легким подташниванием, вздутием живота, диареей.
Симптомы панкреатита, который существует более 10 лет, отличаются от бессимптомной стадии патологии тем, что обострение болей случается редко (причина в замещении тканей поджелудочной соединительной тканью). У таких больных поджелудочная железа перестает вырабатывать необходимое количество панкреатического сока, что проявляется потерей веса, бледностью и сухостью кожных покровов, периодическим нарушением стула. На аппетит больные жалуются редко.
Клиническая картина
Теперь рассмотрим, какие симптомы возникают у больного при разном виде панкреатита.
Острая форма
Хроническую форму панкреатита необходимо лечить комплексной терапией, включающей в себя следующие разновидности групп медикаментозных средств
Панкреатит железы в острой фазе имеет ярко выраженные симптомы: болевой синдром в левом углу или же в середине живота. При остром течении болезни боль способна усиливаться после жирной еды.
Отметим, что боль носит постоянный или приступообразный характер, и усиливается в положении больного на спине. Поэтому, чтобы сделать менее болезненное состояние, необходимо выбирать удобную позу для сна.
Помимо болевого синдрома, у больного возникает тошнота, вплоть до сильной рвоты, часто наблюдается лихорадка и потливость.
Панкреатит его признаки (дополнительные):
- Вздутие живота;
- Стул глинистого цвета;
- Икота;
- Повышенное или же низкое АД;
- В пупочной области у больного наблюдается синюшность или пятна зеленовато-синего цвета.
Помните, если вовремя распознать первые признаки панкреатита и начать своевременное лечение, то заболевание не перейдет в хроническую стадию.
Симптомы при панкреатите в хронической стадии отличаются от острого течения болезни.
Хронический панкреатит
Первые симптомы панкреатита – боль, но она возникает в верхнем и среднем отделе живота. Основные симптомы панкреатита у взрослых:
- Понос;
- Тошнота;
- Рвота, но периодическая;
- Сильная отрыжка;
- Урчание в области живота;
- Стеаторея – означает, что у больного кал с жирным блеском или же приобретает кашеобразную консистенцию;
- Общее недомогание;
- В анализе крови повышенное СОЭ.
Отметим, что у панкреатита симптомы своеобразные, ведь часто при хроническом течении болезни возникает признак Тужилина.
Что это значит? Многие путают этот признак с иным заболеванием.
Поэтому, если у вас на кожном покрове в области груди или на спине возникают красные капельки, и нет иных симптомы, то это не означает, что у вас может быть и не хронический панкреатит. Поэтому, чтобы поставить точно диагноз, необходимо пройти ряд диагностического обследования.
Также читайте: Обострение хронического панкреатита симптомы и лечение
Реактивный панкреатит
Реактивный панкреатит, его симптомы и лечение у взрослых в этой форме отличается от иных видов болезни. Ведь при реактивном панкреатите первоначальные симптомы слабо выражены. Поэтому лечение панкреатита у взрослых проходит по симптоматическому курсу.
Что касается ранней клинической картины, то у больного возникает: вздутие живота, изжога, небольшая тяжесть в области живота и тошнота. Если больному вовремя не оказана первая помощь при панкреатите (реактивном), то у больного к вышеописанным симптомам присоединяется рвота, повышается температура тела, а также возникает общая интоксикация организма.
Воспаление поджелудочной железы у детей
Панкреатит случается и в детском возрасте, но его протекание чаще всего малозаметно, что становится причиной перехода патологии в хроническую форму. Основными признаками, проявляющимися на начальном этапе развития панкреатита, принято считать отсутствие у ребенка аппетита, быструю утомляемость и частую смену настроения.
Нередко патология маскируется под другие заболевания, которые имеют похожие симптомы, — гастрит, дисбактериоз, язвенная болезнь, кишечная непроходимость.
Как правило, приступы боли возникают через несколько минут после приема острой, слишком соленой или жареной пищи. Если у ребенка появляется рвота, то она не приносит облегчения, как случается при обычном расстройстве желудка.
Самые частые причины панкреатита у детей:
- отсутствие режима питания;
- употребление вредной пищи;
- длительный прием лекарств;
- физическая травма живота;
- пищевое отравление;
- пороки органов пищеварения;
- глистная инвазия.
Терапия острой или хронической формы воспаления поджелудочной железы у детей должна проходить под контролем врача на стационаре. Схема лечения составляется индивидуально для каждого пациента. Как правило, она включает пищевую адаптацию и прием медикаментозных препаратов.

Симптомы воспаления поджелудочной железы у детей, как и у взрослых, также могут проявляться острой опоясывающей болью вверху живота.
В первые сутки лечения ребенку назначают голодную диету, а затем — щадящую, которая состоит из продуктов, не стимулирующих выработку железой пищеварительных ферментов. Маленьким пациентам прописывают щелочную воду и введение внутривенно глюкозы, а при необходимости капают гемодез или реополиглюкин.
С целью снятия болевого синдрома назначают:
- Анальгетики и спазмолитики — для купирования болевого синдрома (Парацетамол, Но-шпа, Папаверин).
- Ферментные препараты — для улучшения функции пищеварения (Панкреатин).
- Антисекреторные средства — для подавления активности секреторной функции желез (Апротинин).
- Антигистамины — при зудящей сыпи на коже, возникающей в результате интоксикации организма (Диазолин, Супрастин).
- Антибиотики — с целью снятия воспаления при запущенной форме панкреатита (Цефтриаксон, Цефотаксим).
Если панкреатит не удается вылечить с помощью консервативных способов, применяется хирургическое вмешательство. Может быть удалена пораженная часть органа, вырезан желчный пузырь, иссечены некротические участки тканей, проведено вскрытие и дренирование абсцесса.
Характеристика боли
Характер и локализацию боли при панкреатите можно считать индивидуальными, но с другой стороны они зависят от течения воспалительного процесса. При остром панкреатите боль возникает непосредственно после употребления пищевого раздражителя. С прогрессированием патологических нарушений боль при панкреатите постепенно нарастает.
Больной мечется в безуспешных поисках облегчающей позы. Однако в большинстве случаев ни поза «эмбриона» (подтянутые к животу ноги), ни положение на боку, ни положение полусидя не приносят долгожданного облегчения. В лежачем положении на спине отмечаются более выраженные болевые симптомы.
Зачастую боли при панкреатите локализуются в верхней области живота. Обычно это эпигастральная часть, но иногда боль может сместиться в левое или правое подреберье. Изредка болевые ощущения при остром панкреатите напоминают боли, характерные для стенокардии.
Проявляются они пекущими, жгучими неприятными симптомами в загрудинной области, распространяющимися на левую часть спины, левую часть нижней челюсти или руку. Хронический панкреатит проявляет себя тем, что боли не имеют четкой локализации. Они могут быть разными и по интенсивности:
Большинство пациентов, страдающих хроническим панкреатитом, наблюдают периодичность возникающих болей, другими словами, схваткообразный тип. При панкреатите боль может быть разной интенсивности. Но чаще всего она настолько высока, что могут возникнуть даже психические нарушения.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Обратите внимание! Боль при хроническом панкреатите напрямую взаимосвязана с употреблением жирной, острой или жареной пищи и алкоголя. Первые признаки боли наблюдаются спустя полчаса после еды.
Язвенноподобная боль, то есть боль на пустой желудок наблюдается очень редко. Иногда после периодов улучшения наступают промежутки усиления боли.
Если боль исчезла, это не всегда повод для радости. Особенно это касается тех ситуаций, когда боль была очень сильной. Ее внезапное исчезновение сигнализирует о том, что в большей части тканей развивается некроз.
Статистика заболеваемости
Согласно статистике, в России заболевание панкреатит является сильно распространенным. Причины возникновения:
- 40% больных — это люди, часто употребляющие алкоголь.
- 30% — патология возникла по причине желчнокаменной болезни и закупорке выводного протока железы.
- 20% — причиной панкреатита стал избыточный вес.
- 5% — врожденная патология органов пищеварения привела к воспалению поджелудочной.
- 4% — длительное или бесконтрольное лечение какого-либо заболевания сильнодействующими лекарствами, интоксикация организма.
- 1% — причины панкреатита не установлены.
По данным мировой статистики, в год панкреатитом заболевает около 800 человек на 1 млн населения земного шара.
К какому врачу обратиться при панкреатите
При подозрении на панкреатит больного госпитализируют, после чего его здоровьем занимаются следующие врачи:
- Терапевт — проводит осмотр больного: пальпация живота с целью выявления локализации и характера боли.
- Онколог — занимается больными, у которых при УЗИ поджелудочной были выявлены новообразования.
- Хирург-реаниматолог. Панкреатит лечится с участием этого специалиста тогда, когда больной был госпитализирован с симптомами тяжелого приступа (обморочное состояние, высокая температура).
- Гастроэнтеролог — занимается лечением пациентов, которые идут на выздоровление. Помимо лекарств, назначает лечебную диету.
- Эндокринолог — контролирует протекание панкреатита. Занимается предотвращением осложнений вроде сахарного диабета.
Впоследствии лечащим врачом пациента, перенесшего воспаление поджелудочной железы, становится терапевт.

При обнаружении у себя симптомов панкреатита советуем незамедлительно обратиться к врачу. Это может спасти вашу жизнь.
Врач наблюдает за состоянием здоровья железы и периодически направляет пациента на обследование к узкопрофильным специалистам.
Методы диагностики и необходимые анализы
Диагноз острый или хронический панкреатит врач ставит на основании полученных результатов обследования больного. Для точной диагностики заболевания пациенту назначаются:
- Биохимический и общий анализ крови.
- Анализ мочи и кала.
- УЗИ брюшной полости.
- Рентгенография поджелудочной.
- Обследование слизистой оболочки ЖКТ (процедура ЭГДС).
- Обследование желчного пузыря, выводных протоков железы (процедура ЭРХПГ).
Панкреатит имеет симптомы, похожие с симптомами других болезней пищеварительной системы – острая кишечная непроходимость, язвенные заболевания. Поэтому некоторым больным могут назначить дифференциальную диагностику, чтобы выявить патологические признаки, характерные только для заболевания поджелудочной железы.
Как лечить панкреатит в острой форме
Лечение панкреатита острой формы требует комплексного подхода, поэтому больного с воспалением поджелудочной госпитализируют. После постановки точного диагноза лечащий врач формирует индивидуальную схему лечения пациента.
Снятие боли
При острой форме возникает сильно выраженный болевой синдром. В таком случае лечить панкреатит начинают анальгетиками (Баралгин, Пенталгин, Анальгин) и спазмолитиками (Но-шпа, Папаверин). Быстро снимает боль препарат Атропин в виде подкожных инъекций. Ввести его пациенту может врач скорой помощи.
Покой
Больному, госпитализированному с острым панкреатическим приступом, обеспечивают полный покой. Пациента укладывают на постель. Рекомендуют ему поджать колени к груди, что уменьшает боль.

Полностью вылечить панкреатит невозможно. Все, что могут врачи, – это снять боль и остановить воспалительный процесс, а затем непрерывно проводить поддерживающее лечение.
К области расположения железы прикладывают ледяной компресс, что также способствует снятию болевых ощущений.
Голодание
При приступах острого воспаления поджелудочной железы больному прописывают лечебное голодание:
- Первые 2-3 дня госпитализации пациент пьет только теплый отвар шиповника или теплую негазированную минеральную воду (Боржоми, Ессентуки No 17, Нарзан). Холодная жидкость категорически противопоказана, так как ее употребление приводит к приступам боли.
- На 3 или 4 день пациенту дают понемногу суп из перетертых овощей и без соли (должно быть не менее 7 приемов пищи).
- На 5 сутки больному назначают диетический стол No 5.
В период ремиссии (ослабление или полное исчезновение симптомов болезни) врачи рекомендуют отказываться от пищи 1 раз в неделю с целью профилактики.
Характер и локализация боли при панкреатите
Основной признак панкреатита – это возникновение боли при воспалении поджелудочной железы. Симптом развивается на фоне протекающего патологического процесса, непосредственно в поджелудочной железе. Как правило, болевой признак возникает с левой стороны, непосредственно под ребрами.
Как только возникает боль, необходимо немедленно обратиться к лечащему врачу. Не стоит думать, что если в домашних условиях устранить боли при панкреатите, симптомы не проявятся на протяжении некоторого времени, то вы избавились от панкреатита.
Нет, данное заболевание требует комплексной терапии, нельзя просто принимать спазмолитические лекарственные препараты.
Именно симптомы боли при панкреатите являются первопричиной значительного ухудшения общего самочувствия пациентов с данной разновидностью патологии, а также располагающим фактором для непременного посещения врача.
При воспаленной поджелудочной железе у больного возникает не только болевой признак, но и иные симптомы, характерные для панкреатита.
Что касается болевого признака, то он возникает на фоне разнообразных причин. Например, чаще всего при боли при панкреатите симптомы возникают у больного на фоне дистрофических изменений.

Каждый больной должен понимать, что при дистрофических изменениях панкреатические ферменты начинают постепенно выходить за свои анатомические границы. Именно по этой причине у больного и возникает боль.
Развитие воспалительных нарушений в железе при течении хронической формы поражения паренхиматозной железы сопровождается менее интенсивными болезненными проявлениями.
Вторая не менее распространенная причина боли при панкреатите – нарушение микроциркуляции ткани. При нарушении отмечается достаточно выраженный отек, для которого характерно стремительное накопление жидкости. Отек и провоцирует боль при таком заболевании.
Врачи отметили, что часто у больных возникает болевой признак на фоне блокировки, а именно протокой железы.
В более тяжелых случаях основной признак заболевания и иные симптомы панкреатита возникают на фоне имеющегося гнойного воспаления.
Острая либо тупая боль поджелудочной, является характерным признаком развития панкреатита, возникающего на фоне ряда причин
Помните, что болевой признак необходимо устранять, в противном случае заболевание будет и дальше прогрессировать и возникнут уже серьезные осложнения.
Когда происходит нарушение поджелудочной железы, то у больного может носить разный характер боли при панкреатите. При панкреатите отмечают несколько характеристик признака.
- Приступообразная. Такой признак говорит о том, что заболевание прогрессирует. Поэтому не стоит пытаться приступообразную боль устранять самостоятельно, необходимо немедленно обратиться к лечащему врачу.
- Если заболевание возникает у ребенка, то боль напоминает колики. Отметим, что в раннем детском возрасте заболевание развивается крайне редко.

Панкреатит у детей – автокаталитическое ферментативное воспалительно-дистрофическое поражение поджелудочной железы - Болевой признак может носить не только острый и жгучий характер. Часто больного мучает достаточно сильная тянущая или сдавливающая боль. Такой признак свидетельствует об остром течении болезни. При остром панкреатите развивается и опоясывающая боль, которая может носить длительный характер.
- Если заболевание протекает в хронической форме, то больного могут мучать и ночные боли. Такой признак редко купируется простыми спазмолитическими препаратами, необходимо использовать комплексную терапию.
- У некоторых больных при хроническом панкреатите возникает тупая боль.
Каждый больной должен понимать, что боль при воспаленной поджелудочной железе начинает усиливаться после приема жареной или острой пищи.
Появление тупой либо острой боли в зоне эпигастрия является неотложным поводом для срочного посещения врача гастроэнтеролога, проведения полной диагностики и назначения соответствующего лечения.
Чтобы предотвратить сильную боль, необходимо придерживаться правильного диетического питания, это поможет наладить работу ПЖ и снять спазмы. При панкреатите могут образовываться кисты, в этом случае у больного возникает умеренный дискомфорт.
Основная причина возникновения кист при панкреатите заключается в отмирании железистой ткани. При этом постепенно начинает образовываться соединительная ткань и орган увеличивается в размере. Именно по этой причине и возникает боль.
В медицинской практике есть такое понятие, как аллодиния. Что это значит? В этом случае, больного мучает боль на протяжении длительного времени. При аллодинии, отмечается достаточно яркое патологическое изменение чувствительности.
На фоне этого основной признак способен при проникновении раздражителя, даже если он имеет незначительное воздействие на организм больного.
При панкреатите боль может и полностью отсутствовать. Такое явление возникает только в том случае, если при хроническом панкреатите ранее она была интенсивная, а в период ремиссии она отсутствует.
Дополнительные симптомы при панкреатите кроме боли:
- У больного возникает сильная тошнота вплоть до рвоты.
- Отмечается снижение массы тела на фоне отсутствия аппетита.
- При скоплении газов возникает вздутие живота, что приносит больному массу дискомфорта.
Необходимо отметить, что постоянная и достаточно сильная боль может привести к психологическим расстройствам. Поэтому необходимо предпринимать меры, чтобы предотвратить серьезные проблемы со здоровьем.
На этот вопрос очень сложно ответить. Точно сказать, сколько длиться боль при таком заболевании, нельзя. Но существует определенная классификация.
Когда болезненные ощущения с высокой интенсивностью резко прекращают свое проявление и состояние пациента быстро нормализуется, это может послужить поводом не для радости, а для проведения дополнительных диагностических процедур.
В первом случае симптом может держать на протяжении 10 дней, при этом наблюдается продолжительная ремиссия.
Во втором случае, у больного боль длится на протяжении от 30-60 дней. Болевой синдром длительный, поэтому чаще всего говорит об алкогольном панкреатите.
Если она не прекращается даже после приема медикаментозных препаратов, то это является показанием для оперативного вмешательства.

Давайте ответим на вопрос, где болит при панкреатите? Боль способна локализоваться в разнообразных отделах. Чаще всего, локализуется именно в области эпигастрия.
Боль может быть связана с внутрипротоковой гипертензией, вызванной как нарушением оттока панкреатического сока, так и с повышением его объема в результате усиленной стимуляции.
Но, в некоторых случаях, признак способен отдавать и в левое подреберье. В большинстве случаев, боль отдает при воспаленной поджелудочной железе в левую лопатку, а также в руку.
Если заболевание протекает в хронической форме, то в таком случае болевой синдром локализуется в нижней или же в средней части живота.
Очень часто, при хроническом течении болезни боль возникает в нижней части грудной клетки. Также характерно возникновения болевого признака в области поясницы. Порой такая проблема не купируется простыми спазмолитическими препаратами.

Отмечается и межреберная невралгия. Для того чтобы было более понятно, то поджелудочную железу разделяют на несколько частей, а именно на головку, тело и хвост.
Если воспалительный процесс у больного протекает именно в головке поджелудочной железы, то у больного возникает болевой синдром строго в правом подреберье. Если затрагивается хвост ПЖ, то возникает боль при панкреатите в левом подреберье.
Нередко болевой синдром отдает и в область поясницы. В этом случае больного тревожит схваткообразная боль, которая может напомнить почечную колику.
При панкреатите происходит потеря кальция и иных питательных компонентов. Такое явление влечет за собой боль в суставах.
Для того чтобы облегчить общее состояние при болевом синдроме, необходимо придерживаться очень простых правил.
- При панкреатите нужно отказаться от вредных продуктов. Придерживаться правильного питания, исключить из рациона жареные и острые блюда.
- Если боль при панкреатите острая, то в домашних условиях можно на область живота наложить холодный компресс, который поможет немного снять отек с пораженного органа.
- Стараться избегать стрессовых ситуаций.
Помимо этого больному необходимо придерживаться и правильного питьевого режима. В сутки выпивать не менее 2-х литров жидкости.
При выраженном болевом синдроме необходимо принимать уже спазмолитические лекарственные препараты. Рассмотрим самые эффективные средства для снятия боли.
Но помните, если нижеописанные средства не приносят положительного результата, то необходимо немедленно обратиться к доктору.
Для устранения признака, больному назначают анальгетики и спазмолитические препараты. В комплексе прописывают антигистаминные средства, чтобы быстро подавить деятельность ПЖ.
Дозировка подбирается с учетом индивидуальных особенностей организма пациента. Начинать лечить необходимо с минимального уровня приема медикаментов, с постепенным увеличением дозы.
Для ослабления секреторной выработки, врачи могут назначить больному препарат Омепразол, средство является ингибитором протонной помпы.
В качестве быстрого снятия болевого признака врачи назначают больному препарат Парацетамол. Лекарственное средство обладает достаточно выраженным спектром действия, так как относится Парацетамол к группе аналгетик-антипиретик.
Основное действие препарата направлено не только на устранения боли, Парацетамол обладает и противовоспалительным спектром. Поэтому помогает снять признаки воспаления и устранить иные симптомы панкреатита.
Принимать при таком заболевании препарат в дозировке по 200-500 мг. Отметим, что дозировка подбирается в индивидуальном порядке, в зависимости от вида и степени тяжести болезни. При неправильно подобранной дозировке, возникает побочная реакция. Отмечается нейтропения или появляется сильная аллергическая реакция.
В домашних условиях при остром течении болезни можно принимать препарат Ибупрофен. Прописывают в виде капсул или таблеток.
Чем лечить панкреатит хронического течения
Когда воспаляется хронический панкреатит, больному назначают лечение, направленное на устранение причины, спровоцировавшей воспалительный процесс. На стадии обострения патологии пациент переходит на лечебное питание, принимает лекарства, которые снимают боль и воспаление, проходит витаминотерапию.
Диета при хроническом течении
Практически всегда помогает снять симптомы панкреатита лечение диетой. Поэтому при хронической форме патологии врачи рекомендуют своим пациентам употреблять продукты, содержащие большое количество витаминов. Лечебное питание предполагает полный отказ от жирной, жареной пищи, алкоголя.
Больной должен кушать только продукты, из которых состоит диета No 5, принимая пищу 3 раза в день в одно и то же время. Первые 2 дня от начала обострения лучше вообще воздержаться от еды. Можно пить несладкий и некрепкий чай, щелочную минеральную воду, но без газа, отвар из плодов шиповника.
Как устранять боль
При панкреатите поджелудочной железы болевой синдром снимают с помощью ненаркотических (нестероидных) анальгетиков, таких как Парацетамол и Ибупрофен. При сильно выраженных болях пациенту прописывают Кетанов или наркотический анальгетик Промедол.
Препараты
Помимо анальгетиков, пациентам с хронической формой болезни назначаются панкреатические ферменты (Креон, Панкреатин). После того как лекарство начинает активно действовать, улучшается пищеварительный процесс и снижается нагрузка на ткани железы.

Самостоятельно принимать ферментные препараты запрещено! Их назначает только врач с учетом особенностей заболевания.
Также в период обострения хронической патологии пациент, с целью обеспечения функционального покоя поджелудочной железе и предотвращения аллергической реакции, должен принимать препараты, блокирующие гистаминовые рецепторы (Фамотидин, Ранитидин).
Народное лечение
Терапия воспаления поджелудочной железы диетой и медикаментозными препаратами нередко дополняется народными средствами лечения. Самые эффективные противовоспалительные рецепты:
- Ежедневно в течение 14 дней нужно выпивать натощак 0,5 стакана свежего картофельного сока, а спустя 5 минут – 200 мл кефира. Сделать на 2 недели перерыв, затем повторить курс лечения поджелудочной железы.
- За 30 минут до еды принимать по 1 ч.л. порошка семян расторопши (3 раза в день). Курс лечения должен длиться не менее 2 месяцев.
- За полчаса до еды в течение месяца выпивать по 100 мл свежего капустного сока (3 раза в день).
Следует с осторожность. относиться к лечению панкреатита травяными отварами, так как практически каждое лекарственное растение имеет побочные эффекты, а некоторые из них являются ядовитыми.
Лечебная гимнастика и образ жизни
Улучшить состояние поджелудочной железы после выписки можно с помощью специальных физических упражнений:
- Глубокий вдох, затем выдох, задержка дыхания, вобрать в себя живот, сосчитать до 3 и расслабить мышцы.
- Повторить упражнения первого пункта, но живот надуть, а не втягивать, затем расслабиться.
- Вдыхая, сделать паузу на 1 секунду, затем продолжить вдох, слегка выпирая брюшную стенку. Сделать секундную паузу и надуть живот, затем нужно резко расслабить мышцы и втянуть брюшную стенку. Выдохнуть и расслабить мышцы живота.
Эту лечебную гимнастику следует выполнять 2 раза в день.

Кроме дыхательных упражнений, больному рекомендуется ежедневно совершать пешие прогулки на свежем воздухе через 1,5 часа после еды.
По возможности посещать бассейн (плавание 15-30 минут). Кататься не более 20 минут в день на велосипеде.
Лечение
Панкреатит можно же вылечить? Да, но каждый больной должен знать как проходит лечение при панкреатите и что делать в случае обострения.
Итак, при обострении болезни больной должен лежать, при этом необходимо поджать колени к грудной клетке. В таком положении можно избавиться от болевого синдрома.
Как снять воспаление железы и отек? К эпигастральной области больной может приложить грелку. При этом грелка должна быть исключительно с холодной водой. Если у вас нет грелки, то можно использовать простые пластиковые бутылки.
Как лечить панкреатит при спаме в домашних условиях? Если вы уверены, что у вас нет аллергии на нижеописанные препараты, то можете до приезда скорой помощи принять обезболивающие.
Например:
- Но-шпу, аналог Дротаверин;
- Спазмалгон;
- Максиган.
Самое последнее правило, которое нужно запомнить – отказ от приема пищи. В период обострения больному разрешается пить воду, но только без газа, это поможет за короткий промежуток времени снизить выработку секрета.
Теперь рассмотрим основные методы терапии. Существует определенная схема терапии, которая включает в себя:
- Прием обезболивающих препаратов;
- Антиферментная и витаминотерапия;
- Восстановление кислотно-щелочного баланса;
- Панкреатит также лечится хирургическим методом.

Многие больные спрашивают, лечится ли панкреатит диетой? Сразу отметим, что диетическое питание входит в вышеописанную схему лечения, но не является основной.
Поэтому ответом на вопрос — можно ли вылечить панкреатит навсегда одной диетой, должен звучать молниеносный ответ — нет.
Медикаментозная терапия
Первоначально лечится панкреатит спазмолитикими — они помогают устранить болевой синдром.
Назначают:
- Максиган;
- Феникаберан;
- Но-шпу.
Если боль не купировалась, то врачи прописывают М-Холинолитики.
Например:
- Метацин;
- Гастоцепин.
Когда у больного панкреатитом стойкий болевой синдром, то полностью избавиться вышеописанными лекарственными средствами от боли невозможно.
Полное избавление от болевого синдрома осуществляется при помощи Н2-блакаторов. Могут прописать Фамотидин или Ранитидин.
Антиферментное лечение и витаминотерапия
Лечение направлено на остановку всех неблагоприятных процессов, которые разрушают ПЖ. Поэтому все антисекреторные лекарственные препараты направлены на блокирование ферментов и на торможения протеинового синтеза.
Вылечить панкреатит можно: Фторафором, Омезом, Амидопирином, а также Гордоксом или
Нексиумом.
Помните, вылечить любой вид панкреатита можно только комплексной терапией.
Если у больного возникает отечная форма заболевания, то вылечить отек поможет Аспаркам.
Также читайте: Рвота при остром панкреатите: причины появления и помощь
Витаминотерапия заключается в приеме витамин из разных групп. Например: витамины группы В, С D, К или А и Е. при сильной слабости прописывают кокарбоксилаззу.
Восстановление кислотно-щелочного баланса
Как лечить воспаление? Для того, чтобы вылечить воспаление, необходимо наладить рН в желудочно-кишечном тракте.
Как вы уже поняли, что при панкреатите повышается кислотность, чтобы ее снизить, можно принимать некоторые спазмолитики. Но, эта группа препаратов не всегда справляется с поставленной задачей. Поэтому врачи назначают: Циметидин, Гастал или Алмагель.
Хирургическое лечение
При тяжелом течении болезни вылечить панкреатит препаратами невозможно. Итак, при воспалении железы всё лечение хирургическим способом подразумевается в проведении лапароскопии. После проведения операции назначается дегидратационная терапия.
Теперь вы знаете, как вылечить панкреатит полностью. Рассмотрим, можно ли вылечить железу народной медициной.
Можно ли справиться с панкреатитом дома
Панкреатит лечится тяжело, поэтому в одиночку справиться с этой патологией не получится. Самолечение может стать причиной смерти или инвалидности человека.
Осложнения панкреатита
Заболевание при отсутствии надлежащего лечения приводит к осложнениям:
- сахарный диабет;
- хроническое отравление организма;
- образование кист и абсцессов в поджелудочной;
- механическая желтуха;
- некроз тканей соседних органов;
- летальный исход.
Поздние осложнения острого воспаления поджелудочной железы, которые способны привести к летальному исходу, чаще всего проявляются внутренним кровотечением, образованием свищей и абсцессов в тканях органов пищеварительной системы.