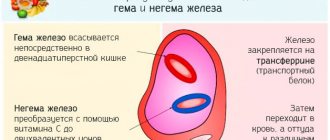
ЛПВП, или липопротеиды высокой плотности, относятся к классу сложных белков, которые играют важную роль в выведении холестерина из клеток в печень. В этом органе он превращается в желчные кислоты, а далее выходит вместе с фекалиями. Данную фракцию холестерина называют «полезной», так как она уменьшает риск развития сердечно-сосудистых заболеваний.
Норма у женщин по возрасту составляет большую величину, чем для мужчин. Превышение этого значения считается благоприятным фактором, однако в некоторых случаях оно может свидетельствовать о наличии патологий печени.
ЛПВП (HDL) – что это такое в биохимическом анализе крови?
ЛПВП / HDL (или Липопротеины Высокой Плотности / High-Density Lipoproteins) – это микро/частицы в плазме крови (размерами 8-11 нм), в основном, состоящие из белков и липидов (жиров). Их основная функция – это «транспортировка» избыточного холестерина от периферийных тканей к печени (по кровеносным магистралям) для «утилизации» (и вывода из организма через ЖКТ).
Структура ЛПВП: аполипопротеины А1 (67%), белки (45-55%), фосфолипиды (27-30%), триглицериды (3-7%), холестерол (17-22%). Изначально (после создания в печени) принимает форму диска, как указано на самом верхнем изображении.
Именно поэтому, ХС ЛПВП обычно называют – «хорошим» холестерином, т.к. липопротеины высокой плотности (будучи самыми плотными, маленькими и шустрыми частицами в крови), обладают антиатерогенными свойствами, забирая излишки – условно «плохого» холестерина т.е. ХС ЛПНП (Липопротеинов Низкой Плотности).
Последний, на самом-то деле, тоже полезен для нашей жизни, опасен – его ПРЕИЗБЫТОК!
Высокий уровень «плохого» холестерина, как правило, взаимосвязан с повышенными рисками развития АТЕРОСКЛЕРОЗА
и целого ряда сердечно-сосудистых заболеваний. Проникая в стенки сосудов (см.
ВИДЕО
ниже), микро/частицы ЛПНП могут (раз за разом) там откладываться, тем самым, образуя «горки», которые принято называть – «холестериновыми бляшками». Со временем, «горки» становятся – выше и больше, перекрывая собой – просветы в сосудах. Вплоть до полной закупорки (обтурации). А это чревато – инфарктом, инсультом или гангреной (конечностей).
Что такое холестерин
От чего повышается холестерин в крови у женщин
Причины, повышающие уровень холестерина может быть одно из перечисленных ниже заболеваний. Диагностировав у себя заболевания, можно под руководством врача пройти курс лечения и устранить причину повышения. Что это за болезни?
- В первую очередь нужно отметить наследственные заболевания:
- комбинированная гиперлипидемия
- полигенная гиперхолестеринемия
- наследственная дисбеталипопротеинемия
- Другие нарушения обмена веществ может происходит на фоне:
- цирроз печени,
- опухоли поджелудочной железы,
- панкреатит в острой и хронической формах,
- гепатиты разного происхождения
- гипотиреоз,
- сахарный диабет
- нефроптоз,
- хроническая недостаточность почек,
- гипертония.
Связь между холестерином и глюкозой в крови
Обратите внимание, что обмен веществ, углеводов и жиров очень взаимосвязан. Высокие показатели холестерина обнаруживаются у людей страдающих сахарным диабетом.
Злоупотреблением сладким, сахаром ведет к усиленному повышению жировой массы тела, избыточному весу. Избыточная масса тела частая причина развития сахарного диабета у женщин. В результате нарушения обмена веществ, страдают, прежде всего, сосуды, формируются бляшки, развивается атеросклероз.
Медицинские исследования выявили закономерность между сахаром и холестерином. У всех больных сахарным диабетом 2 типа присутствует, как правило, в истории болезни, высокое кровяное давление (АД) или высокий уровень холестерина в крови. Давление может повышаться также как следствие высокого уровня холестерина, есть риск развития сердечно сосудистых заболеваний.
Норма холестерина и сахар в крови у женщин зависит от возраста. Проверьте свой уровень глюкозы в крови!
Для больных с заболеванием сердца очень важно следить за показателями ЛПНП и триглицеридами.
Сахарный диабет нарушает баланс между плохим и хорошим холестерином. Для больных сахарным диабетом характерно:
- У диабетиков очень часто повреждаются кровеносные сосуды, по этой причине у них часто концентрация вредного холестерина ЛПНП достаточно высокая.
- Высокая концентрация глюкозы в крови ведет к стойкому увеличению ЛПНП в крови на длительное время
- У диабетиков ЛПВП ниже нормы и высокий уровень триглицеридов в крови – что повышает риск появления атеросклероза и сердечно сосудистых заболеваний
- Ухудшено кровоснабжение в конечностях и за закупорки сосудов, что провоцирует различные заболевания ног и рук.
Таким больным нужно обратит особое внимание на свой образ жизни, в частности заняться физкультурой, посидеть на диете, уравновесить свое меню разнообразной, полезной пищей, а не только фаст фудами, бургерами. Пересмотреть свои привычки есть на ночь, и бросить курить и злоупотреблять алкогольными напитками. Ешьте больше рыбы, рыба жирных сортов и морепродукты значительно снижают уровень ЛПНП (вредного холестерина).
Когда необходимо знать количество ЛПВП в крови?
Как правило, уровень липопротеинов высокой плотности (ЛПВП) в плазме крови определяют с помощью ЛИПИДОГРАММЫ
. То есть, специального биохимического (комплексного) анализа крови, который помогает выявить – фактически все нездоровые уровни липидов, что очень важно знать врачам – для оценки рисков развития сердечно/сосудистых заболеваний (ССЗ), и назначения пациенту адекватного лечения. При этом, в зависимости от того, какими являются эти уровни: пограничными или уже – опасными?
Другими компонентами липидограммы (кроме ХС ЛПВП) являются: общий холестерол (или же общий ХС), ХС ЛПНП (липопротеины низкой плотности) и ТРИГЛИЦЕРИДЫ (ТГ)
.
Как уже упоминалось выше, именно ЛПВП холестерин является полезным и хорошим, т.к. он удаляет избыток условно / «плохого» холестерола в крови, «транспортируя» его – обратно в печень. Следовательно, недостаточное его количество в плазме крови чревато негативными последствиями, а нормализация (наоборот) ведет к выздоровлению. Именно поэтому, врачи назначают такие анализы – и в целях выявления проблемы, и для контроля эффективности лечения (специальной диетой, оздоровительным комплексом физических упражнений или же приемом гиполипидемических лекарственных препаратов).
В дальнейшем, медицинскому работнику могут понадобиться отдельно – только значения общего холестерола (ХС) и хорошего (т.е. ХC ЛПВП / HDL-С). Необходимых для вычисления КОЭФФИЦИЕНТА (ИНДЕКСА) АТЕРОГЕННОСТИ
(кстати, его можно рассчитать
ОНЛАЙН
на нашем сайте). Но сначала Вам всегда назначат комплексный анализ крови (т.е. полный липидный спектр). Особенно, если в процессе анамнеза будут выявлены, так называемые – факторы риска (согласно рекомендациям комитета NCEP / National Cholesterol Education Program от 2002 года). Наиболее важные из которых (для взрослых мужчин и женщин) – обычно включат в себя:
- никотиновую зависимость (или даже «баловство» курением);
- ожирение (или проблемы избыточным весом / при ИМТ более 25
/
ОНЛАЙН-КАЛЬКУЛЯТОР ИМТ
); - нездоровый (вредный / жирный) рацион питания;
- гиподинамия (мало/подвижный образ жизни, возможно, из-за «сидячей» работы);
- возрастные границы (мужчины – старше 45-ти лет, и женщины – старше 55-ти лет);
- гипертония (высокое артериальное давление – от 140/90 мм. рт. ст. и выше);
- семейный анамнез преждевременных ССЗ (то есть, сердечно-сосудистые заболевание у ближайших «кровных» родственников: мужчин – в возрасте до 55-ти лет, женщин – в возрасте до 65-ти лет);
- наличие синдромов сердечно-сосудистых заболеваний, а также перенесенный инфаркт;
- диабет или же пред/диабет.
Для подростков и детей
Комплексное исследование крови, определяющее уровни жиров / липидов, необходимо проходить не только взрослым людям, но и детям. Согласно рекомендациям Американской Академии Педиатрии (American Academy of Pediatrics) дети должны обязательно проверяться в профилактических целях: первый раз – в возрасте от 9-ти до 11-ти лет, и еще один раз – в возрасте от 17-ти до 21 года.
Как и в случае со взрослыми (или же пожилыми) людьми, детям или подросткам (особенно при наличии факторов риска) – тоже может понадобиться дополнительное исследование крови (т.е. более частое его проведение). Наиболее важные факторы риска включают в себя: семейную историю ССЗ (сердечно-сосудистых заболеваний), а также, если их «кровные» родственники страдают от диабета, гипертонии и ожирения.
Кроме того, медицинские работники могут назначить липидограмму даже ребенку в возрасте до 9-ти лет, если у его родителей имеются проблемы – именно с повышенным уровнем холестерина. Однако, для детей младше 2-х лет липидограмма никогда не назначается!
В целях мониторинга (наблюдения за лечением)
Анализ крови для определения уровня ЛПВП «хорошего» холестерина может назначаться врачами – регулярно, т.е. через определенные промежутки времени. И, в самую первую очередь, это необходимо для оценки результативности некоторых изменений образа жизни, таких как «обезжиренная» диета, комплекс физических упражнения и, конечно же, полный отказ от курения. Согласно рекомендациям зарубежных специалистов («American College of Cardiology» / «American Heart Association») взрослые люди, принимающие статины, должны обязательно проходить липидограмму (натощак) через 4-12 недель – после начала приёма лекарственных препаратов. А затем – через каждые 3-12 месяцев, т.к. медицинские работники должны убедиться в том, что эти лекарства нормально работают.
Общая характеристика
Нередко пациентов интересует вопрос — что такое холестерин и зачем он нужен в нашем организме? Это молекула сложного жира, более 80 % которого синтезируется в организме человека клетками печени, остальные – поступают вместе с пищей. Полезные свойства холестерина:
- повышает плотность цитоплазматической мембраны клеток;
- принимает участие в регулировании проницаемости клеточной мембраны;
- является основой для синтеза жирорастворимых витаминов и желчных кислот;
- защищает эритроциты от разрушения токсичными веществами;
- выступает субстратом для синтеза гормонов.
Растворение исключительно в жирах ограничивает его доставку в чистом виде к тканям. Поэтому он «упаковываются» в специальную пептидную оболочку, а комплекс с белками носит название липопротеин. В настоящее время выделяют три основных вида липопротеинов. Они дифференцируются по концентрации компонентов в их составе и степени растворимости: очень низкой, низкой и высокой плотности.
Холестерин «плохой» и «хороший» — в чем разница?
Липопротеины высокой плотности (ЛПВП) – 40 % от общего количества, принято считать «хорошими», поскольку они преимущественно состоят из пептидов. ЛПВП обеспечивают транспорт избыточных молекул холестерина обратно в клетки печени, где они удаляются в составе желчной кислоты.
«Плохой» липопротеин низкой плотности (ЛПНП), образуется из молекул очень низкой плотности. ЛПНП повышает риск тромбообразования до критических состояний за счёт формирования жировых бляшек на стенках сосудов, закупорка которых может привести к отрыву тромба в любой момент и летальному исходу. Основная функция – перенос холестерина по организму. Избыточное накопление ЛПНП может быть результатом переедания жирной пищи или наследственной предрасположенности человека.
Связь с триглицеридами
Прежде чем ответить на вопрос – как связаны между собой триглицериды и холестерин? необходимо понять место их локализации в живом организме. Триглицериды (жиры) также входят в состав липопротеинов в разном соотношении в зависимости от их вида. Отличительная особенность триглецеридов – нахождение не только в клетках животных и человека, но и в растениях.
Согласно данным статистики: у людей, чей уровень триглецеридов превышает норму (более 2,5 ммоль/л), инфаркт сердца случается в 4,5 раза чаще.
Как правильно подготовиться к липидорамме
Как правило, количество ЛПВП холестерина определяют в составе комплексного биохимического анализа на липидный профиль / спектр крови (натощак, с забором крови из периферической вены). Применяемый метод исследования – колориметрический / фотометрический. Сдача крови осуществляется – исключительно утром (с 8.00 до 10.00). Чтобы результаты были максимально / достоверными необходимо придерживаться следующих рекомендаций:
- За 9-12 часов до сдачи венозной крови Вам потребуется «голодание» (разрешается – только вода, конечно же, не газированная / и не сладкая, т.е. обычная – чистая);
- Однако, по решению лечащего врача, полный отказ от еды – может вовсе не понадобиться, как и в случае с молодыми людьми, не имеющими факторов риска;
- За 30 минут до начала исследования желательно полностью исключить: курение, физические нагрузки, а также эмоциональное перенапряжение (успокойтесь, расслабьтесь, вспомните что-то хорошее);
- Обязательно сообщите врачу, если Вы принимаете биологически/активные добавки (БАД), витамины, гормональные контрацептивы или же анаболические стероиды. В общем, препараты, ПОВЫШАЮЩИЕ ХОЛЕСТЕРИН и триглицериды в плазме крови
. Возможно, лечащий специалист посоветует Вам отложить их прием за 2-3 суток до сдачи анализа крови.
Анализ на холестерин — как правильно подготовиться?
Точность и достоверность полученных результатов зависят не только от правильной реализации стандартной методики проведения анализа, но и от подготовки самого пациента. Биоматериал для исследования – сыворотка из венозной крови, которая берётся из кубитальной вены на локтевом сгибе. Срок выполнения может варьировать в зависимости от степени загруженности лаборатории, но, как правило, не превышает 1 суток, с момента взятия биоматериала.
Подготовка к сдаче крови на холестерин:
- за сутки корректируется рацион в сторону снижения жирной и жареной пищи, поскольку её избыток может привести к ложно повышенным результатам;
- последний приём пищи должен быть не менее чем за 8 часов;
- за полчаса до взятия биоматериала запрещается курить;
- за час необходимо снизить эмоциональное и физическое напряжение, так как стресс влияет на состояние всех клеток в организме человека.
Для проведения диагностики применяется колориметрический фотометрический метод. С целью минимизации погрешности приборов при необходимости проведения повторного обследования пациенту рекомендуется сдавать анализ в одной и той же лаборатории.
Читайте далее: Все о биохимическом анализе крови
Что означают результаты анализа крови (для взрослых и детей)?
Расшифровка результатов биохимического анализа крови (липидограммы) на уровень ХС ЛПВП (или «хорошего» холестерина) для взрослых мужчин и женщин, а также детей и подростков. Все данные представлены согласно рекомендациям NCEP. То есть, «Национальной Образовательной Программы по Холестерину», основная задача которой – это снижение количества случаев инвалидности, а также преждевременных смертей в результате развития атеросклеротических сердечно-сосудистых заболеваний.
Что означают показатели ХС ЛПВП для взрослых людей?
Уровни ЛПВП холестерина (HDL-C): менее 40 мг/дл (1,03 ммоль/л)
для мужчин и
менее 50 мг/дл (1,29 ммоль/л)
для женщин – указывают на повышенные риски сердечно-сосудистых заболеваний и развития атеросклероза. При этом, даже не зависящие – от остальных факторов риска, включая показатели ХС-ЛПНП (LDL-C).
Так называемые – типичные (или нормальные) показатели ХС ЛПВП (HDL-C), свидетельствующие о средних рисках развития атеросклероза и болезней сердца, находятся в диапазоне: от 40 до 50 мг/дл (1,03-1,29 ммоль/л)
для мужчин и
от50 до 59 мг/дл (1,29-1,54 ммоль/л)
для женщин.
Согласно результатам множества эпидемиологических исследований (проведенных – вплоть до 2020 года), уровень ЛПВП-холестерина – от 60 мг/дл (1,55 ммоль/л) и выше,
как правило, коррелируют с минимальными рисками развития ССЗ и атеросклероза. При этом, долгое время считалось (согласно рекомендаций комиссии NCEP от 2002 года), что именно такие показатели ЛПВП – являются
ЗАЩИТНЫМИ
. Поэтому, они должны рассматриваться лечащим специалистом, как отрицательный фактор.
ОДНАКО (!)
, по результатам самых последних исследований, проведенных европейскими профессорами (а после, подтвержденных – и американцами), в конечном итоге, выяснилось, что высокий уровень ЛПВП (
60 мг/дл (1,55 ммоль/л) и выше)
– не является универсально / защитным! Мало того, ЭКСТРЕМАЛЬНО/ВЫСОКИЕ уровни липопротеинов высокой плотности (
свыше 3,0 ммоль/л
для мужчин, а также
3,5ммоль/л для женщин
) парадоксально приводят к развитию ССЗ и преждевременной смерти. (
ИСТОЧНИК
: «European Heart Journal», том 38, выпуск 32 от 21 августа 2017 года, страницы 2478–2486 / Кристиан М. Мэдсен, Анетт Варбо, Бёрд Нордестгаард).
Что означают показатели ЛПВП холестерина для подростков и детей?
Если уровень ХС-ЛПВП (HDL-C) в крови у детей и подростков составляет менее 40 мг/дл (1,03 ммоль/л)
, то существует повышенный риск сердечно-сосудистых заболеваний, который (точно так же, как у взрослых людей) не зависит от других факторов риска, включая концентрацию ХС-ЛПНП. Показатели в диапазоне
от 40 до 45 мг/дл (1,03-1,17 ммоль/л)
являются пограничным, а уровень ЛПВП холестерина
более 45 мг/дл (1,17 ммоль/л)
считается – уже приемлемым.
Соотношение общего ОХС к ХС ЛПВП
Некоторые (наши и зарубежные) лаборатории дополнительно указывают о соотношении общего холестерина (Blood cholesterol, cholesterol total) к HDL / ЛПВП, которое получается – с помощью их деления друг на друга. К примеру, если у человека (по результатам анализа крови) количество общего ХС = 200 мг/дл, а ЛПВП = 50 мг/дл, то данное соотношение будет указано цифрой 4 (или же 4:1). Таким образом, желательное соотношение – ниже 5-ти (или же 5:1)
, а оптимальное –
3,5 (или 3,5:1)
.
«Американская Ассоциация Сердца» (American Heart Association) рекомендует использовать соотношение именно ПОЛНОГО количества общего холестерола в крови к хорошему ЛПВП-холестерину (Cholesterol / HDL ratio). Поскольку оно намного полезней (для поиска оптимальных способов лечения), нежели (Non-HDL-C / HDL-C ratio), т.е. индекс атерогенности,
когда (непосредственно перед делением) из общего ХС – вычитают количество ЛПВП.
Расшифровка результата анализа крови на холестерин
Общий холестерин
Общий холестерин (CHOL) в крови состоит из:
- Липопротеиды высокой плотности (ЛПВП),
- ЛПНП-холестерина
- Других липидных компонентов.
Общ. холестерин в крови должен быть не более 200 мг/дл. Более 240 мг/дл – это очень высокое значение.
Больных, у которых выявлен высокий уровень общего холестерина в крови обязательно нужно, сдавать анализы на ЛПВП, ЛПНП.
Женщинам с высоким уровнем холестерина после 40 лет неукоснительно, нужно сдать анализы на сахар в крови (глюкозу), выяснить, не превышена ли норма сахара по возрасту.
Расшифровка липидограммы
Случается что пациенту, которому назначают анализы, и он видит в своем бланке непонятное слово липидограмма. Выясним, что это такое и кому назначают анализ на липидограмму.
Липидограмма – это тест на липидный спектр.
Является дополнительным диагностическим тестом призванным помочь лечащему врачу узнать о состоянии, прежде всего печени, а так же почек, сердца, функционирование вашей иммунной системы.
Липидный анализ состоит:
- общего холестерина,
- Липидов высокой плотности,
- низкой плотности,
- Уровень триглицеридов,
- индекс атерогенности.
Что такое коэффициент атерогенности
Индекс атерогенности выявляет различие между уровнем ЛПНП и ЛПВП.
Этот тест назначают, прежде всего, людям, у которых высокий риск развития инфаркта миокарда, инсульта.
При изменении пропорций ЛПНП и ЛПВП симптомы заболевания могут отсутствовать, поэтому этот анализ очень важен с профилактической точки зрения.
Назначают биохимический анализ на липидный спектр так же следующим пациентам:
- Находящимся на диете с ограничением жиров
- Принимающие лекарственные препараты, влияющие на липидный обмен
У только родившихся детей этот уровень не превышает 3,0 ммоль/л. Затем этот показатель растет в зависимости от возраста и пола пациента.
У женщин индекс атерогенности может достигать высокого уровня во время климакса после прекращения действия женских гормонов, хотя до этого растем медленнее, чем у мужчин.
Содержание холестерина в крови зависимости от пола может быть от 3,6 ммоль/л до 7,8 ммоль/л.
| Холестерины | нормы |
| Общ. холестерин | до 5 ммоль/л |
| ЛПНП норма | до 3 ммоль/л |
| ЛПВП норма в крови | до 1 ммоль/л |
| триглицериды | до 2 ммоль/л |
Более 6 ммоль/л, тревожный показатель развития бляшек на сосудах. Хотя норма зависит от многих факторов, принято считать, что она не должна превышать более 5 ммоль/л. Беременные молодые женщины могут не беспокоиться по этому поводу, у них допускается некоторое увеличение от среднего уровня.
Важно обращать внимание на норму липопротеидов низкой плотности.
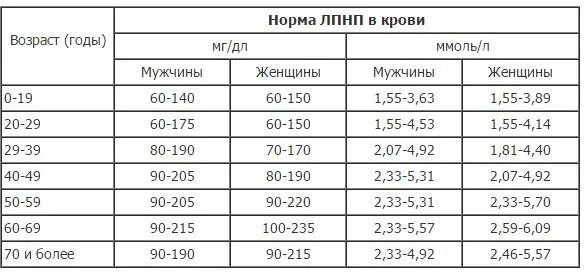
Какого-то точного показателя жиров низкой плотности нет, но показатель должен быть не более 2,5 ммоль.
Если превышен, то пересмотрите свое питание и образ жизни. Люди, находящиеся в группе риска, сердечно сосудистыми заболеваниями, инсультами – это показатель не должен превышать 1,6 ммоль.
Формула для вычисления Индекса атерогенности
КА = (общ. холестерин – ЛПВП) / ЛПВП
Нормальные показатели индекса атерогенности: у молодых допустимая норма – около 2,8; остальным людям, кому за 30 – 3-3,5; Пациентов предрасположенных к развитию атеросклероза и острой форме, коэффициент варьируется от 4 до 7 единиц.
Норма триглицеридов
Величина уровня глицерина и его производных зависит от возраста пациента.
До последнего времени это показатель был в районе 1,7 до 2,26 ммоль/л, для людей с риском сердечно сосудистых болезней это было нормой. Сейчас вероятность атеросклероза и инфаркта может быть при 1,13 ммоль/л
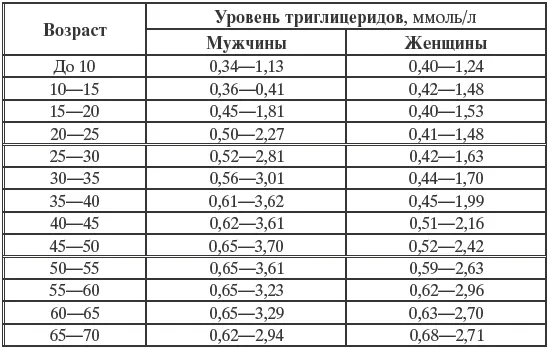
- У мужчин 25-30 лет – 0,52-2,81
- Женщин 25-30 лет – 0,42-1,63
Причины, когда понижен уровень триглециридов может быть:
- Болезни печени
- Легких
- Сахарный диабет
- Гипертония
- Гепатиты
- Цирроз печени
Повышенный триглециридов уровень при:
- Ишемической болезни сердца.
Нормы холестерина в крови у женщин – таблица (по возрасту)
На протяжении нескольких лет мы слышим о вреде холестерина для здоровья. Однако, на самом-то деле, он не только «отрицательный герой», но и весьма полезный (мало того, ЖИЗНЕННО ВАЖНЫЙ элемент!) для нашего здоровья. Только «во всем нужна мера!», как говорили древние врачи — мыслители. Включая и «меру» холестерина во всех его фракциях. Именно поэтому, (чуть ниже) мы представили таблицу: «нормы холестерина в крови у женщин (по возрасту: после после 30, 35, 40, 45, 50, 55, 60, 65, 70 лет). По результатам которой — можно легко понять: а все ли у меня порядке (в норме)!? Имеются — и небольшие комментарии (по возрасту), т.к. более подробная информация размещена в других статьях (на нашем сайте).
Но для начала, согласитесь, стоит разобраться с общими понятиями (в самой доступной форме)? И, прежде всего, что означают «странные» буквы и цифры в ЛИПИДОГРАММЕ (то есть, проще говоря, в специальном / биохимическом «анализе крови на холестерин)?
ХС ЛПНП (LDL-С)
— это условно «плохой»
Холестерол (Липопротеинов Низкой Плотности
/ Low Density Lipoproteins – в англ. версии), который в процессе гидролиза образуется в печени из ЛПНОП (Липопротеинов ОЧЕНЬ Низкой Плотности). Такую «нехорошую» репутацию он заслужил — благодаря особенности «откладываться» прямо в стенках сосудов (
смотрите видео внизу страницы, длительность: 42 секунды
). Тем самым, образуя «жирные» холестериновые бляшки, что существенно увеличивает
риски развития АТЕРОСКЛЕРОЗА. В общем, проще говоря, чем его меньше в крови, тем будет лучше для нас! Хотя, он — и помогает нашему организму бороться с особо / опасными бактериальными токсинами.
Холестерин — норма у женщин по возрасту и диета
Холестерин является одним из веществ, содержащихся в организме человека. Это жироподобное вещество считается вредным для здоровья и действительно может стать причиной серьезных заболеваний.
Эффективным средством для снижения «плохого холестерина» является Лецитин. Он играет важнейшую роль в жизнедеятельности организма человека и необходим для профилактики и лечения атеросклероза, заболеваний пищеварительных органов, заболеваний мозга и нервной системы, а также сердечно-сосудистой системы.
При его дефиците организм не перерабатывает витамины А, D, E, K. Лецитин нормализует или, значительно, снижает уровень холестерина в крови. Рекомендуется принимать Лецитин при активном хроническом гепатите, а также он облегчает состояние при псориазе.
Натуральный Лецитин из подсолнечника можно заказать на iHerb.
Но существует определенная норма холестерина у женщин, которая необходима для жизнедеятельности организма. Этот сложный жирный спирт, находящийся в мембранах всех живых клеток, участвует в строительстве и обеспечения функционирования клеток, в синтезе необходимых организму веществ,например, половых гормонов.
Норма холестерина в крови сильно различается в зависимости от пола, возраста и особенностей здоровья человека. Например, у молодых мужчин количество холестерина больше, чему у молодых женщин, а после 50 лет эти показатели меняются и у женщин норма жирного соединения выше, чем у мужчин в этом возрасте.
Холестерин в правильной форме и в умеренных количествах не опасен и легко транспортируется между разными органами и тканями. Существует ошибочное представление, будто норма холестерина в организме женщины зависит только от принимаемой пищи.
На самом деле это вещество образуется в печени в количестве более 80%, и всего около 20% попадает в организм с продуктами питания. Хотя правильное питание при высоком холестерине в крови тоже играет немаловажную роль.
Холестерин — норма у женщин по возрасту : типы холестерина
Холестерин транспортируется по организму с помощью липопротеинов. Существует два вида липопротеинов: липопротеин низкой плотности обозначается как ЛПВП, а липопротеины высокой плотности — это ЛПНП.
Последний липопротеин считается «плохим холестерином». Данный тип липопротеина накапливаясь в организме в артериях, что увеличивает риск сердечно-сосудистых заболеваний. Поэтому высокий уровень ЛПНП является причиной для беспокойства. Опасный «плохой» холестерин имеет вид более крупных частиц. Циркулируя в крови, они оседают в сосудах, что приводит к их закупорке и атеросклерозу.
«Хорошим» холестерином или его правильной формой является объединение этого вещества с особыми белково-жировыми частицами высокой плотности – липопротеидами ЛПВП, его еще называют альфа-холестерин. В свою очередь «хороший холестерин» участвует в транспортировке холестерина из организма обратно в печень, с последующим его удалением из вашего тела.
Рекомендуемый уровень холестерина ЛПНП у женщин выше чем у мужчин. Если это соединение содержится в норме у женщин по возрасту, тогда все процессы в организме протекают правильно, что положительно сказывается на общем самочувствии. Ниже мы рассмотрим норму холестерина у женщин после 50 лет.
Каким должен быть нормальный уровень холестерина в крови у женщин и чем опасны его отклонения?
Известно, что жиры необходимы женскому организму для нормального функционирования, однако к холестерину многие до сих пор относятся негативно, ведь именно его связывают с риском развития атеросклероза и других сердечно-сосудистых заболеваний. На деле всё куда сложней: поскольку холестерин – это совокупное понятие, то и рассматривать его нужно комплексно, т. к. в зависимости от формы он по-разному влияет на состояние сосудов.
Что показывает анализ на ЛПВП
Сердечно-сосудистые заболевания являются основной причиной смерти людей во всем мире. Раскрытие механизма модификации ЛПВП позволило использовать новые возможности для диагностики и лечения атеросклероза.
Оценка свойств липопротеидов высокой плотности помогает предсказывать риск развития этой патологии, связанной с отложением холестерина в просвете кровеносных сосудов. В настоящее время основным направлением в терапии атеросклероза является разработка фармакологических средств, нормализующих функцию ЛПВП и повышающих их концентрацию в крови человека.
Уровень липопротеидов высокой плотности, а также другие данные о сопутствующих заболеваниях, возрасте и поле, кровяном давлении, наличии вредных привычек учитываются врачами для оценки индивидуального риска развития серьезных осложнений сердечно-сосудистых патологий: инфаркта миокарда и инсульта.
Для этих целей за рубежом была разработана шкала SCORE (Systematic COronary Risk Evaluation), в основу которой легли исследования, проведенные в 12 странах Европы с общим охватом более 200 тыс. пациентов.
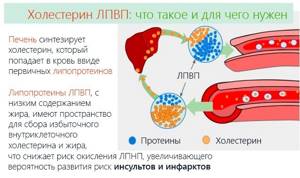
ЛПВП, норма у женщин по возрасту которого рассмотрена в статье, обладает целым спектром атеропротективных свойств (антиоксидантное, противовоспалительное, противотромбозное). Эти вещества являются частью врожденного иммунитета. При системном воспалении в организме человека они могут утрачивать первоначальные характеристики.
Низкий уровень ЛПВП сигнализирует о высоком риске развития атеросклероза и сердечно-сосудистых патологий. Часто он сочетается с гипертриглицеридемией (повышенным уровнем триглицеридов в крови), инсулинорезистентностью, сахарным диабетом и другими нарушениями обмена веществ.
Хороший (ЛПВП) и плохой (ЛПНП): на какие значения обращать внимание?
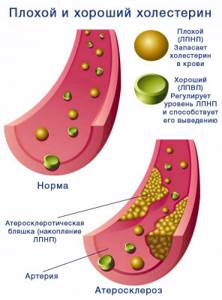
Холестерин (Chol, XC) нерастворим в жидкостях, поэтому по кровеносному руслу он перемещается в виде белково-жировых соединений – липопротеидов (Lp, ЛП).
Общий холестерин (ТС, OXC) – весь объём ЛП в крови, делится на несколько фракций:
- «плохой» холестерин (LDL, ЛПНП) – это низкоплотные ЛП, которые при наличии провоцирующих факторов «теряют» некоторое количество свободного холестерина, оседающего на внутренней выстилке артерий;
- «хороший» холестерин (HDL, ЛПВП) – это высокоплотные ЛП, которые обладают противоположным действием, т. е. они очищают сосуды, захватывая скопившийся в них холестерин и выводя его с жёлчью.
При диагностике устойчивого превышения уровня холестерина ( гиперхолестеринемии ) основное внимание уделяется концентрации ЛПНП, как самой атерогенной фракции, но наиболее точную информацию представляет соотношения ЛПНП (70–75 %) и ЛПВП (25–30 %), т. к. увеличение одного показателя может оказаться просто случайностью.
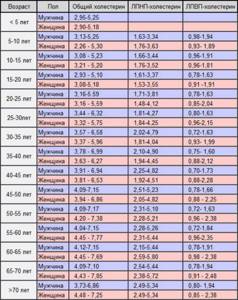
Норма холестерина в крови у женщин по возрасту: таблица
Всем людям необходим полный спектр липопротеидов, но только в определённом количестве, которое зависит от особенностей конкретного организма.
Нормы холестерина у женщин по каждому возрасту приведены в таблице среднестатистических показателей:
| Возраст, лет | Оптимальная концентрация холестерина в сыворотке крови, ммоль/л | ||
| «хороший» ХС (ЛПВП) | «плохой» ХС (ЛПНП) | общий ХС (ОХС) | |
| 02–04 | —— | —— | 2,90–5,18 |
| 05–09 | 0,93–1,89 | 1,76–3,63 | 2,26–5,30 |
| 09–14 | 0,96–1,81 | 1,76–3,52 | 3,21–5,20 |
| 15–19 | 0,91–1,91 | 1,53–3,55 | 3,08–5,18 |
| 20–24 | 0,85–2,04 | 1,48–4,12 | 3,16–5,59 |
| 25–29 | 0,96–2,15 | 1,84–4,25 | 3,32–5,75 |
| 30–34 | 0,93–1,99 | 1,81–4,04 | 3,37–5,96 |
| 35–39 | 0,88–2,12 | 1,94–4,45 | 3,63–6,27 |
| 40–44 | 0,88–2,28 | 1,92–4,51 | 3,81–6,53 |
| 45–49 | 0,88–2,25 | 2,05–4,82 | 3,94–6,86 |
| 50–54 | 0,96–2,38 | 2,28–5,21 | 4,20–7,38 |
| 55–59 | 0,96–2,35 | 2,31–5,44 | 4,45–7,77 |
| 60–64 | 0,98–2,38 | 2,59–5,80 | 4,45–7,69 |
| 65–69 | 0,91–2,48 | 2,38–5,72 | 4,43–7,85 |
| 70+… | 0,85–2,38 | 2,49–5,34 | 4,48–7,25 |
Молодые девушки (14–30 лет) обычно имеют низкие показатели – 3,21–5,75 ммоль/л, поскольку их репродуктивная система активно использует липиды для воспроизводства половых гормонов. Позже (30–40 лет), когда интенсивность метаболизма снижается, и организм уже не в состоянии удалять экзогенный холестерин с прежней скоростью, безопасный уровень немного возрастает – 3,37–6,27 ммоль/л.
В зрелом возрасте ( 40–50 лет ) происходит спад детородной функции, т. е. уменьшается производство эстрогенов, стабилизирующих концентрацию липидов, соответственно их норма становится ещё выше – 3,81–6,86 ммоль/л. При наступлении менопаузы ( 50–60 лет ) из-за прекращения работы яичников большая часть холестерина и вовсе остаётся невостребованной, что повышает его значение – 4,20–7,69 ммоль/л
У пожилых женщин ( 60–70 лет ) достаточное накопление вредных веществ, а также хронические заболевания неизбежно ведут к росту холестерина в крови – 4,45–7,25 ммоль/л и примерно таким его уровень должен быть уже постоянно.
Изменение показателя во время беременности
Нормальный уровень холестерина в крови у женщин, вынашивающих ребёнка может отличаться от стандартного в 1,5–2 раза , что обусловлено его высокой потребностью для синтеза «гормона беременности» – прогестерона. Кроме того, он требуется для формирования нового органа – плаценты и витамина D, способствующего всасыванию кальция, в котором нуждается организм малыша.
У беременных приемлемая концентрация холестерина также зависит от возраста:
| Возраст, лет | Нормальный уровень ОХС в крови на 2–3 триместре, ммоль/л |
| 16–19 | 6,16–10,36 |
| 20–24 | 6,27–11,21 |
| 25–29 | 6,64–11,40 |
| 30–34 | 6,73–11,94 |
| 35–39 | 7,26–12,69 |
| 40–45 | 7,62–13,85 |
После родов показатели, как правило, восстанавливаются, однако иногда они могут сохраняться вплоть до завершения периода лактации – это допустимый вариант физиологической нормы.
Поводом для беспокойства становится превышение обычного уровня холестерина более чем в 2–2,5 раза: в этом случае он представляет угрозу, как для здоровья самой женщины, так и для развития плода.
Таблица нормального количества холестерина у женщин
Имеются определенные нормы, в рамках которых должны находиться все вещества в организме. Холестерин идет в паре с белками. По-другому вещество называется холестерол. Он делится на два вида по плотности. С низкой считается «плохим» (холестерин лпнп). Он формирует на стенках сосудов бляшки. С высокой плотностью считается «хорошим». Он защищает артерии.
Для человека представляет опасность вещество с низкой плотностью, так как оно состоит из более крупных молекул, которые легко закупоривают сосуды. Наибольший вред для организма представляет низкий холестерин, норма у женщин по возрасту несколько различается и значение может быть менее 5 ммоль/л. Вещество для анализа берется на голодный желудок. Холестерин общий делится на три категории содержания (в ммоль/л):
- оптимальное (меньше 5,2),
- максимальное (от 5,21 до 6,2),
- повышенное (более 6,2).
Норма холестерина также зависит и от возраста женщины. Более точные значения содержит таблица, которая есть в данной статье. Общая норма уровня холестерина для женщин составляет: «хороший» – от 0,87 до 2,28, «плохой» – от 1,93 до 4,52. Вещество с хорошей плотностью вырабатывает сам организм, а с низкой поступает вместе с пищей.
Холестерин имеет отдельное значение нормы у беременных женщин. В здоровом и молодом организме чаще всего уровень не превышает обычного значения. На втором и третьем триместре холестерин может повыситься в 1,5 – 2 раза. Точное значение зависит от возраста женщины. При повышенном холестерине необходимо соблюдать диету. В этом случае значение быстро придет к норме.
Чем опасно превышение нормы и каковы причины отклонений?
Причиной гиперхолестеринемии может стать внутренний сбой в организме или воздействие на него извне:
- генетические аномалии – алипопротеинемия, эндогенная гиперлипидемия, полигенная и наследственная гиперхолестеринемия ;
- нарушение работы эндокринной системы – гипофункция щитовидки (гипотиреоз), сахарный диабет 1 и 2 типа;
- заболевания репродуктивных органов – синдром поликистозных яичников (СПКЯ) и миома матки;
- болезни почек и печени – гепатит, цирроз, механическая желтуха, пиелонефрит, почечная недостаточность;
- нездоровый образ жизни – несбалансированное питание, низкая физическая активность, лишний вес, систематическое недосыпание и стрессы;
- приём определённых медикаментов – бета-адреноблокаторов, диуретиков тиазидного ряда, стероидных и противосвёртывающих препаратов.
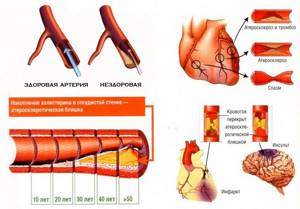
Образование отложений на стенках сосудов вследствие повышенного уровня холестерина в крови.
Причины отклонений показателей от нормы
Результаты анализов не являются единственным критерием для определения атеросклероза и других сердечно-сосудистых заболеваний. Точный диагноз может быть установлен только лечащим врачом на основании совокупных данных, полученных при других видах лабораторных и инструментальных исследований, а также по информации из анамнеза пациента.
Снижение или повышение ЛПВП наблюдается при наследственных заболеваниях, метаболических нарушениях и других патологиях, перечисленных ниже. При устранении основной причины уровень «полезного» холестерина восстанавливается. У некоторых людей низкий уровень ЛПВП не коррелирует с высоким риском атеросклероза, а является индивидуальной особенностью организма.
Повышение
Повышение липопротеинов в сыворотке крови происходит в следующих случаях:
- Заболевания печени:
- первичный билиарный цирроз;
- хронический гепатит в активной стадии;
- обтурационная желтуха;
- острые отравления.
- Наследственное повышение уровня ЛПВП (наследственная гиперхолестеринемия IА и IIВ типов).
Понижение
Снижение уровня ЛПВП происходит при следующих заболеваниях и состояниях:
- Патологии почек:
- хроническая почечная недостаточность;
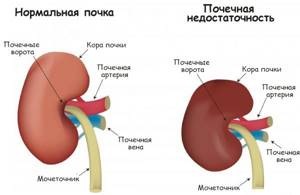
- нефротический синдром, при котором у больного возникают нарушения белково-липидного обмена и отеки.
- Холестаз (застой желчи).
- Наследственные патологии – первичная гипо-a-липопротеинемия.
- Нарушения обмена веществ:
- ожирение;
- гипертриглицеридемия;
- сахарный диабет в стадии декомпенсации.
- Вредные привычки:
- алкоголизм;
- курение.
- Общее истощение организма в результате инфекционных и других тяжелых заболеваний.
- Углеводная диета.
Характерные признаки нарушения
Начальные стадии гиперхолистеринемии не сопровождается никакими внешними изменениями, поэтому визуально её можно обнаружить только когда уже начинают проявляться очевидные симптомы атеросклероза:
- дискомфорт, боль в сердце и подреберье, нестабильный сердечный ритм;
- повышение давления (гипертония), головокружение, помутнение зрения;
- отекание, боль, онемение, нарушение терморегуляции (зябкость) рук и ног;
- хроническая усталости, слабость, сонливость или, наоборот, бессонница;
- неприятный запах изо рта (галитоз), расстройство стула (диарея) или запор
Иногда липидные отложения формируют небольшие округлые плоскости (ксантомы) на лице, руках и других частях тела (реже), а также дуги или ободки (геронтоксоны) светло-серого цвета на внешней границе радужной оболочки глаза.
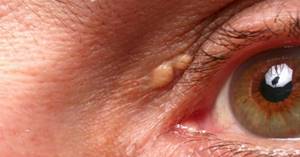
Ксантомы как следствие развития атеросклероза.
Как снизить показатель до нормальных значений?
Уменьшать концентрацию холестерина в крови необходимо комплексно: для этого диета подключается одновременно с физическими нагрузками и, если требуется, назначаются лекарственные средства.
Если гиперхолестеринемия – это следствие другого заболевания, то изначально его нужно вылечить или взять под контроль, если оно неизлечимо.
Питание и диета
Для снижения уровня холестерина в крови хорошо подходит специальная гипохолестериновая диета (стол) № 10 , разработанная М. И. Певзнером:
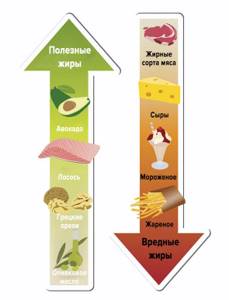
Ограничение высокохолестериновой пищи – жирного мяса, птицы с кожей, сала, субпродуктов и цельного молока.
- Минимизация изделий промышленного производства – колбасы, консервов, соусов, спредов, кондитерской продукции и фастфуда.
- Приготовление любых блюд только путём готовки на пару, отваривания или запекания (жарить и коптить запрещено!).
- Замена животных продуктов на растительные – фрукты, овощи, зелень, корнеплоды, бобовые, в т. ч. сою, крупы и зерновой хлеб.
- Потребление ненасыщенных жирных кислот – морепродуктов, рыбы , нерафинированных растительных масел , семян и орехов .
- отказаться от курения и распития алкоголя;
- не употреблять кофеиносодержащие напитки;
- по возможности избегать стрессов и конфликтов;
- спать достаточное количество времени (8 часов);
- нормализовать и поддерживать массу тела;
- регулярно заниматься адекватным спортом.
Весь суточный рацион делится на 5–6 небольших приёмов пищи. Для перекуса можно съесть, например, яблоко, апельсин, огурец или стаканчик обезжиренного йогурта.
Образ жизни

Как повысить уровень хорошего холестерина.
Нездоровый образ жизни негативно сказывается на проницаемости и эластичности сосудов, что провоцирует дополнительный рост холестерина, поэтому при гиперхолестеринемии его рекомендуется изменить:
В качестве физической нагрузки хорошо подходят аэробные упражнения: плаванье, интенсивная ходьба, бег, кардиогимнастика и ритмичные танцы. Во время занятий важно следить, чтобы пульс не увеличивался более чем на 80 % от привычной частоты.
Лекарственные препараты в форме таблеток
Если уровень холестерина сильно превышает допустимый предел и его долгое время не удаётся снизить немедикаментозными способами, то пациентам назначают гиполипидемические средства :
статины (аторвастатин, розувастатин, симвастатин) – угнетают выработку ферментов, необходимых для процесса синтеза холестерина;
- фибраты ( фенофибрат , ципрофибрат) – связываются с жёлчной кислотой и снижают активную продукцию холестерина печенью;
- никотиновая кислота (она же ниацин, витамин PP и B3) – тормозит усвоение жиров, уменьшая вязкость крови, что улучшает весь кровоток.
Также если в рационе недостаточное количество полиненасыщенных жирных кислот (ПНЖК) Омега-3 (20–25 %), то врач может порекомендовать принимать их в виде препаратов – Омакор, Норвесол, Витрум Кардио.
Сколько длится лечение, когда будут первые результаты?
Грамотно подобранная схема лечения быстро даёт результат: первый эффект заметен уже через 1,5–2 недели после начала приёма медикаментов, а через 1 месяц он максимально проявляется и удерживается на протяжении всей терапии. Сколько она будет продолжаться, зависит от тяжести ситуации: обычно 1 курс длится 45–60 дней, после которых, врач может уменьшить дозировку или отменить приём лекарств.
Иногда добиться стабилизации липидного обмена не удаётся и тогда для поддержания нормального уровня холестерина принимать гиполипидемические препараты нужно пожизненно.
Как часто нужно сдавать кровь на биохимический анализ?
Относительно здоровым молодым женщинам определение липидного профиля (липидограмму) достаточно проводить 1 раз в 2–4 года, после начала менопаузы чаще – 1 раз в год. При планировании зачатия и беременности уровень холестерина желательно отслеживать каждые 3 месяца.
В некоторых случаях чтобы получить корректные данные требуется сдавать кровь на анализ повторно, т. к. на результат влияет множество факторов: место забора материала (из пальца или из вены), на голодный желудок (натощак) или после еды, менялась ли лаборатория и т. д.
Что это значит, если общий холестерин повышен?
Важно: однократное отклонение от референсных величин не имеет диагностической значимости и может объясняться физиологическими причинами. Анализ необходимо пересдать через 1 месяц минимум дважды, после чего выносится окончательный диагноз.
Причины повышенной концентрации общего холестерина в крови:
- генетическая предрасположенность – гиперхолестеринемия в семейном анамнезе;
- употребление большого количества пищи, богатой жирами;
- хронические патологии печени (цирроз, гепатит), которые провоцируют желчные застои;
- инфекционное поражение почек;
- сахарный диабет;
- злокачественные новообразования предстательной или поджелудочной железы;
- недостаток гормонов щитовидной железы;
- алкоголизм.
В зависимости от полученных результатов исследования пациента относят к одной из групп, выделенных по степени риска развития патологий сердечно-сосудистой системы:
- нормальные значения (до 5.6 ммоль/л) – низкий риск;
- на верхней границе нормы (до 6.7 ммоль/л) – средний риск;
- выше нормы (более 6.7 ммоль/л) – высокий риск.
Пациентам, относящимся к среднему и высокому риску, назначается дополнительная лабораторная диагностика – определение липидного профиля (липидограмма), который позволяет уточнить точную концентрацию ЛПВП и ЛПНП.
Повышенные значения холестерина у ребёнка объясняются аналогичными причинами, как и у взрослых: наследственность, переедание и избыточный вес. Следует уделять повышенное внимание к составлению меню для детей, при этом исключается пища с избыточным содержанием жиров и сахара.
Крайне низкий показатель – это хорошо или плохо?
У женщин холестерин ниже нормы часто бывает из-за приёма прогестиносодержащих препаратов, увлечения растительными диетами или голодания. Такая гипохолестеринемия не опасна – она лечится подбором компенсирующих препаратов и употреблением насыщенной жирами пищи.
Если внешние факторы отсутствуют, то возможно наличие скрытых негативных процессов в организме: поражения печени, общей интоксикации или локальной инфекции.
Важно понимать, что нарушение липидного обмена проявляется постепенно, т. е. высокий или низкий уровень холестерина не отразиться на здоровье сразу, но если своевременно не принять меры, то он повлияет не только на самочувствие, но и дальнейшую дееспособность.
источник
Норма холестерина для женщин по возрасту
Норма холестерина у женщин по возрасту в крови изменяется в период климакса, когда идет активная перестройка организма, до этого процесса уровень хлестерина, как правило, стабилен на протяжении всего периода жизни женщин. В этот период отмечается повышенный холестерина у женщин.
Не редки случаи, когда неопытный врач не точно оценивал результат анализов, что приводило к неправильному диагнозу. На результат анализов, на холестерин может влиять не только пол пациента, возраст, но и ряд других условий и факторов.