Неприятные ощущения в молочных железах знакомы множеству женщин, они могут быть признаком самых разных болезней. Наиболее часто встречающимся заболеванием груди среди женщин является мастопатия. Она может возникнуть в любом возрасте: и у совсем юных девушек, и у пожилых женщин. Согласно статистическим данным, это заболевание обнаруживается у примерно 40% дам детородного возраста. Услышав от врача такой диагноз, наверное, каждая женщина задумывается о том, чем опасна мастопатия.
Что такое мастопатия?
Мастопатия – это заболевание груди, развивающиеся вследствие гормональных нарушений организма. Характеризуется разрастанием соединительной и фиброзной ткани груди, из-за чего формируются множественные уплотнения или кисты. Мастопатия груди носит характер доброкачественного заболевания, но при не правильном лечение способна перерождаться в рак.
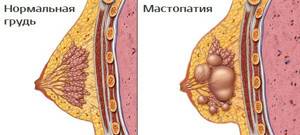
Мастопатия (фиброзно-кистозная)
Мастопатия – это заболевание, которому чаще всего подвержены женщины после 40 лет. Но несмотря на это, настороженность нужно проявлять уже с наступлением 25-летнего возраста.
Симптоматика

Болезненное ощущение в груди
Существуют определенные признаки, которые помогут узнать, образовалась ли мастопатия фиброзно-кистозного типа:
- Первый признак — уплотнение в груди. Женщина сама может нащупать один или несколько узелков. Нужно лечь на спину, поднять правую руку вверх, левой рукой тщательно исследовать правую грудь. Ту же манипуляцию проделать с противоположной грудью.
- Увеличение молочной железы, болезненные ощущения – это симптомы и проявление угрожающего заболевания.
- Выделения из сосков, они бывают разного характера — белёсые, прозрачные, коричневые или с кровью.
- Лимфатические узлы увеличиваются в размерах. В основном это наблюдается в подмышечной области. Они болезненные.
Если обнаруживаются симптомы такого характера, рекомендуется сообщить об этом гинекологу. Врач назначит диагностику.
Причины и факторы риска
Какую-либо одну причину мастопатии выделить сложно, потому что мастопатия зависит от совокупности причин.
К основным причинам мастопатии относятся:
- гормональные нарушения в организме (длительный прием гормонов, недостаточная их выработка, опухоли гипофиза или коры надпочечников);
- воспалительные заболевания репродуктивной системы;
- поликистоз яичников (множественные кисты);
- неконтролируемый прием комбинированных оральных контрацептивов;
- сахарный диабет 1 типа;
- раннее начало менструации;
- ранняя менопауза (климакс);
- аборты в анамнезе;
- беременность;
- отказ от грудного вскармливания;
- травмы груди;
- воспалительные заболевания молочной железы;
- заболевания щитовидной железы;
- злокачественные или доброкачественные опухоли;
- прием некоторых медикаментов;
- хирургические вмешательства;
- хронические заболевания печени;
- отсутствие беременности до 35 лет;
- хронический стресс.
Факторы риска появления мастопатии:
- наследственная предрасположенность;
- избыточный вес;
- несбалансированное питание;
- смена климата;
- резкое снижение веса;
- возраст старше 40 лет;
- нерегулярная половая жизнь.
Все эти причины могут приводить к мастопатии.
Причины возникновения болезни
Мастопатией называется доброкачественное заболевание груди, для которого характерно патологическое разрастание ее тканей. Основной причиной развития болезни является гормональный дисбаланс: под влиянием каких-либо факторов количество эстрогенов в организме больной увеличивается и начинает превышать количество прогестерона, что и приводит к появлению данной болезни. Этому же может способствовать и избыток пролактина.
Спровоцировать возникновение заболевания могут следующие факторы:
- Гинекологические заболевания.
- Раннее начало месячных (до 11 лет).
- Поздние роды (после 30 лет).
- Многочисленные аборты.
- Эндокринные заболевания.
- Избыточный вес.
- Климакс в возрасте после 55 лет.
- Наследственность.
- Проблемы в сексуальной жизни.
- Постоянные стрессы.
- Вредные привычки.
- Кратковременное грудное вскармливание или отказ от него.
Патогенез
В основе механизма возникновения мастопатии лежит действие гормонов. Состояние молочных желез зависит от прогестерона, эстрогена, фолликулостимулирующего гормона и гормонов щитовидной железы, которые вырабатывают пролактин.
При нормальных условиях эти гормоны не несут негативное действие на состояние молочной железы. Но если женщина подвергается провоцирующим факторам (воспалительные заболевания, травмы, аборты), может нарушиться регуляция гормонов. Вследствие этого изменяется гормональный фон, он становится нерегулярный, чередуется резкими скачками и спадами.
Все это негативно влияет на состояние груди. Действие гормонов провоцирует развитие кист, фиброзных изменений в молочных железах и перерождение в злокачественное новообразование).
Может ли мастопатия перейти в рак?
Доброкачественное уплотнение в молочной железе при диффузной форме никак не беспокоит женщину. Важно следить за состояние уплотнения. Если нет увеличения его размера, то не стоит беспокоиться. Необходимо продолжать назначенное комплексное лечение.

Обычно врач прописывает различные препараты, которые улучшают кровообращение в молочных железах. Можно применять в лечении эффективные народные средства и рецепты, известные со стародавних времен. Траволечение и народная медицина помогают справиться с недугом в комплексе с назначенными медикаментами.
При мастопатии не следует посещать сауну и проводить массаж груди. Также важно избегать загара. Воздействие ультрафиолетовых лучей может значительно усугубить состояние молочных желез. Важную роль играет ношение подходящего бюстгальтера. Белье не должно стеснять грудь и вызывать дискомфорт.

Загар

Сауна
Мастопатия редко переходит в рак, но это зависит от вида уплотнения. Чаще всего в злокачественную опухоль переходит узловая форма доброкачественного образования.
Причинами онкологии являются:
- наследственность;
- травмы груди;
- гормональные нарушения;
- стресс;
- отказ от грудного вскармливания.

Классификация
Мастопатия классифицируется по видам, формам и степеням.
Виды мастопатии:
- диффузная мастопатия;
- узловая мастопатия.
Диффузная мастопатия
часто представляет собой начальную стадию. Она характеризуется наличием небольших патологических изменений в молочной железы и легче поддается лечению. Диффузная мастопатия, в свою очередь, делится на формы:
- аденоз;
- фиброаденоматоз;
- диффузная кистозная мастопатия;
- фиброзно-кистозная мастопатия.
Особенности форм диффузной мастопатии:
| Форма диффузной мастопатии | Особенности |
| Аденоз | Характеризуется разрастание железистой ткани молочной железы. Встречается у женщин молодого возраста до 30 лет. |
| Фиброаденоматоз | Характеризуется разрастанием соединительной ткани. В этом случае наблюдается преобладание фиброза над железистой тканью. |
| Диффузная кистозная мастопатия | Характеризуется появлением кистозных полостей. |
| Фиброзно-кистозная мастопатия | Фиброзно-кистозная форма представляет собой смешанный вид диффузной мастопатии. |
Узловая мастопатия
– это вид заболевания, который характеризуется более тяжелым течением. Если состояние прогрессирует, то велик риск перехода мастопатии в рак.
Узловая мастопатия делится на следующие формы:
- фиброаденома молочной железы;
- кистозная мастопатия;
- фиброзно-кистозная мастопатия.
Особенности форм узловой мастопатии:
| Форма узловой мастопатии | Особенности |
| Фиброаденома | Представляет собой плотное образование из соединительной ткани. |
| Кистозная мастопатия (узловая) | Характеризуется образованием множественных кист в тканях груди. |
| Фиброзно-кистозная мастопатия | Фиброзно-кистозная форма представляет собой смешанный вариант узловой мастопатии. |
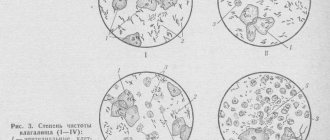
Мастопатию молочной железы делят по степеням. Согласно классификации Рожковой существует три степени мастопатии
:
- 1 степень – мастопатия без пролиферации;
- 2 степень – мастопатия с пролиферацией;
- 3 степень – мастопатия с атипической пролиферацией (предопухолевое состояние).
Чем опасна мастопатия молочной железы если ее не лечить?
Мастопатия – это диффузное или узловое патологическое изменение, которое происходят в мягких тканях молочной железы.
Заболевание начинает развиваться в результате гормонального дисбаланса в организме женщины.
При возникновении первых характерных симптомов, необходимо обращаться к врачу, чтобы предотвратить осложнения и развитие более серьезных болезней. Давайте разберемся, чем опасна мастопатия.
Этиология заболевания
Под мастопатией подразумевают дисгормональные гиперпластические процессы, которые возникают в молочной железе. Это фиброзно-кистозное заболевание, при котором поражаются и изменяются мягкие ткани. В результате патологических изменений они могут активно размножаться.
Мастопатия развивается в результате дисбаланса соединительной и эпителиальной ткани. Заболевание чаще встречается у женщин возрастной категории 24-48 лет. Исключительно в редких случаях патология обнаруживается у мужчин. Одна из основных причин – это нейро-гуморальный фактор.
Заболевание может начать развиваться на фоне следующих факторов:
- сильный стресс;
- невроз;
- депрессия.
Заболевание может начать развиваться на фоне сильного стресса
Чтобы понять, в чем опасность мастопатии, необходимо знать особенности молочных желез. Во время менструального цикла в организме начинают вырабатываться гормоны. Это эстрогены и прогестерон. Максимальная концентрация наблюдается в первые дни менструации.
На молочные железы оказывают влияние гормоны надпочечников, гипофиза и щитовидной железы. Они тщательно контролируются корой головного мозга. В результате воздействия гормонов, в груди происходят регулярные циклические процессы. Они проявляются в виде нагрубания.
Существует несколько неблагоприятных факторов, при которых начинает нарушатся нормальный баланс гормонов. Это может быть недостаток или повышенное количество гормонов. Они провоцируют активное разрастание протоков, железистой и соединительной ткани.
Если после окончания менструации грудь остается плотной, необходимо обращаться к врачу. В нормальном уровне пролактин помогает регулировать внутренние процессы в организме. Его главная задача – помощь будущей маме. Он помогает увеличить синтез таких компонентов, как липиды грудного молока, углеводы и протеины.
Когда женщина заканчивает лактацию, уровень пролактина самостоятельно понижается. Но бывают другие негативные факторы. Если пролактин повышается вне беременности и грудного кормления, пациенты сталкиваются с еще более серьезными последствиями. Активная секреция гормона становится причиной:
- вегетативного расстройства;
- мигрени;
- отеков;
- болезненности в нижней части живота.
Если в организме увеличена секреция пролактина, то она относится к хроническому стимулятору молочных желез. Именно поэтому у таких женщин чаще возникает мастопатия.
Виды мастопатии
Существует несколько разнообразных морфологических форм патологии. В чем опасность мастопатии молочных желез и как предотвратить серьезные осложнения – это вопросы, с которыми нужно обратиться к врачу.
Ученые выделили определенную классификацию. Она зависит от конкретных изменений, которые были обнаружены во время пальпации, прохождения маммографии, полученных результатов гистологического исследования.
Диффузная
Эту форму мастопатии еще называют мелкоочаговой. Это начальная форма болезни, для которой характерны легкие симптомы и отсутствие острой боли.
Во время гистологии врач определяет несколько участков в молочных железах, которые обладают нормальным состоянием.
Но рядом есть атрофические дольки, гиперплазированные участки мягких тканей, мелкие кистозные образования, расширенные протоки, разросшаяся соединительная ткань, коллагеновые волокна.
Выделяют следующие формы диффузной мастопатии:
- железистую;
- фиброзную;
- кистозную;
- смешанную.
Опасность фиброзно-кистозной мастопатии и других форм заключается в нарушении венозного оттока. Этот процесс связан с тем, что в молочной железе начинает разрастаться соединительная мягкая ткань. Если пациентка обращается за помощью к врачу при обнаружении первых симптомов, патология легко поддается лечению.
Диффузная мастопатия в таком случае протекает без осложнений. Начальная стадия болезни поддается легкому излечиванию. Если лечение начато несвоевременно, существует вероятность перерастания в злокачественную опухоль. В таком случае пациентке потребуется столкнуться с серьезным лечением и длительной реабилитацией.
Узловая
Под узловой мастопатией подразумеваются доброкачественные изменения, которые происходят в результате нарушения гормонального фона. Эта патология характеризуется наличием кистозных и узловых формирований, которые наблюдаются в молочножелезистой ткани. Это опасная формамастопатии молочной железы.
В груди возникают масталгические уплотнения, гиперчувствительность и нагрубание молочной железы. Из сосков выделяется секрет. В большинстве случаев эта форма патологии не представляет опасности. Когда наступает период менопаузы, гормональный фон стабилизируется. Узловая мастопатия полностью исчезает.
Смешанная
К развитию смешанной формы мастопатии приводит бесплодие, эндокринные нарушения, ожирение, мастит, беременность на позднем сроке, начало менструации в раннем сроке. Во время диагностики врач определяет наличие уплотнений и узлов. Для подтверждения диагноза нужно сделать рентгенографию, ультразвуковое исследование и маммографию.
Во время диагностики врач определяет наличие уплотнений и узлов
При прогрессировании смешанной формы мастопатии возникают уплотнения в груди. Они болезненные, из сосков может выделяться секрет разного оттенка. Боль бывает интенсивной, регулярной или циклической. Дискомфорт усиливается перед началом менструации.
Если лечение начато несвоевременно, существует вероятность развития злокачественных опухолей, новообразований. Это самая опасная форма мастопатии, которая требует своевременного лечения. В большинстве случаев врач назначает хирургическое удаление узлов и новообразований, если отсутствуют противопоказания.
Диагностика
Во время первого приема врач выполнит визуальный осмотр молочных желез. Подтвердить или опровергнуть диагноз помогает мануальное исследование. Дополнительно проводят рентгенологическую маммографию, ультразвуковую диагностику. Рентген является наиболее информативным методом. Он помогает поставить правильный диагноз в 90% случаев.
Если врач обнаружил патологию молочных желез, необходимо тщательно исследовать гормональный фон. Еще один эффективный метод – это ультразвуковая диагностика. Специалист сможет выделить полостное или солидное образование, тщательно исследовать железу. Во время исследования визуализируются образования в виде опухоли, которые располагаются рядом с грудной стенкой.
Особенности лечения
Чтобы вылечить диффузную мастопатию, необходимо устранить факторы, которые стали причиной расстройства гипофиза и яичников. Необходимо пройти гинекологическое обследование, нормализовать нервную систему и функционирование печени. Если у пациентки диагностировали узловую форму мастопатии, показано хирургическое лечение.
В ходе операции врач иссекает узлы и уплотненные образования. Также используются методы специфической иммунотерапии. В последнее время врачи тщательно выбирают способ терапии. После оперативного лечения существует вероятность повторного образования узлов. Они возникают вдоль хирургического шва.
Еще один эффективный метод – консервативное наблюдение. После постановки диагноза, женщина должна приходить на прием к врачу. Специалист будет наблюдать за патологическим процессом.
Необходимо не менее двух раз в год проходить маммографию, чтобы отслеживать состояние узлов и других новообразований.
Дополнительно пациенткам назначают успокаивающие средства, йодистый калий, витаминные комплексы.
После постановки диагноза, женщина должна приходить на прием к врачу. Специалист будет наблюдать за патологическим процессом
Консервативный метод все больше пользуется популярностью. Женщины смогут избежать хирургического вмешательства. Единственный недостаток – нельзя предотвратить развитие рака груди. Консервативная терапия включает в себя строгую диету, правильный выбор бюстгальтера, прием витаминных комплексов, мочегонных и нестероидных противовоспалительных препаратов.
Последние средства помогают улучшить кровообращение. При прогрессировании фиброзно-кистозной формы мастопатии, пациентке противопоказаны физиотерапевтические процедуры, посещение сауны и бани.
Нельзя загорать на солнце или в солярии. Важно позаботиться о здоровом образе жизни, исключить курение, алкоголь и другие вредные привычки.
Нужно делать легкие упражнения или гимнастику, спать около 9 часов в сутки, избегать стрессовых ситуаций.
Опасность мастопатии
Мастопатия – это заболевание доброкачественной природы. Но, любые патологические изменения в молочной железе не являются нормой. Каждая девушка и женщина должна знать, чем опасна мастопатия, если ее не лечить. При отсутствии терапии, существует риск серьезных последствий:
- Развитие мастита. Для этого заболевания характерно воспаление мягких тканей груди. Болезнь развивается у женщин в период лактации. Но в некоторых случаях мастит становится следствием мастопатии. Узловые новообразования перекрывают млечные протоки, поэтому в груди возникает застой молока.
- Появление трещин на сосках. В результате у пациентов развивается воспаление молочных желез. Через трещины внутрь проникают патогенные микроорганизмы.
- Сепсис или некроз мягких тканей. Это серьезные и опасные последствия болезни. Они требуют радикальных мер. Часто врачи назначают пациентам резекцию молочной железы.
- Рак. При прогрессировании мастопатии существует вероятность перерождения доброкачественного новообразования в злокачественное.
Любые опухоли и узлы в груди требуют своевременного лечения. Узловая мастопатия характеризуется формированием новообразования, поэтому девушкам и женщинам нужно обратить внимание на здоровье и самочувствие. Эта болезнь нередко становится причиной активного деления клеток и пролиферации мягких тканей.
Профилактика
Чтобы предотвратить развитие мастопатии, необходимо оградить себя от сильных переживаний и стрессовых ситуаций. Необходимо соблюдать следующие меры профилактики:
- Важно найти основную причину, которая привела к развитию мастопатии.
- Необходимо регулярно или согласно графику приходить на консультацию к врачу-маммологу. Он сможет оценить состояние, структуру молочной железы. Врач быстро найти причину, которая провоцирует воспалительный процесс.
- Восстановление нормального гормонального фона. Запрещено самостоятельно покупать или пить гормональные препараты без консультации у врача.
- Ведение здорового образа жизни. Важно отказаться от всех вредных привычек.
Девушкам и женщинам нужно вести активную сексуальную жизнь. Но, партнер должен быть постоянным, чтобы избежать серьезных проблем в интимной сфере. Сексуальная неудовлетворенность приводит к расстройствам гормонального фона, оказывает негативное воздействие на здоровье и самочувствие женщины.
Источник: https://MamaZdorova.ru/chem-opasna-mastopatiya-01/
Мастопатия по МКБ-10
В соответствии с международным классификатором болезней 10-го пересмотра (МКБ-10) мастопатиявключена в раздел Доброкачественная дисплазия молочной железы (код N60), в которую входят такие виды:
- N60.0 – Солитарная киста молочной железы Киста молочной железы
- N60.1 – Диффузная кистозная мастопатия Кистозная молочная железа Исключена: с пролиферацией эпителия (N60.3)
- N60.2 – Фиброаденоз молочной железы Исключена: фиброаденома молочной железы (D24)
- N60.3 – Фибросклероз молочной железы Кистозная мастопатия с пролиферацией эпителия
- N60.4 – Эктазия протоков молочной железы
- N60.8 – Другие доброкачественные дисплазии молочной железы
- N60.9 – Доброкачественная дисплазия молочной железы неуточненная
Симптомы мастопатии
В зависимости от вида мастопатии, симптомы могут различаться. Заболевание захватывает как одну молочную железу, так и две.
Интенсивность клинических проявлений зависит от состояния пациентки, ее возраста и локализации патологии.
Основные симптомы мастопатии:
- боль в груди;
- отек тканей;
- чувство переполненности груди;
- выделения из сосков;
- увеличение груди;
- уплотнение в груди.
| Вид мастопатии | Симптомы и клинические проявления |
| Диффузная мастопатия | Боль в области поражения (боль тупая, усиливающаяся во время менструации), жжение, чувство распирания в груди, отек тканей, выделения из сосков (слизистые или зеленоватые при присоединении инфекции), образование округлых уплотнений (кист), увеличение груди, увеличение подмышечных лимфатических узлов. |
| Узловая мастопатия | Плотные узловые образования, выделения из сосков, боль при прикосновениях к груди, чувство переполненности груди. |
| Смешанный вид мастопатии | Наблюдается сочетание симптомов нескольких видов заболевания. |
Существуют несколько симптомов
, которые
не характерны для мастопатии
, а
указывают на развитие другого заболевания
. При появлении этих проявлений следует как можно скорее обратиться за медицинской помощью.
К таким симптомам относятся:
- кровяные выделения из сосков;
- нестерпимая боль в области груди;
- стремительный рост груди;
- выраженная асимметрия;
- повышение температуры тела;
- снижение веса;
- выраженная гиперемия кожных покровов.
Как часто нужно обследоваться?
Мастопатия является уплотнением тканей, которое возникает при гормональных нарушениях. Заболевание бывает двух видов — диффузным и очаговым. Риску возникновения рака подвергается каждая женщина.
После 35 лет любой женщине необходимо раз в год обследовать грудь у маммолога. При наличии уплотнения врач назначает маммографию или УЗИ. Обследование необходимо проходить ежегодно, даже когда молочные железы в порядке, а рака у родственников нет.
Диффузная форма болезни не является опасной. Лечение гомеопатическими препаратами и травами, употребление витаминов помогут справиться с недугом. Однако если не лечить образования, заболевание может развиться в очаговую форму и рак. Узел приобретает четкие контуры и развивается в фиброаденому. Ее размер может составлять 3–4 мм. Фиброаденома может возникнуть и в период полового созревания девушки. При таком диагнозе консервативного лечения может не хватить. Врачом назначается оперативное вмешательство.
Новообразование может не прощупываться и быть безболезненным. Характерным симптомом недуга являются прозрачные или кровяные выделения из соска. Важно знать, что на первых порах заболевание может никак не проявляться! Именно поэтому необходимо регулярное профилактическое обследование.
Появление «лимонной корки» на груди, выявление уплотнения, выделения из сосков и воспаление лимфоузлов в подмышечных впадинах свидетельствуют о развитии заболевания. При таких серьезных симптомах требуется незамедлительное обращение к врачу.
Диагностика
В диагностике мастопатии главную роль играют способы, позволяющие визуализировать изменения, происходящие в тканях груди. Используются лабораторные, инструментальные и другие виды диагностики. Для диагностики мастопатии используют следующие исследования:
- ультразвуковое исследование молочной железы;
- маммография;
- компьютерная томография;
- анализ крови на гормоны;
- биопсия молочной железы (при подозрении на злокачественность).
Дополнительные исследования:
- ультразвуковое исследование органов малого таза;
- УЗИ щитовидной железы;
- МРТ.
К какому врачу обратиться с подозрением на мастопатию?
Первый специалист, который осматривает женщину если присутствуют симптомы – это гинеколог или маммолог. Он проводит опрос пациентки и осматривает молочную железу.
На первом осмотре специалист может оценить следующие показатели:
- есть ли боль в груди;
- наличие уплотнений;
- есть ли выделения из сосков при надавливании;
- симметричны ли молочные железы;
- изменение цвета кожи.
Маммолог осматривает и пальпирует подмышечные лимфатические узлы, оценивая их однородность и размер. Осмотр рекомендуется проводить на 5-10 день менструального цикла.
УЗИ молочной железы
УЗИ исследование – это наиболее эффективный способ диагностики патологических изменений в молочных железах. Благодаря своей безопасности не имеет никаких противопоказаний к проведению.
Ультразвуковое исследование проводят начиная с 5 по 10 день менструального цикла, потому что именно в этот период концентрация гормонов достигает своего максимума, поэтому в этот период изменения в груди лучше всего визуализируются.
Что можно увидеть на УЗИ:
- кисты или опухоли;
- увеличенные лимфатические узлы;
- разрастание соединительной ткани.
УЗИ диагностика проводится в качестве профилактики у женщин старше 25 лет. Периодичность проведения составляет 1 раз в год или чаще, если присутствуют жалобы. По наступлении 40 лет чаще всего назначают рентгенографию, но если существуют противопоказания, то его заменяют УЗИ диагностикой. После 40—45 лет УЗИ необходимо проводить не менее 2 раз в течение года.
Маммография
Маммография наиболее информативное исследование патологий груди. Но из-за радиационной нагрузки, применяется строго по показаниям.
Показаниями для проведения маммографии являются:
- боль в груди;
- выделения из сосков;
- наличие уплотнений;
- западание частей груди;
- изменение формы (ассиметричность);
- увеличение в размерах груди;
- увеличение лимфатических узлов и их болезненность;
- возраст старше 45 лет;
- профилактический осмотр женщин с отягощенным наследственным анамнезом (если есть родственники с онкологическими заболеваниями груди или репродуктивных органов).
Что можно увидеть при проведении рентгенографии:
- кисты;
- опухоли;
- разрастание соединительной ткани;
- спайки;
- фиброзные соединения.
Маммографию проводят на 5–10-й день менструального цикла. У женщин с началом менопаузы это исследование можно проводить в любое удобное для нее время.
Биопсия молочной железы
Проводится при подозрении на злокачественное уплотнение в молочной железе. Для этого берут часть ткани груди и рассматривают его с помощью микроскопа.
Биопсия позволяет вовремя диагностировать опухоль в тканях груди.
Для проведения процедуры используется общий или местный наркоз. Выбор обезболивания зависит от степени разрастания патологии.
Как правило, для проведения биопсии не нужна специальная подготовка.
Кроме злокачественных изменений, при помощи биопсии можно предсказать перерождение клеток в раковые.
Анализ крови на гормоны
Так как изменения в груди тесно связаны с гормональным фоном женщины, то для диагностики мастопатии применяется исследование крови на гормоны.
Забор крови проводится строго натощак, во время менструального цикла с 5 по 10 или с 20 по 25 день менструального цикла.
Основные гормоны, определяющиеся в крови:
- пролактин (гормон, отвечающий за регуляцию лактации);
- гормоны щитовидной железы;
- эстрадиол (гормон яичников);
- фолликулостимулирующий гормон;
- тиреотропный гормон.
Специалист оценивает результаты.
Анализ крови на онкомаркеры
Кроме этого, при подозрении на злокачественный процесс в груди может потребоваться анализ на онкомаркеры. Этот анализ позволяет оценить, существует ли злокачественная опухоль в молочной железе.
К онкомаркерам молочной железы относится CA 15-3. Но следует помнить, что существуют погрешности при оценке его концентрации.
Онкомаркер может повышаться не только при возникновении онкологии, но и при развитии аутоиммунных процессов, воспалительных изменениях и во время беременности.
Дифференциальная диагностика
Симптомы мастопатии имеют довольно неспецифический характер и поэтому проводят дифференциальную диагностику со следующими патологиями:
- мастит (гнойное воспаление молочной железы);
- рак груди;
- метастазирование опухоли из других органов (чаще из органов репродуктивной системы);
- туберкулез молочной железы;
- травмы груди;
- киста молочной железы;
- доброкачественная опухоль молочной железы (фиброаденома).
Самообследование молочных желез
Самостоятельное обследование молочных желез позволяет вовремя заподозрить патологию и обратиться за медицинской помощью.
Самообследование груди нужно проводить не реже 1 раза в месяц начиная с 25-летнего возраста.
Обследование груди:
- осторожная пальпация (нажатие) подушечками пальцев на молочную железу с целью обнаружения уплотнений;
- осмотр молочных желез (оценивается цвет, симметричность);
- осмотр груди с поднятыми руками;
- осторожная пальпация подключичных и подмышечных лимфатических узлов (выполняется с поднятой рукой);
- осмотр сосков и осторожное надавливание;
Профилактика заболевания
При мастопатии, как и при любом другом заболевании, очень важна профилактика. Для этого всем дамам старше 35 лет следует раз в два года делать маммографическое исследование, а после 50 лет его требуется проходить каждый год. Также надо стараться вести здоровый образ жизни, отказавшись от вредных привычек. Ограничить в своем рационе количество кофе, шоколада, колы и соли, увеличив число продуктов, богатых клетчаткой. Кроме этого важно проводить ежемесячное самообследование молочных желез. Женщинам необходимо подбирать удобное белье и стараться избегать любых травм груди.
Таким образом, ясно, что сама по себе мастопатия опасности для жизни больной не несет, но может спровоцировать появление онкологии. Сегодня смертность от рака груди находится на очень высоком уровне. Справиться с этим заболеванием на начальных стадиях достаточно просто, а на запущенных – иногда невозможно. Тем не менее, зная все это, многие дамы предпочитают игнорировать появившиеся проблемы с молочными железами, что в итоге может привести к крайне печальному исходу. Каждой женщине следует помнить, что мастопатия нуждается в адекватном лечении, поскольку без него она не исчезает никогда.
Лечение мастопатии
Лечение мастопатии комплексное и включает в себя применение медикаментов, оперативного вмешательства и диеты. По желанию можно добавить средства народной медицины.
Медикаментозное лечение
Лечение включает в себя применение лекарственных форм. Терапия может быть гормональной и негормональной. Гормональное лечение направлено на причину, повлекшую за собой изменения в молочной железе, нормализует гормональный фон, уменьшает действие гормонов, регулирует работу щитовидной железы и яичников. Негормональное лечение направлено на коррекцию симптомов, а в некоторых случаях влияет на причину заболевания (например, при недостатке йода в организме).
Гормональное лечение мастопатии:
| Гормональное лечение мастопатии | Препараты при мастопатии, их действие и способ применения |
| Комбинированные оральные контрацептивы | Применяются для нормализации работы фолликулостимулирующего и лютеинизирующего гормонов. Принимают на протяжении всего менструального цикла, делая перерыв на 7 дней до предполагаемого дня менструации. Примеры: Регулон, Ярина, Овидон. |
| Препараты, снижающие концентрацию пролактина | Подавляют синтез пролактина, вырабатываемого в гипофизе. Самый частый для назначения – это Достинекс. Принимается по 1—2 таблетки 3 раза в день. |
| Препараты прогестерона | Нормализуют гормональный фон. Назначается Урожестан, являющийся синтетическим аналогом прогестерона. Урожестан принимают начиная с 14 дня менструального цикла в течение последующих двух недель. Курс лечения 2—6 месяцев. |
| Препараты, снижающие концентрацию эстрогенов | Блокируют избыточную выработку эстрогена. Назначается Тамоксифен, который используется в виде таблеток или инъекций. |
| Препараты для регуляции работы щитовидной железы | Назначаются для регуляции работы щитовидной железы. Назначается Эутирокс. |
Негормональное лечение:
- нестероидные противовоспалительные средства (Диклофенак, Найз);
- йодсодержащие препараты (Йодомарин);
- диуретики (для уменьшения отека);
- седативные средства (настойка пустырника, валерианы);
- гепатопротекторы;
- витаминные комплексы.

Хирургическое лечение мастопатии
К оперативному вмешательству при лечении мастопатии прибегают редко. Но если консервативное лечение не дает нужных результатов, а состояние пациентки ухудшается, то в этом случае назначается операция.
Хирургическое лечение носит довольно серьезный характер и имеет ряд специфических показаний и противопоказаний к ее проведению.
Показания к оперативному вмешательству:
- увеличение размеров кист за короткий промежуток времени;
- подозрение на рак молочной железы;
- большой размер образований.
Противопоказания:
- беременность;
- период лактации;
- тяжелые соматические патологии.
Операция проводится под общим или местным наркозом. Выбор наркоза зависит от индивидуальных особенностей пациента, распространенности процесса.
Если операция проводится под общим наркозом, то пациентку госпитализируют в хирургический стационар. До операции нужно пройти специальную подготовку и сдать анализы.
Предоперационная подготовка включает в себя:
- проведение УЗИ или рентгенографии молочных желез;
- сдача анализов крови и мочи;
- проведение электрокардиограммы;
- консультация терапевта;
- консультация анестезиолога.
Операцию проводят несколькими способами. Среди них пункция кист и полное удаление образований. Рассмотрим операционное лечение мастопатии:
| Вид операции при мастопатии | Суть и особенности оперативного вмешательства |
| Пункция кист | Суть заключается в пунктировании кисты и извлечение из нее лишней жидкости. Стенки кисты склерозируются и впоследствии рассасываются. Проводится только на образованиях малого размера. |
| Удаление узлов и других образований | Подразумевает под собой удаление образований. Проводится в том случае, если узел достиг довольно большого размера или при подозрении на рак. Если имеется обширное разрастание, то может потребоваться частичное или полное удаление молочной железы (мастэктомия). |
После операции пациент помещается в реанимацию, где в течение суток медицинский персонал следит за ее состоянием, в дальнейшем ее переводят на отделение для ожидания выписки.
Выписка из стационара проводится на 7 сутки.
Народные методы лечения мастопатии
Народные средства не являются единственным способом лечения мастопатии. Их принимают в составе комплексной терапии с применением лекарственных средств.
| Народное лечение мастопатии | Способ приготовления |
| Компресс из капустных листьев | Листья капусты проварить и измельчить до кашицы. Далее этого завернуть получившуюся массу в чистую ткань, приложить к груди и закрепить. Такой компресс можно делать на ночь. |
| Отвар из корней лопуха | Корни лопуха отварить, процедить и дать настояться. Принимать по ½ стакана 14 дней после еды. |
| Травяной сбор из тысячелистника, череды и пустырника | Нужно взять по 2 столовые ложки каждой из этих сушеных трав и залить кипятком. Принимать по 1 стакану до еды 2 раза в сутки 14 дней. |
| Спиртовая настойка из грецких орехов | Для приготовления нужно взять горсть очищенных грецких орехов, залить их 0,5 литров спирта или водки. Затем дать настояться 10-14 дней. Принимать настойку по 1 столовой ложке 1 раз в день 2-3 месяца. |
| Отвар из боровой матки | Траву отварить в течение 10 минут, затем остудить и дать настояться. Принимать по ¼ стакана до наступления менструации. |
| Капустный сок | Для его приготовления нужен капустный лист, свеклу или сельдерей. |
| Компресс из свеклы | Для приготовления потребуется 2 свежие сырые свеклы и 2 столовые ложки 9% уксуса. Свеклу натереть на терке и прогреть на водяной бане, а затем добавить уксус. Прикладывать на грудь в течение 10 дней. |
| Мази для лечения симптомов мастопатии | Мазь из льнянки, мазь туи. |
| Гирудотерапия (лечение пиявками) | Применяется только под наблюдением квалифицированного специалиста. Пиявки обладают свойством разжижать кровь, вырабатывать специальные биологические вещества для нормализации обменных процессов в груди. |
| Компресс из капустного листа и меда | Капустные листы подогреть до комфортной температуры, намазать сверху 2 столовые ложки меда. Приложить и закрепить получившийся компресс на молочные железы. Использовать на ночь 1—2 недели. |
| Лечение эфирными маслами | Для приготовления потребуется камфора и медицинский спирт. Все смешать в равных пропорциях и приготовить компресс. Прикладывать на область груди в вечернее время 10 дней. |
| Мазь на основе прополиса | Для приготовления нужно взять жирную основу (вазелин, крем), добавить прополис. Все тщательно перемешать. Наносить мазь на пораженную молочную железу 1 раз в день 14 дней. |
Народное лечение не может стать полноценной заменой консервативной терапии! Поэтому применяют эти средства только в составе комплексного лечения. Лечение мастопатии народными средствами следует начинать после консультации с лечащим врачом!
Влияние мастопатии на женский организм
Мастопатия — доброкачественное образование в груди, одной из причин которого может послужить гормональный сбой.
При повышенном уровне гормона эстроген, в тканях молочной железы, происходят процессы, которые приводят к росту и делению клеток.
Мастопатия является доброкачественным образованием, но ее риск переродиться в злокачественную опухоль присутствует. Для лечения доброкачественной опухоли применяют два вида терапии: Негормональную и антигормональную.
Мастопатия — доброкачественное новообразование в молочной железе
Если по каким-либо причинам, лечение невозможно провести, тогда прибегают к использованию фитопрепаратов. Заболевание само по себе не проходит, и через определённое время, происходит деление клеток. Тогда образуется рак молочной железы.Что же может вызвать этот неприятный недуг, его последствия, и какое влияние на женский организм он оказывает, сейчас мы и попробуем разобраться.
Опасность заболевания
Чем опасна мастопатия развивающаяся у женщин?
Заболевание груди можно встретить у каждой третьей женщины. Очень многие откладывают лечение мастопатии не задумываясь о том, что оно может перейти в запущенную болезнь – онкологию, которая может нанести необратимый вред ее организму.
Наиболее часто злокачественный характер приобретает узловая форма мастопатии. Но это не значит, что другие диффузные типы заболевания можно не лечить. Регулярное обследование молочных желёз – это здоровье женщины.
Если же случилось так, что при обследовании доктор нащупал подозрительное новообразование, женщину направляют на дополнительные обследования.
На ранней стадии заболевания рекомендуется провести оперативное вмешательство, которое нанесет минимальный вред для здоровья и внешнего вида груди.
Если же женщина обратилась за помощью в медицинский центр на поздних стадиях рака, проводят полное удаление молочной железы. Но не всегда это позволяет спасти ее жизнь. Опасностью является то, что даже после удаления молочной железы есть большая вероятность распространиться раковым клеткам к близлежащим органам.
Узловая мастопатия на маммограмме
Факторы влияющие на мастопатию
Появление мастопатии связывают не только с генетической предрасположенностью, образом жизни, но и влиянием окружающей среды. Главными причинами возникновения заболевания считают:
- болезни печени, желчного пузыря и щитовидной железы;
- воспалительный процесс придатков матки;
- вредные привычки (алкоголь и табак);
- недостаточное количество йода в организме;
- стрессовые ситуации, депрессии;
- отсутствие или непостоянная половая жизнь;
- поздняя первая беременность или ее отсутствие.
Одним из известных факторов, есть нерегулярная половая жизнь, которая ведёт к гормональному дисбалансу и влечёт за собой проблемы с придатками (яичниками) влияющие на выработку двух основных половых гормонов – эстрогена и прогестерона. В свою же очередь, они непосредственно влияют на молочную железу. Поэтому малейшие проблемы с яичниками отрицательно отражаются ее состояние и здоровье.
Питание женщины – это один из физиологических факторов, который очень важен и влияет на риск заболеваемости.
В первую очередь необходимо с осторожностью отнестись к кофеиносодержащим напиткам, так как они повышают уровень пролактина в крови, который негативно отражается на молочной железе.
Современные женщины питаются не только плохо, но и неправильно. Всевозможные полуфабрикаты в значительной степени повышают ее риск возникновения.
Чтобы такую неприятную проблему женщина не смогла ощутить на себе, она должна включить в свой рацион как можно больше фруктов, овощей, зелени, которые не только богаты витаминами, но и содержат клетчатку.
Хорошим продуктом питания для молочной железы есть морковь, сладкий перец, яблоки, персики. Все они вмещают в себя витамины и микроэлементы, не позволяющие развиваться раку молочной железы и мастопатии.
Нехватку макро и микроэлементов можно легко компенсировать с помощью таблетированных витаминных комплексов.
Болезни желчного пузыря и печени могут спровоцировать мастопатию
Влияние спорта на развитие мастопатии
Низкая физическая подготовка женщин приводит к ожирению, которое отрицательно влияет на весь организм в целом. Вот для этого и нужны занятия физкультурой, но умеренные, то есть полчаса в день. Это могут быть бег, плаванье, прогулки на свежем воздухе.
Табакокурение – это один из факторов, который в значительной степени отражается на женском здоровье и ее молочных железах. Эта вредная привычка способна спровоцировать такое последствие, как развитие кист в них. Поэтому у женщин, которые не курят, или же бросили курить, есть все шансы не заболеть мастопатией.
Как выявить мастопатию. Её опасность для женщины
Женщина, зная способы распознания мастопатии, может провести самостоятельное обследование. Важный признак наличия мастопатии — это, уплотнения, которые прощупываются, узелки разных размеров и форм в молочных железах. Появление узлов и уплотнения не причиняют беспокойства женщине. Боль может появиться за несколько дней до начала менструального цикла.
Как только менструальный цикл начался, боль исчезает. При первых проявлениях признаков заболевания стоит обратиться к маммологу.
Мастопатия — заболевание, которое необходимо лечить, для того чтобы не было последствий. При отсутствии лечения оно прогрессирует и со временем может привести к образованию злокачественной опухоли. Если болезнь запущенна, то болезненные ощущения могут появляться подмышкой и в области плеча. Малейшее прикосновение к груди вызывает жуткую боль.
Осмотр груди перед зеркалом проводится за 12 дней до начала цикла
Самостоятельно обследовать молочные железы следует один раз в месяц за 12 дней до начала менструального цикла.
1.Необходимо обследовать соски. Они должны быть симметричны друг с другом.
2.На сосках не должно быть язв и стяжений.
- Ощупать железы и убедиться, что на них нет уплотнения. Это проводить надо в лежачем или стоячем положении.
- Осмотреть кожу молочных желез. Не изменился ли ее цвет, и нет ли отёков.
- Перед зеркалом, с поднятыми руками вверх, следует провести осмотр желез со всех сторон.
- Проверить бельё на наличие пятен, и убедиться, что выделений из сосков не было. При появлении выделений, необходимо обратиться к доктору.
Проведённого самообследования недостаточно для установления полной клинической картины. Если какие-либо признаки заболевания присутствуют, то необходимо ещё пройти ультразвуковое исследование и маммографию. Результаты будут наиболее точными, нежели самообследование.
Женщинам нужно один раз в год проводить маммограмму или УЗИ. Эти методы обследования позволят вовремя выявить заболевание. Маммографию делают женщинам от 35 лет.
Врач-маммолог строго соблюдает последовательность проведения обследования, основываясь на возрастную группу пациентки. Если же появилась боль в груди, уплотнение или выделение из сосков, тогда маммографию проводят в независимости от возрастной категории. У ультразвукового исследования нет противопоказаний, потому его делают в любом возрасте, и беременные не исключение.
Дополнить лечение мастопатии если она уже имеется можно с помощью народных методов. Снять болевой синдром и снять воспалительный процесс помогут целебные отвары из ромашки, липы и мёда. Примочки с листами капусты, камфорным маслом и кефиром обладают потрясающим действием. Лечение с помощью народной медицины должно быть строго под наблюдением медицинского специалиста.
Источник: https://vrachlady.ru/mastopatiya/chem-opasna-mastopatiya.html
Диета при мастопатии
Полноценное питание у женщин с мастопатией одно из важных звеньев в лечении. Основную роль нужно отдать сбалансированному потреблению продуктов.
Можно употреблять следующие продукты:
- нежирные сорта мяса и рыбы;
- морепродукты;
- морская капуста;
- свежие овощи и фрукты;
- семена;
- молочные продукты (молоко, творог, кефир);
- растительные масла;
- печень;
- яйца.
Необходимо поддерживать массу тела на комфортном для женщины уровне. Избегать переедания и резкого набора веса.
Что нужно исключить из питания при мастопатии:
- шоколад;
- мучные изделия;
- кофе;
- крепкий чай.
Эти продукты содержат вещества, которые стимулируют прогрессирование мастопатии, вызывают усиление болевых ощущений.
Мастопатия при беременности
Мастопатия при беременности может возникнуть из-за резких колебаний гормонального фона. На фоне беременности не разрешено лечение гормональными препаратами, даются лишь общие рекомендации по улучшению самочувствия беременной.
К ним относятся:
- ношение удобного нижнего белья;
- «воздушные» ванны для молочных желез;
- сбалансированное питание;
- полноценных отдых и сон.
После родов мастопатия часто проходит с началом лактации.
Основные опасности и последствия
Основная опасность мастопатии – это риск перехода в рак. Но следует отметить, что рак молочной железы на фоне мастопатии встречается лишь в 10% случаев от общего числа пациентов.
В рак может переродиться кистозно-узловая форма заболевания. Но благодаря современной диагностике и лечению это осложнение практически не встречается.
Но несмотря на это, каждая пациентка должна знать основные симптомы рака молочной железы. Знание этого аспекта поможет снизить риск развития опасных осложнений и поможет своевременно назначить правильное лечение.
Основные симптомы перехода мастопатии в рак молочной железы:
- уплотнение большого размера;
- сильные болевые ощущения в молочной железе;
- кровянистые выделения;
- изменение цвета кожи груди;
- увеличение регионарных лимфатических узлов;
- отек молочной железы;
- повышение температуры тела (особенно в вечернее время);
- быстрое снижение веса;
- слабость, утомляемость.
При обнаружении этих симптомов следует как можно быстрее обратиться за медицинской помощью.
Прогноз
Мастопатия в большинстве случаев абсолютно доброкачественное заболевание, которое не склонно создавать угрозу для жизни пациента. При незапущенной мастопатии прогноз благоприятный.
Прогностически неблагоприятным является риск или переход мастопатии в рак. В этом случае успех лечения будет зависеть от того, насколько рано пациент обратился за медицинской помощью.
Немаловажную роль в оценке прогноза заболевания играет состояние пациентки, ее возраст, распространенность процесса и сопутствующие заболевания.
Профилактика мастопатии
Профилактикой мастопатии необходимо заниматься начиная с 25 лет. Именно с этого возраста в организме происходят изменения, которые впоследствии могут стать пусковым механизмом для образования мастопатии или других патологических изменений в молочных железах.
Основными профилактическими мероприятиями являются:
- прохождение ежегодного медицинского осмотра у гинеколога или маммолога;
- УЗИ молочных желез;
- маммография молочных желез;
- само обследование молочной железы (не реже 1 раза в месяц);
- по возможности сохранение грудного вскармливания;
- ношение правильного нижнего белья (бюстгальтер не должен оказывать давление на молочные железы);
- избегание стрессов;
- сбалансированное питание с достаточным содержанием витаминов и минералов;
- регулярная половая жизнь;
- отказ от курения и алкоголя;
- исключение травмирования молочных желез;
- полноценный сон;
- избегание контакта с вредными химическими веществами;
- снижение пребывания на открытом солнце;
- контроль за приемом гормональных препаратов.
Как лечить мастопатию?
Лечение мастопатии — очень индивидуальный процесс, зависящий от формы мастопатии, от возраста женщины, от того, насколько развит процесс и есть ли сопутствующие заболевания (например, гинекологические) и других факторов. Чаще всего лечение идёт по следующим направлениям:
- нормализация гормонального фона (пролактин, эстрогены, прогестерон);
- компенсация эндокринных патологий (диабета, ожирения, болезней щитовидной железы);
- устранение боли (при необходимости, в случае узловой мастопатии, может быть сделана операция).
При лечении мастопатии часто используются оральные контрацептивы, аналоги половых гормонов. Такое лечение должно проводиться только врачом.
При мастопатии (как и в других случаях) не полезен загар, в том числе искусственный. И, конечно, замедлить развитие болезни помогает здоровый образ жизни, прежде всего — отказ от курения, а также здоровое питание, движение и качественный сон (суточные циклы значимо влияют на регуляцию половых гормонов).
Амбулаторное наблюдение
По окончании основного лечения мастопатии, необходимо постоянно наблюдаться у маммолога. И это касается не только женщин с мастопатией. Кроме них, постоянному врачебному наблюдению подлежат женщины с наследственной предрасположенностью к развитию патологий молочной железы или репродуктивной системы.
План диспансерного наблюдения:
- проведение УЗИ диагностики у женщин;
- проведение маммографии;
- осмотр маммолога;
- посещение гинеколога;
- проведение УЗИ органов малого таза;
- исследование на половые инфекции;
- кольпоскопия.
Отзывы
Анна, 32 года «Мастопатия после родов»
С началом лактации заболела грудь, воспалились протоки. При обращении к врачу был поставлен диагноз – мастит. После детального обследования узнала, что у меня мастопатия и киста перекрыла проток. Грудное вскармливание пришлось прекратить из-за лечения. Сейчас жду второго малыша, признаков мастопатии нет. Надеюсь, что в этот раз грудное вскармливание не прервется. Ведь как мне объяснил врач: «Грудное вскармливание – это лучшая защита от мастопатии».
Мария 29 лет «Заболела грудь, пошла к врачу, оказалась мастопатия»
В один момент появились сильные боли в груди. После осмотра отправили на УЗИ, где подтвердился диагноз – «мастопатия». Было много сомнений и страхов, но когда прошла курс лечения, я навсегда забыла что такое мастопатия. Сейчас регулярно прохожу обследование, чтобы предупредить рецидив.
Евгения 33 года «Обнаружила уплотнение в груди. Сказали: «Вырезать»
Обнаружила у себя уплотнение в груди, после обследования врач предложил вырезать. После операции прошла курс лечения. Это было давно, сейчас я узнала, что мастопатия лечится лекарствами. Лечилась 6 лет назад, после этого наступила беременность, ребенка кормила грудью. Мастопатии больше нет.