Показания к применению
Родителям важно понимать главное: антибиотик не является безвредной и чудодейственной таблеткой, которую можно применять по поводу и без. Антибактериальные препараты — это сильные лекарства, многие из которых могут быть вредными для грудных детей. Самостоятельное назначение препарата недопутимо, так что прописать то или иное лекарство вам может только врач.
Сильные инфекции иногда требуют незамедлительного лечения и применения самых быстрых и действующих мер. Тогда на помощь приходят антибиотики. Мы перечислим некоторые случаи и симптомы, при которых малышу до года могут быть выписаны антибиотики:
- продолжительная лихорадка;
- тяжелые формы инфекционных заболеваний;
- ухудшение состояния больного после продолжительного лечения;
- гнойные выделения;
- изменение состава крови.
Главное правило назначения приема антибиотиков для ребенка до года звучит так: при назначении лекарства врач должен сделать правильный вывод и взвесить пользу и вред от приема тех или иных препаратов. Кстати, это касается не только антибиотиков, но и любых лекарств, назначаемых в столь нежном возрасте.
Среди самых распространенных антибиотиков для детей:
- «Амоксициллин»;
- «Аугментин»;
- «Зинацеф»;
- «Зиннат»;
- «Сумамед Форте»;
- «Супракс»;
- «Цефтриаксон» и другие.
«У нас была высокая температура, около 40, причины не знали, а температура не падала дня три. Положили в инфекционное отделение, поставили капельницу, дали антибиотик «Панцев». Температура спала, у малышки появился жидкий стул.
Как потом стало ясно, причиной всему были зубки. Прорезались они через две недели. На этот антибиотик у малышки появилась аллергия: отечность лица, сыпь, зуд. Но все обошлось, нас вылечили. И такая температура была на каждый прорезавшийся зубик, и я уже использовала «Амоксицилин», когда совсем уж долго не могла сбить температуру. Принимали антибиотики вместе с «Линексом». И все было хорошо.»
Счастливая мама Алена Ларионова
Антибиотики для детей при простуде
Респираторные инфекции
В среднем около 80 – 90% ОРЗ вызываются вирусами и лишь от 5 до 10% из них вызываются бактериями и требуют проведения антибактериального лечения. В большинстве случаев острые респираторные заболевания вызываются вирусами. Заболевание протекает с насморком, кашлем и повышенной температурой тела. В неосложненных случаях ОРВИ антибиотики детям не назначаются.
Из бактериальной флоры верхних дыхательных путей наиболее часто встречается пневмококки (рис. 2), стафилококки (рис. 3) и стрептококки (рис. 4).
Рис. 1. Фото вируса.
Рис. 2. Пневмококки (Streptococcus pneumoniae).
Рис. 3. Стафилококк золотистый (Staphylococcus aureus).
Эти «виноградные грозди» вызывают от легких кожных заболеваний до воспаления легких и сепсиса.
Рис. 4. Стрептококки под микроскопом.
Ринит со слизисто-гнойными выделениями
Антибактериальные препараты назначаются только в случае большой вероятности развития синусита.
Фарингит
Около 80% из всех фарингитов имеют вирусную природу и регистрируются вместе с ринитом, ларингитом, трахеитом и бронхитом. Антибиотики в данном случае назначаются только при высокой вероятности инфицирования b-гемолитическим стрептококком группы А.
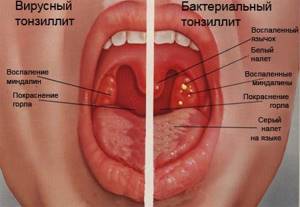
Рис. 5. На рисунке видны отличия вирусного и бактериального тонзиллита, вызванного стрептококковой инфекцией.
Кашель
Кашель очень часто сопровождает ОРЗ и бронхит. Антибиотики для детей при кашле назначаются в том случае, если заболевание вызвано возбудителем коклюша, микоплазмой или стрептококком pneumoniae. Более, чем в 90% острый бронхит вызывается вирусами.
Затяжной кашель
Сопутствует ларингиту, трахеиту и бронхиту. Более 90% бронхитов имеют вирусную природу. Если кашель длится более 14 дней, а симптомы ОРЗ были, но уже отсутствуют – антибиотики не показаны. Необходимо исключить туберкулез и т.д.
Состояние, при котором отмечается только повышение температуры
Антибиотики назначаются в 50% случаев.
Противопоказания
Существует целый ряд противопоказаний, которые могут быть у вашего ребенка и означать невозможность приема антибиотиков или их прием с особой осторожностью и строгостью.
Так, индивидуальная непереносимость того или иного препарата будет первой причиной отказа от определенного антибиотика.
Второй причиной может стать аллергия ребенка. Если ваш малыш склонен к таким реакциям, стоит задуматься над назначением антибиотиков еще раз.
Дисбактериоз кишечника — еще одно противопоказание к приему антибиотиков. Серьезные нарушения микрофлоры, соединенные с применением сильных препаратов могут буквально «убить» естественный иммунитет совсем молодого организма.
Инфекционный мононуклеоз, тяжелые заболевания печени и лимфолейкоз — это далеко не полный список диагнозов, которые являются маячком, запрещающим прием некоторых антибиотиков.
Это далеко не полный список противопоказаний для детей до года. Помните, что каждый случай должен обсуждаться индивидуально с лечащим врачом.
«В 11,5 месяцев сыну назначили антибиотик, но очень щадящий. Не прибегла бы к нему, если бы не безуспешное лечение в течение трех недель. Принимали его всего 3 дня — именно на столько и прописал врач. Во время приема начался легкий поносик, с которым справились «Смектой».»
Счастливая мама Катерина Харитонова
О чем нельзя забывать?
Почему не стоит доставать с полки антибиотик сразу после первых признаков заболевания? Существует целый ряд доводов, которые помогут понять родителям, что антибиотики для ребенка до года — серьезный шаг и ответственность за состояние здоровья.
Во-первых, как мы упоминали выше, антибиотики могут представлять угрозу для иммунитета совсем крохотного и еще не окрепшего организма. В первые месяцы жизни защита от неблагоприятных внешних воздействий (вирусов и инфекций) формируется быстрыми темпами, но именно в этот период нужно особенно трепетно относиться к детскому здоровью.
Безалаберное назначение сильнодействующих веществ может разрушить или притормозить естественные процессы развития защитной системы организма вашего малыша. Подумайте об этом, если вопреки нашим советам решите побежать за антибиотиком при малейшем повышении температуры.
Во-вторых, не стоит забывать о побочных эффектах от антибиотиков. При малейших отклонениях от инструкции и индивидуальных особенностях детского организма реакция на препарат может быть очень неприятной. Среди побочных эффектов большинства антибиотиков значатся:
- нарушения пищеварения (расстройства пищеварительной системы, продолжительный дисбактериоз;
- аллергические реакции;
- поражение тканей печени и почек;
- нейротоксический эффект;
- гематологические нарушения;
- дерматит;
- авитаминоз.
В-третьих, необходимо очень строго относиться к рекомендациям врача о дозировке препарата. Ребенок до года слишком мал, чтобы усвоить целую дозу, поэтому чаще всего родителям приходится подстраиваться под конкретный возраст (месяц) и вес ребенка. Это очень важно, так как при несоблюдении дозировки антибиотика лечение может быть или бесполезным, или опасным для малыша.
В-четвертых, по этой же причине важно не прерывать лечение антибиотиком самовольно и доводить начатое до конца. Очень часто при первых признаках отступления болезни родители перестают давать антибиотик (хотя ваш врач, скорее всего, предупредит вас, что это важно), и симптомы или возвращаются, или приводят к новым. Стоит ли снова говорить о том, что антибиотики — это не игрушка?
Прием антибиотиков грудничками: показания и последствия
Антибиотики – эффективное средство борьбы с болезнетворными бактериями. Но несмотря на такое ценное качество этих препаратов, применение их чревато развитием множества неблагоприятных последствий. Подробности о том, что такое антибиотик для грудничка, когда он нужен, как его правильно давать малышу и каких последствий ожидать можно найти в предложенной статье.
Какие антибиотики можно грудничкам
Самым первым и важным ответом на этот вопрос будет – только те, что назначены педиатром. Как средство самолечения антибактериальные препараты в грудном возрасте применятся не должны.
Все антибиотики подразделяют:
- на те, которые полностью уничтожают болезнетворного микроба (бактерицидные);
- и те, которые препятствуют и делают невозможным их дальнейшее размножение (бактериостатические).
Одни препараты имеют узкий спектр воздействия и борются с конкретным микробом, в большинстве случаев, не оказывают существенного влияния на микрофлору ребенка. Другие обладают широким спектром воздействия и затрагивают все микроорганизмы человека. В результате их применения возникают дисбактериоз и молочница.
Немаловажным считается свойство некоторых антибактериальных препаратов накапливаться в месте бактериального воспаления. Например:
- Ампициллин при отите накапливается в среднем ухе;
- Полимиксин оказывает действие только в просвете кишечника;
- Азитромицин всегда стремиться в инфекционный очаг.
В педиатрической практике часто применяются Пенициллины, Амоксициллины, Цефтриаксон и Азитромицин. В зависимости от характера возбудителя и развития болезни назначение и прием антибиотика процесс индивидуальный.
Когда нужны антибиотики детям до года?
Прием препаратов этой группы обоснован только при наличии у грудничка бактериальной инфекции, как первичной, так и вследствие развития осложнений при ОРВИ.
К сожалению, назначение этих средств при ОРВИ с целью профилактики широко распространено и поощряется как мамами, так и врачами. Такой подход в корне неверен и способен не только вызвать побочные реакции, но и существенно увеличить вероятность осложнений.
Признаки развития бактериального осложнения при ОРВИ:
- Нет тенденции к улучшению состояния на 4 день болезни;
- Сохранение высокой температуры тела в течение 7 дней;
- Временное улучшение, за которым следует ухудшение состояния;
- При незначительных катаральных проявлениях выраженная тяжесть состояния;
- Сочетание таких симптомов как: бледность, жажда, очень интенсивная боль, затрудненное дыхание, выделение гноя любой локализации (нос, глаза, уши);
- Усиление кашля;
- Неэффективность жаропонижающих препаратов.
При наличии подобных клинических явлений возможно заподозрить вероятное течение бактериального процесса. Но подтвердить это и принять решение о назначении антибиотика малышу должен только врач.
Например, лечение бронхита у грудничков антибиотиками начинается только после подтверждения диагноза путем рентгенологического исследования. Немаловажно то, что при развитии осложнений лечение ребенка до года проводиться дома не должно.
Как дать антибиотик грудничку
Если по какой-то причине лечение антибиотиком проводится дома, то важно точно следовать предписаниям врача. То, сколько дней антибиотик грудничкам дается, будет зависеть от характера заболевания и динамики симптомов. В среднем курс занимает 5 дней.
При приеме антибактериального препарата должны соблюдаться такие условия как:
- Доза лекарства, рассчитывается индивидуально для каждого ребенка, исходя из его возраста и массы тела;
- На фоне приема антибиотика ребенок не должен голодным;
- Обязательное соблюдение питьевого режима;
- Давать малышу препарат строго в определенные промежутки времени с установленной кратностью приема;
- Самостоятельное увеличение или уменьшение дозу недопустимо;
- Даже при значительном улучшении состояния нельзя отменять прием препарата;
- Минимальная продолжительность лечения антибиотиком составляет 3 дня;
- Лекарство дают через рот в виде суспензий;
- Необходимое количество препарата определяется специальной мерной ложечкой или шприцом.
Наряду с леченим антибактериальным препаратом важное значение имеет соблюдение рекомендаций по питанию малыша и создание оптимальных условий микроклимата- все это препятствует пересыханию слизи и ускоряет процесс выздоровления.
Последствия приема антибактериальных препаратов
Если бездумно назначаются антибиотики грудничку, последствия этого не заставят себя долго ждать. Наиболее часто возникает аллергия на антибиотики у грудничка, которая может проявляться в самых различных формах от высыпаний до отека Квинке и анафилактического шока.
Страдает микрофлора грудничка после антибиотиков широкого спектра действия. В результате лечения погибают не только вредные бактерии, но и полезная флора кишечника. В результате происходит дисбаланс среди представителей микробиоты, что проявляется признаками нарушения работы ЖКТ.
Помимо этого, некоторые препараты оказывают токсическое воздействие на организм малыша, которое выражается в проявлении:
- Нефротоксичности – поражение канальцев почек;
- Нейротоксичности – патологического влияния на нервную ткань, особенно опасно для детей уже имеющих какую-либо патологию нервной системы;
- Ототоксичности – повреждение слухового нерва, что может приводить к полной потере слуха;
- Гепатотоксичности – поражение клеток печени.
Антибиотики – препараты, способные оказать не только положительное воздействие, но и проявить множество неблагоприятных эффектов.
Чем опасно самолечение антибиотиками
Самостоятельное назначение и применение антибактериальных препаратов чревато развитием таких состояний как:
- Ухудшение и затягивание течения болезни вследствие неправильного подбора антибактериального средства;
- Развитие тяжелых аллергических реакций;
- При недолечивании или употреблении неправильной дозировки, часть бактерий остается и образует устойчивую форму;
- Побочные эффекты от применения средства могут усугубить течение основного заболевания;
- Последствия после приема антибиотика иногда протекают тяжелее;
- Использование при ОРВИ увеличивает вероятность бактериальных осложнений.
Применение антибактериальных средств при бактериальной инфекции логично и обязательно. Но назначение таких серьезных лекарств грудному ребенку должно быть тщательно продумано. Необходимо учесть множество различных факторов, чтобы максимально обезопасить грудничка от неблагоприятных последствий. Поэтому антибактериальные препараты назначает только врач.
Валентина Игнашева, педиатр, специально для Mirmam.pro
Источник: //mirmam.pro/antibiotiki-grudnichkam
Показания к применению антибиотиков у грудничков
Многие родители поступают неправильно, когда пытаются лечить простуду антибиотиками. Такое заболевание провоцируют вирусы. Против них эффективны только противовирусные препараты. Антибиотики детям до года назначают только тогда, когда болезнь вызвана бактериями. Характерные признаки бактериальной простуды:
- гнойный налет на слизистой гортани;
- боли в горле;
- повышение температуры в первые пару дней до высоких показателей;
- тошнота;
- головные боли;
- диарея.
Антибиотики для детей до 1 года назначают и при других видах бактериальных инфекций. Основные показания для их использования в детском возрасте:
- отит;
- синусит;
- менингит;
- пневмония;
- пиелонефрит;
- гнойная ангина;
- скарлатина;
- цистит;
- паратонзиллит;
- дизентерия;
- холера.

Применение антибактериальных препаратов у детей
Наибольшего внимания требует применение АМП у новорожденных детей, особенно недоношенных, что обусловлено незрелостью ферментативных систем печени и механизмов клубочковой фильтрации почек, а также изменением распределения ЛС вследствие большего объема внеклеточной жидкости у новорожденных. При назначении АМП, имеющих высокое сродство к белкам плазмы крови (сульфаниламиды, цефтриаксон), важное значение имеют более низкие концентрации альбуминов в сыворотке у новорожденных и связанный с этим риск ядерной желтухи. Неправильный выбор препарата или его доз, отсутствие мониторинга концентраций антибиотика в крови могут привести к тяжелым осложнениям антибиотикотерапии (например, «серый синдром» при применении хлорамфеникола). Учитывая важность этой проблемы, дозирование антибактериальных средств у новорожденных вынесено в отдельную таблицу.
Ниже приведены особенности применения в педиатрии отдельных АМП. Предупреждения, касающиеся назначения других препаратов детям, указаны при описании фармакологической характеристики этих ЛС.
Аминогликозиды
— объем распределения в организме новорожденных больше, чем у взрослых, поэтому доза препаратов в расчете на килограмм массы тела у новорожденных выше. Период полувыведения увеличен за счет снижения скорости клубочковой фильтрации, что требует коррекции интервалов между введениями.
Хлорамфеникол
— замедлена инактивация препарата вследствие незрелости ферментов печени у новорожденных, создаются высокие концентрации в плазме крови. С целью профилактики «серого синдрома» и тяжелых поражений кроветворения необходим мониторинг концентраций в крови и гематологических параметров. Хлорамфеникол не следует назначать новорожденным, если существует более безопасная альтернатива.
Сульфаниламиды и ко-тримоксазол
— повышенный риск ядерной желтухи, вследствие конкурентного вытеснения билирубина из связи с белками плазмы крови, и гемолитической анемии, обусловленной дефицитом глюкозо-6-фосфатдегидрогеназы. Противопоказаны новорожденным, за исключением терапии врожденного токсоплазмоза и пневмоцистной пневмонии.
Цефтриаксон
— повышенный риск ядерной желтухи у новорожденных и осложнений со стороны ЖВП в детском возрасте. Следует избегать назначения препарата новорожденным, в случае необходимости применять цефотаксим. С острожностью необходимо назначать в высоких дозах детям с заболеваниями ЖВП и поджелудочной железы.
Пенициллины, цефалоспорины, карбапенемы, монобактамы
— увеличен период полувыведения из организма вследствие сниженной скорости клубочковой фильтрации и канальцевой секреции. Может потребоваться коррекция доз или интервалов между введениями.
Тетрациклины
— риск нежелательного влияния на костную ткань и зубы. Противопоказаны детям до 8 лет (за исключением случаев отсутствия более безопасной альтернативы).
Нитрофураны
— риск гемолитической анемии при дефиците глюкозо-6-фосфатдегидрогеназы. Противопоказаны новорожденным.
Хинолоны/фторхинолоны
— риск нарушения формирования костно-суставной системы (на основании экспериментальных данных) и гемолитической анемии при дефиците глюкозо-6-фосфатдегидрогеназы. Применение хинолонов детям до 3 лет нежелательно. Фторхинолоны официально не разрешены для применения у детей, однако по мнению международных экспертов их можно назначать при тяжелых инфекциях при отсутствии альтернативы.
Таблица 1. Средние суточные дозы антибактериальных средств у детей в возрасте от 1 мес до 12 лет*
| 3 | ||
| Антибактериальные препараты | ||
| Пеницилины | ||
| Азлоциллин | 200-300 мг/кг/сут в 4 введения; в/в | |
| Амоксициллин | 30-60 мг/кг/сут в 3 приема | |
| Амоксициллин/клавуланат | 40-60 мг/кг/сут в 3 приема2 | 40-60 мг/кг/сут** в 3 введения; в/в |
| Ампициллин | 30-50 мг/кг/сут в 4 приема | 50-100 мг/кг/сут в 4 введения; в/м, в/в |
| Ампициллин/сульбактам | 50 мг/кг/сут в 2 приема | 150 мг/кг/сут в 3-4 введения; в/м |
| Бензилпенициллин | 50-150 ЕД/кг/сут в 4 введения; в/м, в/в | |
| Бензилпенициллин прокаин | 50-100 тыс. ЕД/кг/сут в 1-2 введения; в/м | |
| Бензатин бензилпенициллин | 50 тыс. ЕД/кг/сут в 1-2 введения; в/м | |
| Бензилпенициллин (калиевая соль)/ Бензилпенициллин прокаин/ Бензатин бензилпенициллин (1:1:1) (Бициллин-3 ) | Дозируется по бензатин бензилпенициллину | |
| Бензилпенициллин/ бензатин бензилпенициллин (4:1) (Бициллин-5 ) | Дозируется по бензатин бензилпенициллину | |
| Карбенициллин | 400-600 мг/кг/сут сутки в 6-8 введений; в/м, в/в | |
| Оксациллин | 40-60 мг/кг/сут (но не более 1,5 г/сут) в 3-4 приема | 200-300 мг/кг/сут в 4-6 введений; в/м, в/в |
| Пиперациллин | 150-300 мг/кг/сут в 3-4 введения; в/в | |
| Тикарциллин/клавуланат | 200-300 мг/кг/сут*** в 4-6 введений; в/в | |
| Феноксиметилпенициллин | 30-40 мг/кг/сут в 4 приема | |
| Цефалоспорины | ||
| Цефазолин | 50-100 мг/кг/сут в 2-3 введения; в/м, в/в | |
| Цефаклор | 20-40 мг/кг/сут в 2-3 приема | |
| Цефалексин | 45 мг/кг/сут в 3 приема | |
| Цефепим | > 2 мес — 50 мг/кг/сут в 3 введения; в/в | |
| Цефиксим | > 6 мес — 8 мг/кг/сут в 1-2 приема | |
| Цефоперазон/сульбактам | 40-80 мг/кг/сут в 2-3 введения; в/м, в/в | |
| Цефоперазон | 50-100 мг/кг/сут 2-3 введения; в/м, в/в | |
| Цефотаксим | 50-100 мг/кг/сут в 2-3 введения; в/м, в/в | |
| Цефтазидим | 30-100 мг/кг/сут в 2-3 введения; в/м, в/в | |
| Цефтибутен | 1-10 лет — 9 мг/кг/сут в 1-2 приема 10-12 лет (масса тела > 45 кг) — 200-400 мг/сут в 1-2 приема | |
| Цефтриаксон | 20-75 мг/кг/сут в 1-2 введения; в/м, в/в | |
| Цефуроксим | 50-100 мг/кг/сут в 3-4 введения; в/м, в/в | |
| Цефуроксим-аксетил | 30-40 мг/кг/сут в 2 приема во время еды | |
| Карбапенемы | ||
| Имипенем | 60-100 мг/кг/сут (до 2 г/сут) в 3-4 введения; в/в | |
| Меропенем | > 3 мес — 60 мг/кг/сут в 3-4 введения; в/в | |
| Монобактамы | ||
| Азтреонам | 120-150 мг/кг/сут в 3-4 введения; в/в | |
| Аминогликозиды | ||
| Амикацин | 15-20 мг/кг/сут в 1-2 введения; в/м, в/в | |
| Гентамицин | 3-5 мг/кг/сут в 1-2 введения; в/м, в/в | |
| Нетилмицин | 4-7,5 мг/кг/сут в 1-2 введения; в/м, в/в | |
| Стрептомицин | 15-20 мг/кг/сут (не более 2 г/сут) в 1 введение; в/м | |
| Тобрамицин | 3-5 мг/кг/сут в 1-2 введения; в/м, в/в | |
| Макролиды | ||
| Азитромицин | 3-дневный курс : 10 мг/кг/сут или 5-дневный кур с: 10 мг/кг в 1-е сутки, затем по 5 мг/кг/сут | |
| Джозамицин | 30-50 мг/кг/сут | |
| Кларитромицин | > 6 мес — 15 мг/кг/сут в 2 приема | |
| Мидекамицин | 30-50 мг/кг/сут в 2-3 приема | |
| Рокситромицин | 5-8 мг/кг/сут в 2 приема | |
| Спирамицин | 150 тыс. МЕ/кг/сут в 2 приема | |
| Эритромицин | 40-50 мг/кг/сут в 3-4 приема | 40-50 мг/кг/сут в 3-4 введения; в/в |
| Тетрациклины | ||
| Доксициклин | > 8 лет — 5 мг/кг/сут (но не более 200 мг/сут) в 1-2 приема | > 8 лет — в 1-е сутки 5 мг/кг, далее по 2,5 мг/кг/сут в 2 введения; в/в |
| Тетрациклин | > 8 лет — 25-50 мг/кг/сут (но не более 3 г/сут) в 4 приема | |
| Хинолоны/Фторхинолоны | ||
| Налидиксовая кислота | > 3 мес — 55 мг/кг/сут в 4 приема | |
| Оксолиновая кислота | > 2 лет — 500 мг/сут в 2 приема | |
| Пипемидовая кислота | > 1 года — 15 мг/кг/сут в 2 приема | |
| Ципрофлокацин4 | По жизненным показаниям детям — 10-15 мг/кг/сут в 2 приема (но не более 1,5 г/сут) | По жизненным показаниям — 7,5-10 мг/кг/сут (но не более 800 мг/сут) в 2 введения; в/в |
| Гликопептиды | ||
| Ванкомицин | 40-60 мг/кг/сут (но не более 2 г/сут) в 4 введения; в/в | |
| Тейкопланин | 6-10 мг/кг/сут в 2 введения; в/в, в/м | |
| Оксазолидиноны | ||
| Линезолид | і 5 лет : 10 мг/кг (но не более 0,6 г) каждые 12 ч | і 5 лет : 10 мг/кг (но не более 0,6 г) каждые 12 ч. |
| Линкозамиды | ||
| Клиндамицин | 10-25 мг/кг/сут (но не более 2 г/сут) в 3-4 приема | 20-40 мг/кг/сут (но не более 3г/сут) в 3-4 введения; в/м, в/в |
| Линкомицин | 30-60 мг/кг/сут в 3-4 приема | 10-20 мг/кг/сут в 2 введения; в/м, в/в |
| Нитроимидазолы | ||
| Метронидазол | 22,5 мг/кг/сут в 3 приема | 22,5 мг/кг/сут в 3 введения; в/в |
| Орнидазол | 25-40 мг/кг/сут в 1-2 приема | |
| Тинидазол | 50-60 мг/кг/сут в 1 прием | |
| Нитрофураны | ||
| Нитрофурантоин | 5-7 мг/кг/сут в 4 приема | |
| Нифурател | 10-20 мг/кг/сут в 2-3 приема | |
| Нифуроксазид | 1 мес-2,5 лет — 0,1 г каждые 8-12 ч;> 2,5 лет — 0,2 г каждые 8 ч | |
| Фуразолидон | 6-7 мг/кг/сут в 4 приема | |
| Фуразидин | 7,5 мг/кг/сут в 2-3 приема | |
| Полимиксины | ||
| Полимиксин В | 1,5-2,5 мг/кг/сут (но не более 200 мг/сут) в 3-4 введения; в/м, в/в | |
| Полимиксин М | < 5 лет — 100 тыс. ЕД/кг/сут в 3 приема 5-12 лет — 1,5 млн ЕД/сут в 3-4 приема | |
| Сульфаниламиды и ко-тримоксазол | ||
| Сульфадиазин | > 2 мес — 75 мг/кг на первый прием, затем по 37,5 мг/кг каждые 6 ч или по 25 мг/кг каждые 4 ч (но не более 6,0 г/сут) | |
| Сульфадимидин | > 2 мес — 100 мг/кг на первый прием, затем по 25 мг/кг каждые 4-6 ч | |
| Ко-тримоксазол | > 2 мес — 6-8 мг/сут**** в 2 приема | > 2 мес — при тяжелых инфекциях, включая пневмоцистную пневмонию, 15-20 мг/кг/сут**** в 3-4 введения |
| Препараты других групп | ||
| Нитроксолин | 5-8 мг/кг/сут в 2-3 приема | |
| Спектиномицин | Масса тела < 45 кг — 40 мг/кг однократно; Масса тела > 45 кг — 2 г однократно; в/м | |
| Фосфомицин | > 5 лет — 2 г/сут в 1 прием | |
| Фузидиевая кислота | < 1 года — 50 мг/кг/сут в 3 приема 2-5 лет — 0,75 г/сут в 3 приема 6-12 лет — 1,5 г/сут в 3 приема | 20 мг/кг/сут в 3 введения; в/в |
| Хлорамфеникол | < 1 года — 50-75 мг/кг/сут в 4 приема | 50-75 мг/кг/сут в 4 введения; в/м, в/в |
| Противотуберкулезные препараты | ||
| Изониазид | 10-15 мг/кг/сут (но не более 0,3 г/сут) в 1-2 приема | 10-15 мг/кг/сут (но не более 0,3 г/сут) в 1-2 введения; в/м |
| Капреомицин | 15-30 мг/кг/сут (но не более 1 г/сут) в 1 введение; в/м | |
| Метазид | 20-30 мг/кг/сут в 2-3 приема | |
| ПАСК | 200-300 мг/кг/сут (но не более 12 г/сут) в 2-3 приема | |
| Пиразинамид | 20-40 мг в/кг/сут в 1 прием | |
| Протионамид | 15-20 мг/кг/сут (но не более 1 г/сут) в 1-3 приема | |
| Рифампицин | 10-20 мг/кг/сут (но не более 0,6 г/сут) в 1 прием | |
| Стрептомицин | 20 мг/кг/сут в 1 введение; в/м | |
| Тиоацетазон | 4 мг/кг/сут в 1 прием | |
| Циклосерин | 10-20 мг/кг/сут (но не более 1 г/сут) в 2 приема | |
| Этамбутол | 15-25 мг/кг/сут (но не более 2,5 г/сут) в 1 прием | |
| Этионамид | 15-20 мг/кг/сут (но не более 1 г/сут) в 1-3 приема | |
| Противогрибковые препараты | ||
| Амфотерицин В | Тест-доза 1 мг в 20 мл 5 % глюкозы в течение 1 ч; в/в. Лечебная доза 0,3-1,5 мг/кг/сут в 1 введение; в/в | |
| Амфотерицин В липосомальный | 1-5 мг/кг/сут в 1 введение; в/в | |
| Гризеофульвин | 10 мг/кг/сут в 1-2 приема | |
| Калия йодид | Нач. доза — 5 кап. каждые 8-12 ч, затем раз. дозу повышают на 5 кап./нед и доводят до 25-40 кап. каждые 8-12 ч | |
| Кетоконазол | 3 мг/кг/сут | |
| Леворин | < 6 лет — 20-25 тыс. ЕД/кг каждые 8-12 ч; > 6 лет — 250 тыс. ЕД каждые 8-12 ч | |
| Натамицин | 0,1 г каждые 12 ч | |
| Нистатин | 125-250 тыс. ЕД каждые 6 ч | |
| Тербинафин | > 2 лет : масса тела < 20 кг — 62,5 мг/сут, 20-40 кг — 0,125 г/сут, > 40 кг — 0,25 г/сут, в 1 прием | |
| Флуконазол | При кандидозе кожи и слизистых оболочек — 1-2 мг/кг/сут в 1 прием; при системном кандидозе и криптококкозе — 6-12 мг/кг/сут в 1 прием | При кандидозе кожи и слизистых — 1-2 мг/кг/сут в 1 введение; в/в; при системном кандидозе и криптококкозе — 6-12 мг/кг/сут в 1 введение; в/в |
| Противовирусные препараты | ||
| Противогерпетические препараты | ||
| Ацикловир | У детей < 12 лет дозу рассчитывают на площадь поверхности тела: 0,25 г/м2 вместо 5 мг/кг, 0,5 г/м2 вместо 10 мг/кг При ветряной оспе у детей до 2 лет 80 мг/кг/сут в 4 приема, 2-16 лет — 20 мг/кг (но не более 0,8 г) каждые 6 ч | 5 мг/кг каждые 8 ч; в/в |
| Противоцитомегаловирусные препараты | ||
| Ганцикловир | 5 мг/кг каждые 12 ч, в/в | |
| Фоскарнет | 90 мг/кг каждые 12 ч, или 60 мг/кг каждые 8 ч; в/в | |
| Противогриппозные препараты | ||
| Амантадин | > 1 года : 5 мг/кг/сут (но не более 0,15 г) в 2 приема | |
| Арбидол | 2-6 лет : для лечения — 0,05 г каждые 6 ч 6-12 лет: для лечения — 0,1 г каждые 6 ч; для профилактики — 0,1 г/сут | |
| Занамивир | > 7 лет : 0,01 г каждые 12 ч | |
| Римантадин | > 1 года : 5 мг/кг/сут (но не более 0,15 г) в 2 приема | |
| Противовирусные препараты расширенного спектра | ||
| Интерферон альфа | > 1 года : 3-6 млн МЕ/м2 поверхности тела 3 раза в неделю; п/к или в/м | |
| Ламивудин | при ХГВ (у детей > 2 лет) — 3 мг/кг/сут (но не более 0,1 г); при ВИЧ-инфекции — < 1 мес — 2 мг/кг каждые 12 ч, 1 мес-12 лет — 4 мг/кг каждые 12 ч (но не более 0,3 г/сут) | |
| Рибавирин | Ингаляционно (через небулайзер) При РСВ-инфекции — 20 мг/мл/сут (6,0 г в 300 мл стерильной воды) в течение 18 ч | |
| Антиретровирусные препараты | ||
| Абакавир | > 3 мес : 8 мг/кг каждые 12 ч (но не более 0,6 г/сут) | |
| Ампренавир | > 4 лет : капс. — 20 мг/кг каждые 12 ч или 15 мг/кг каждые 8 ч; р-р — 22,5 мг/кг каждые 12 ч или 17 мг/кг каждые 8 ч | |
| Диданозин | Поверхность тела 2 — 0,025 г (таблетки) и 0,031 г (порошок), 0,5-0,7 м2 — 0,05 г и 0,062 г (соотв.), 0,8-1,0 м2 — 0,075 г и 0,094 г (соотв.), 1,1-1,4 м2 — 0,1 г и 0,125 г (соотв.); каждые 12 ч | |
| Зидовудин | > 3 мес : 60 мг/м2 каждые 8 ч (480 мг/м2 в сутки) | |
| Ифавиренц | > 3 лет: масса тела 13-15 кг — 0,2 г/сут, 15-20 кг — 0,25 г/сут, 20-25 кг — 0,3 г/сут, 25-32 кг — 0,35 г/сут, 32-40 кг — 0,4 г/сут | |
| Невирапин | 2 мес-8 лет — 4 мг/кг/сут в 1 прием в течение 2 нед, далее 7 мг/кг каждые 12 ч; > 8 лет — 4 мг/кг/сут в 1 прием в течение 2 нед, далее 4 мг/кг каждые 12 ч Максимальная суточная доза — 0,4 г | |
| Нелфинавир | > 2 лет : 20-30 мг/кг каждые 8 ч | |
| Ритонавир | > 2 лет : 0,4 г/м2 каждые 12 ч. При плохой переносимости — 0,25 г/м2, с последующим увеличением дозы каждые 2-3 дня на 50 мг/м2 до достижения стандартной дозы | |
| Ставудин | < 30 кг : 1 мг/кг каждые 12 ч > 30 кг : 0,015 г каждые 12 ч | |
| Противопротозойные препараты | ||
| Артеметер | 1-я доза — 3,2 мг/кг, далее 1,6 мг/кг/сут; в/м | |
| Артесунат | в 1-е сутки — 2 мг/кг каждые 12 ч, далее — 1 мг/кг каждые 12 ч; в/в | |
| Галофантрин | > 1 года : 8 мг/кг — в 3 приема через 6 ч | |
| Дегидроэметин | 1 мг/кг/сут (не более 0,09 г); в/м | |
| Дилоксанида фуроат | > 2 лет : 20 мг/кг/сут в 3 приема | |
| Меглюмина антимонат | 20 мг сурьмы/кг/сут; в/м | |
| Мефлохин | > 2 лет : для лечения малярии — 15 мг/кг однократно; для профилактики — 5 мг/кг/нед | |
| Паромомицин | 25-30 мг/кг/сут в 3 приема | |
| Пириметамин | Лечение токсоплазмозав первые 2 дня — 2 мг/кг/сут, далее 1 мг/кг/сут | |
| Пириметамин/сульфадоксин | Ј 4 лет — 1/2 табл., 5-8 лет — 1 табл., > 9 лет — 2 табл., однократно | До 1 года — 1/4 амп., 1-4 года — 1/4-3/4 амп., 5-8 лет -3/4-1 амп., > 9 лет — 1-1,5 амп, однократно; в/м |
| Примахин | > 3 лет : 0,25 мг/кг/сут или 0,75 мг/кг/нед Расчет на примахин основание | |
| Прогуанил | 3 мг/кг/сут | |
| Хинин | 25 мг/кг/сут в 3 приема каждые 8 ч.Расчет на хинин основание | 25 мг/кг/сут в 3 введения каждые 8 ч.Расчет на хинин основание. |
| Хлорохин | Лечение малярии 1-я доза — 10 мг/кг, через 6 ч 2-я до-за — 5 мг/кг, на 2-е и 3-и сут — по 5 мг/кг Профилактика малярии 5 мг/кг/недРасчет на хлорохин основание | Лечение малярии 1-я доза — 10 мг/кг, через 6 ч 2-я до-за — 5 мг/кг, на 2-е и 3-и сут — по 5 мг/кг (по возможности избегать в/в введения)Расчет на хлорохин основание. |
| Эметин | 1 мг/кг/сут (не более 0,06 г); в/м | |
| Этофамид | 20 мг/кг/сут в 2 приема | |
| Противогельминтные препараты | ||
| Диэтилкарбамазин | > 6 лет : 6 мг/кг/сут в 3 приема | |
| Ивермектин | > 5 лет : при гельминтозах — 0,15-0,2 мг/кг однократно; при чесотке — 0,2 мг/кг однократно | |
| Левамизол | При аскаридозе 2,5 мг/кг однократно; при энтеробиозе — два приема по 2,5 мг/кг с интервалом 7-10 дней | |
| Мебендазол | > 2 лет : при аскаридозе и энтеробиозе — 0,2-0,4 г однократно; при анкилостомидозе — 0,4 г/сут, 3 дня; при стронгилоидозе — 0,4-0,8 г каждые 12-24 ч, 3-5 дней; при трихоцефалезе — 0,4 г/сут, 1-3 дня; при трихинеллезе — 10 мг/кг/сут в 3 приема, 7-10 дней; при токсокарозе — 10 мг/кг/сут в 3 приема, 10-20 дней, при эхинококкозе — 10-20 мг/кг/сут в 2-3 приема, несколько мес | |
| Никлозамид | &дt; 2 лет — 0,5 г; 2-5 лет — 1,0 г; 6-12 лет — 1,5 г,однократно | |
| Пирантела памоат | &дt; 2 лет — раз. доза 62,5 мг; 2-6 лет — 0,125 г; 6-12 лет — 0,25 г; 12-15 лет — 0,375 г. При аскаридозе — однократно; при анкилостомидозе — 3 дня, при энтеробиозе — 2 приема с интервалом 7-10 дней | |
| Празиквантел | > 4 лет : при описторхозе, клонорхозе и парагонимозе — 75 мг/кг/сут в 3 приема, 1 день; при шистосомозах — 40-75 мг/кг/сут в 2-3 приема, 1 день; при гименолепидозе — 2 приема по 20-25 мг/кг с интервалом 10 дней; при других цестодозах — 20-25 мг/кг однократно | |
— При лечении некоторых инфекций дозы могут быть выше или ниже указанных; дозы для детей старше 12 лет соответствуют дозам у взрослых — По амоксициллину *** — По тикарциллину ****- По триметоприму
Таблица 2. Средние дозы антибактериальных препаратов у новорожденных*
| Препарат | Путь введения | Разовые дозы (мг/кг)/интервалы между введением | ||||
| Масса тела < 1,2 кг | Масса тела 1,2-2 кг | Масса тела > 2 кг | ||||
| 0-4 дней | 0-7 дней | > 7 дней | 0-7 дней | > 7 дней | ||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Пенициллины | ||||||
| Ампициллин | В/в, в/м | 25/12 ч | 25/12 ч | 25/6-8 ч | 25/8 ч | 25/6 ч |
| Бензилпенициллин | В/в | 25 тыс. ЕД/12 ч | 25 тыс. ЕД/12 ч | 25 тыс. ЕД/8 ч | 25 тыс. ЕД/8 ч | 25 тыс. ЕД 6 ч |
| Бензилпенициллин прокаин | В/м | 50 тыс. ЕД/24 ч | 50 тыс. ЕД/24 ч | 50 тыс. ЕД/24 ч | 50 тыс. ЕД/24 ч | 50 тыс. ЕД/24 ч |
| Оксациллин | В/в, в/м | 25/12 ч | 25/12 ч | 30/8 ч | 25/8 ч | 37,5/6 ч |
| Цефалоспорины | ||||||
| Цефазолин | В/в, в/м | 20/12 ч | 20/12 ч | 20/12 ч | 20/12 ч | 20/8 ч |
| Цефотаксим | В/в, в/м | 50/12 ч | 50/12 ч | 50/8 ч | 50/12 ч | 50/8 ч |
| Цефтазидим | В/в, в/м | 30-50/12 ч | 30-50/8 ч | 30-50/8 ч | 30-50/8 ч | 30-50/8 ч |
| Цефтриаксон | В/в, в/м | 50/24 ч | 50/24 ч | 50/24 ч | 50/24 ч | 50/24 ч |
| Карбапенемы | ||||||
| Имипенем | В/в, в/м | 25/18-24 ч | 25/12 ч | 25/12 ч | 25/12 ч | 25/8 ч |
| Монобактамы | ||||||
| Азтреонам | В/в, в/м | 30/12 ч | 30/12 ч | 30/8 ч | 30/8 ч | 30/6 ч |
| Аминогликозиды | ||||||
| Амикацин | В/в, в/м | 7,5/18-24 ч | 7,5/12-18 ч | 7,5/8-12 ч | 10/12 ч | 10/8 ч |
| Гентамицин | В/в, в/м | 2,5/18-24 ч | 2,5/12-18 ч | 2,5/12-18 ч | 2,5/12 ч | 2,5/8 ч |
| Нетилмицин | В/в, в/м | 2,5/18-24 ч | 2,5/12 ч | 2,5/8 ч | 2,5/12 ч | 2,5/8 ч |
| Стрептомицин | В/м | 10-15/12 ч | 10-15/12 ч | 10-15/12 ч | 10-15/12 ч | 10-15/12 ч |
| Тобрамицин | В/в, в/м | 2-2,5/12 ч | 2-2,5/12 ч | 2-2,5/8 ч | 2-2,5/12 ч | 2-2,5/8 ч |
| Макролиды | ||||||
| Эритромицин | Внутрь | 10/12 ч | 10/12 ч | 10/8 ч | 10/12 ч | 10/8 ч |
| Гликопептиды | ||||||
| Ванкомицин | В/в | 15/18-36 ч | 15/12-18 ч | 15/8-12 ч | 15/12 ч | 15/8 ч |
| Линкозамиды | ||||||
| Клиндамицин | В/в, в/м, внутрь | 5/12 ч | 5/12 ч | 5/8 ч | 5/8 ч | 5/6 ч |
| Нитроимидазолы | ||||||
| Метронидазол | В/в, внутрь | 7,5/48 ч | 7,5/24 ч | 7,5/12 ч | 7,5/12 ч | 15/12 ч |
| Препараты других групп | ||||||
| Ко-тримоксазол ** | В/в, внутрь | 5/48 ч | 5/48 ч | 5/24 ч | 5/48 ч | 5/24 ч |
| Хлорамфеникол | В/в, в/м, внутрь | 25/24 ч | 25/24 ч | 25/24 ч | 25/24 ч | 25/12 ч |
| Противотуберкулезные препараты | ||||||
| Изониазид | Внутрь | 5/24 ч | 5/24 ч | 5/24 ч | 5/24 ч | 5/24 ч |
| Пиразинамид | Внутрь | 35/24 ч | 35/24 ч | 35/24 ч | 35/24 ч | 35/24 ч |
| Противогрибковые препараты | ||||||
| Амфотерицин В | В/в | 0,25/24 ч | 0,25/24 ч | 0,25/24 ч | 0,25/24 ч | 0,25/24 ч |
| Амфотерицин В липосомальный | В/в | 1-3/24 ч | 1-3/24 ч | 1-3/24 ч | 1-3/24 ч | 1-3/24 ч |
| Противовирусные препараты | ||||||
| Ацикловир | В/в | 10/8 ч | 10/8 ч | 10/8 ч | 10/8 ч | 10/8 ч |
| Ганцикловир*** | В/в | 5/12 ч | 5/12 ч | 5/12 ч | 5/12 ч | 5/12 ч |
| Интерферон альфа | П/к | 3 млн ЕД/м2/3 раза в нед | 3 млн ЕД/м2/3 раза в нед | 3 млн ЕД/м2/3 раза в нед | 3 млн ЕД/м2/3 раза в нед | 3 млн ЕД/м2/3 раза в нед |
| Рибавирин | Инг.**** | 20/24 ч | 20/24 ч | 20/24 ч | 20/24 ч | 20/24 ч |
| Противопаразитарные препараты | ||||||
| Прогуанил | Внутрь | 3/24 ч | 3/24 ч | 3/24 ч | 3/24 ч | 3/24 ч |
| Хинин | Внутрь | 10/8 ч | 10/8 ч | 10/8 ч | 10/8 ч | 10/8 ч |
— Дозы для лечения менингита приведены в разделе «Инфекции ЦНС» — По триметоприму *** — При очень низкой массе тела и почечной недостаточности интервалы между введениями следует увеличить **** — Ингаляционно через небулайзер
Виды антибиотиков для детей
Распространенные формы выпуска антибиотиков – таблетки, капсулы, гранулы и растворы для инъекций. Также они существуют в виде капель, которые используют при ингаляциях и полоскании. Местное лечение проводят при помощи спреев. Самый популярный среди них – Биопарокс. Для детей до 10 лет применяют сиропы. У этой формы выпуска приятный запах и вкус.
Для малышей до 1 года более удобны детские антибиотики в суспензии, поскольку в этом возрасте еще нет умения глотать таблетки. В зависимости от активного компонента препараты делятся на несколько групп. Общая схема приготовления суспензии из сухого вещества:
- С помощью специального шприца для измерений (чаще он идет в наборе с антибиотиком) набрать 12 мл кипяченой воды или другое количество, указанное в инструкции.
- Добавить ее во флакон к порошку до метки или залить измельченную таблетку, хорошо взболтать содержимое, чтобы не было комочков.
- Между приемами держать в холодильнике. Хранить не более 5 суток.
Пенициллиновые антибиотики для детей
Препараты из категории пенициллинов обладают широкой антибактериальной активностью. В большинстве случаев они назначаются самыми первыми из антибиотиков. Пенициллины имеют невысокую токсичность. В этой группе самое большое количество безопасных препаратов, которые разрешены с рождения.
Пенициллины нарушают синтез стенки клетки бактерий, но микроорганизмы могут быстро вырабатывать к этим лекарствам устойчивость. Заболевания, при которых используются эти антибиотики:
- скарлатина;
- кожные инфекции;
- тонзиллит;
- отит;
- острый синусит;
- стрептококковый сепсис;
- пневмония;
- септико-токсическая дифтерия;
- гнойный менингит;
- пупочный сепсис.
Амоксициллин
Суспензия Амоксициллин используется для лечения детей в возрасте до 5 лет. Ее готовят непосредственно перед применением. Одна мерная ложка содержит 5 миллилитров суспензии и 250 миллиграмм амоксициллина. Дозировка для детей до 2 лет – не более 20 мг/кг/сут. Амоксициллин используют самостоятельно или в сочетании с клавулановой кислотой. Показания для применения антибиотика:
- шигеллез;
- менингит;
- эндокардит;
- боррелиоз;
- сальмонеллез;
- сепсис;
- лептоспироз;
- цистит;
- уретрит;
- гонорея;
- бронхит;
- ангина;
- пневмония;
- пиелонефрит.
Аугментин
Лечение Аугментином назначают не только при инфекциях, вызванных микроорганизмами, чувствительными к этому антибиотику. Препарат используют и в случае заболеваний, спровоцированных бактериями, на которые действует амоксициллин. Область применения Аугментина обширна. В список показаний входят:
Заболевания ЛОР-органов и дыхательных путей
Инфекции мочеполового тракта
Новорожденным и малышам от 3 месяцев и до 12 лет при массе тела до 40 кг назначают суспензию 125/31,25 мг в дозе 5 мл 3 р./сут. каждые 8 ч., а препарат 200/28,5 или 400/57 миллиграмм – 2 р./сут. через 12 ч. Суточная доза для грудничков младше этого возраста составляет 30 мг/кг, разделенные на 2 приема. Аугментин в зависимости от заболевания назначают в высоких или низких дозировках. Врачи рекомендуют следующие схемы применения:
Суспензия 4:1, кратность приема – 3 р./сут. (мг/кг/сут)
Суспензия 7:1, кратность приема – 2 р./сут. (мг/кг/сут)
Когда грудничку нужно давать антибиотики?
Антибиотики – лекарственные препараты, обладающие способностью уничтожать бактерий или подавлять их размножение. Многие родители опасаются их назначения детям из-за риска возникновения побочных эффектов.
Какие заболевания требуют применения антибактериальных средств? Почему их нельзя пить при ОРВИ? Как восстановить здоровье, если у малыша болит живот после курса лечения? Стоит ли давать ему пробиотики («Бифидумбактерин»)? Разберемся в этих вопросах, а также выясним, как относится к антибиотикотерапии доктор Е.О. Комаровский.
Показания для назначения
Грудничкам антибиотики назначаются только для лечения бактериальных инфекций.
Основные показания:
- респираторные и отоларингологические заболевания – невирусный бронхит, пневмония, ангина, отит, гайморит, коклюш, дифтерия и так далее
- патологии ЖКТ – сальмонеллез, дизентерия
- дерматологические проблемы – фурункулы, рожистое воспаление
- урологические болезни – цистит, пиелонефрит и так далее
Нельзя давать ребенку лекарство просто потому, что у него болит живот и начался понос. Доктор Комаровский обращает внимание родителей на то, что все решения, касающиеся антибиотикотерапии при кишечной инфекции или бронхите, должен принимать врач. Его задача – выбрать препарат, способ его введения и продолжительность приема.
Оптимальный способ подбора антибиотика – проведение бактериального посева мокроты, мочи или кала. Он позволяет выявить виновника инфекции и его восприимчивость к медикаментам. Но анализ требует определенного времени, из-за этого во многих случаях назначаются антибиотики широкого спектра, которые действуют на большинство бактерий. Почему они опасны?
После приема таких лекарств возникают побочные эффекты, среди которых:
- дисбактериоз
- аллергия
- раздраженный кишечник
- понос
- снижение иммунитета
- запор и так далее
Некоторые средства воздействуют не только на кишечник: гентамицин плохо влияет на почки, тетрациклин – на печень, левомицетин – на кроветворение.
Возможные негативные последствия не повод отказываться от лекарств. Бактериальные заболевания нельзя вылечить без них. Минимизировать побочные эффекты можно, четко соблюдая инструкции доктора и принимая пробиотики («Бифидумбактерин»).
Младенцам врачи стараются назначать наименее токсинные антибиотики в виде растворов и суспензий, в редких случаях практикуется инъекционное введение.
Антибиотики при вирусных инфекциях
Комаровский настаивает на том, что ОРВИ у детей не лечат с помощью антибиотиков, поскольку заболевание вызывается вирусом. Их прием не допустим и в качестве профилактики осложнений. Употребление антибактериальных препаратов при насморке и кашле «на всякий случай» увеличивает риск присоединения вторичных инфекций.
В человеческом организме присутствует множество условно-патогенных микроорганизмов. Они не оказывают вреда, поскольку одни колонии бактерий сдерживают рост других. Если дать ребенку антибиотик при ОРВИ, часть микробов погибнет, но те, которые выжили, активизируют свою деятельность. В результате банальный насморк может закончиться пневмонией.
Комаровский предостерегает: если к ОРВИ уже добавились бактериальные осложнения, то принимать антибиотики необходимо. На них может указывать:
- ухудшение самочувствия после улучшения
- повышенная температура дольше 7 дней
- появление в общем анализе крови незрелых форм лейкоцитов
- возникновение новых симптомов
Диагностировать инфекцию, присоединившуюся к ОРВИ, может только доктор.
Зачастую антибактериальные средства применяются при бронхите, что не всегда оправдано.
Комаровский считает, что во многих случаях воспаление бронхов – проявление ОРВИ. На бактериальную природу могут указывать гнойная мокрота, сильная интоксикация (у ребенка ломит кости, ноет живот), температура, которую не получается сбить, и изменения в анализе крови. При таком бронхите антибиотики обязательны.
Проблемы с кишечником
Один из побочных эффектов приема антибиотиков – раздраженный кишечник у ребенка.
Для этого состояния характерны:
- метеоризм, из-за которого у малыша болит живот
- понос – частый жидкий зеленый кал со слизью
- запор – стул, отсутствующий более 3 суток
Тактика лечения определяется тем, какие симптомы доминируют. Если ребенок находится на грудном вскармливании, и у него часто болит живот из-за повышенного газообразования, маме следует исключить из рациона бобовые, капусту, черный хлеб, квас, изюм, виноград. Картофель, молоко, сырые фрукты и овощи нужно также ограничить.
Малышу, у которого раздражен кишечник, можно давать средства на основе симетикона («Эспумизан»), устраняющие метеоризм. Также рекомендуется принимать пробиотики, нормализующие микрофлору, например, «Бифидумбактерин» или «Бифиформ».
Если раздраженный кишечник вызывает жидкий зеленый кал, то кормящей маме необходимо убрать из меню «слабительные» продукты – огурцы, чернослив, свеклу, свежий кефир и прочие. Лечение заключается в приеме сорбентов – «Энтеросгеля», «Смекты», также показаны пробиотики.
Запор также лечится с помощью коррекции рациона мамы. Ей следует употреблять кисломолочные продукты, овсянку, отварные фрукты, запеченные овощи, каши. Грудничкам на искусственном вскармливании в меню можно ввести кисломолочные смеси. Если изменение рациона не помогает устранить запор, крохе можно дать слабительное средство (сироп лактулозы), поставить глицериновую свечу либо сделать клизму.
Нарушение микрофлоры
Дисбактериоз часто возникает после курса антибиотиков. Почему так происходит? Активные вещества лекарств уничтожают и вредных микроорганизмов, и полезных лакто- и бифидобактерий, которыми заселен кишечник. В результате процесс переваривания пищи нарушается.
Дисбактериоз у детей проявляется такими симптомами, как:
- понос – учащенный жидкий зеленый стул с примесями слизи и пены
- запор – редкий и очень плотный кал
- метеоризм – повышенное газообразование, приводящее к тому, что у малыша болит живот
Если малыш питается грудным молоком или смесью, то дисбактериоз приводит к тому, что он обильно срыгивает, плохо набирает вес и часто капризничает. Иногда на теле ребенка появляется сыпь.
Как восстановить микрофлору? Комаровский считает, что после прекращения приема антибиотиков, баланс полезных и патогенных организмов нормализуется сам по себе. Во время и после болезни ребенка необходимо обильно поить, особенно если у него болит живот, наблюдается жидкий зеленый кал (понос) или запор (редкий стул).
Из-за того, что увеличивается температура, дети плохо кушают и худеют. Когда заболевание отступает, родители пытаются сытно их кормить. Но это ошибка. Пища должна быть легкой (растительно-молочной) и витаминной, а потерянные граммы малыш со временем наберет.
Нормализация баланса
Как помочь младенцу, у которого возник дисбактериоз? Лечение включает прием сорбентов и препаратов, содержащих полезные бактерии. Сегодня выпускаются различные пробиотики. Один из них – «Бифидумбактерин».
«Бифидумбактерин» – препарат, в состав которого входят активные бифидобактерии, а также вещества, необходимые для поддержания их жизнедеятельности. Основным показанием к приему средства является дисбактериоз.
«Бифидумбактерин» производится в разных формах. Детям обычно назначается порошок. Схема приема для новорожденных – 1 пакетик в 2-3 раза день, для малышей до 1 года – 1 пакетик 3-4 раза в день. Средство необходимо разводить молоке и давать во время кормления.
Лечение проводится в течение 2-3 недель. За этот период полезные бактерии должны заселить кишечник, вытеснив условно-патогенные микроорганизмы.
Если пробиотики не оказывают эффекта, и дисбактериоз, который сопровождают понос, запор и метеоризм, не проходит, ребенку могут быть назначены бактериофаги. В их в формулу входят вирусы, которые не вредят полезной флоре, а работают только против болезнетворных микробов.
Пробиотики желательно принимать параллельно с антибиотиками.
Аллергия
Антибиотики – одна из причин, по которым возникает аллергия. Предсказать заранее реакцию организма ребенка на препарат невозможно. Предрасполагающими факторами считаются плохая наследственность и пищевая либо контактная аллергия у малыша. Эти моменты обязательно нужно сообщить доктору.
Аллергия проявляется в виде зудящей крапивницы или папулезной сыпи.
В тяжелых случаях может развиться отек Квинке, при котором затрудняется дыхание, либо опасные для жизни синдромы Лайела и Стивенса – Джонсона, для них характерны температура и серьезное повреждение кожных покровов.
Эти ситуации требуют немедленного медицинского вмешательства. Легкая аллергия после антибиотиков лечится с помощью антигистаминных средств системного и местного действия.
Некоторые врачи практикуют одновременное назначение антибиотиков и антигистаминов. Доктор Комаровский выспутает против этого. Подобные действия могут привести к тому, что аллергия проявится не сразу и будет протекать очень тяжело.
Иногда аллергия наблюдается наряду с симптомами нарушений в работе ЖКТ такими, как понос (частый стул), запор (плотный кал), газообразование. Это указывает на ослабление местного иммунитета слизистых оболочек желудка и кишечника. Малыш может жаловаться, что у него болит живот. Восстановить функционирование ЖКТ помогают щадящая диета, ферменты, сорбенты и пробиотики («Бифидумбактерин»).
Снижение защитных сил
Кишечник играет важную роль в работе иммунитета: в нем вырабатываются защитные клетки и всасываются полезные вещества. Нарушение его микрофлоры (дисбактериоз) или повреждение слизистых оболочек в результате приема антибиотиков приводит к общему ослаблению организма ребенка. Усугублять ситуацию могут аллергия, редкий стул или, наоборот, частый жидкий кал.
Как восстановить нормальную работу иммунитета ребенка? Доктор Комаровский рекомендует:
- беречь малыша от новых инфекций, в том числе ОРВИ, для этого некоторое время после болезни стоит избегать скоплений людей и много гулять на свежем воздухе
- следить за воздухом в комнате, где находится малыш – оптимальная температура – 18-22 °С, а влажность – 50-70%
- соблюдать витаминную щадящую диету и активно поить ребенка, чтобы организм очищался от токсинов
- проводить бережное закаливание
Антибиотики и гипертермия
Антибиотики не обладают жаропонижающим эффектом, но через 3-4 дня после начала их приема температура должна либо нормализоваться, либо снизиться, поскольку активные вещества лекарства купируют размножение бактерий, вызывающих воспалительный процесс.
Если температура у ребенка остается высокой спустя несколько дней с начала терапии или после ее завершения, это может указывать на:
- неправильный подбор медикаментов либо их концентрации
- нарушение схемы – лечение антибиотиками требует точного соблюдения правил употребления, указанных в инструкции, ни в коем случае нельзя уменьшать (увеличивать) дозировку и кратность
- преждевременное прекращение приема – важно пройти полный курс, назначенный врачом
- присоединение еще одной инфекции
Иногда температура – признак того, что у ребенка возникла аллергия. Перечисленные ситуации – повод для консультации с врачом.
Антибиотики и лактация
Опасны ли антибиотики для малыша, если их принимает кормящая мама? Все зависит от типа препарата. Совместимыми с грудным вскармливанием считаются пенициллины, макролиты и цефалоспорины. Если лечение проводится с их помощью, лактацию можно продолжать. Но эти лекарства могут вызвать побочные эффекты и у мамы, и у ребенка, среди которых:
- аллергия
- дисбактериоз
- понос
- запор и так далее
Для их профилактики маме стоит принимать пробиотики («Бифидумбактерин», «Линекс»), а также кисломолочные продукты. По согласованию с врачом средства с полезными бактериями можно давать ребенку.
Запрещены при грудном вскармливании аминогликозиды, тетрациклин, левомицетин, линкомицин, метронидазол, некоторые фторхинолоны и другие лекарства.
В период лактации лечение любых заболеваний, даже простых ОРВИ, женщине стоит проводить под контролем врача, чтобы не навредить малышу.
Заключение
Антибиотики в грудном возрасте можно применять только по назначению доктора при ангине, бронхите, цистите и других бактериальных инфекциях, к которым не относится ОРВИ. После их употребления могут возникнуть неприятные последствия – зеленый стул, понос, запор, гибель полезной микрофлоры, заселяющей кишечник, снижение иммунитета и прочие.
Избежать этого получится, если четко придерживаться правил употребления лекарств и пить параллельно пробиотики («Бифидумбактерин»). Доктор Комаровский настаивает на соблюдении легкой диеты, обильном питье и прогулках в период восстановления. Если после курса антибиотиков у ребенка болит живот, он часто срыгивает или у него держится высокая температура, следует обратиться к врачу.
Источник: https://ogrudnichke.ru/lechenie/antibiotiki-grudnichkam-pokazaniya-i-posledstviya-priema.html
Показания к антибиотикотерапии
В младенческом возрасте трудно избежать всевозможных инфекций. Некоторые из них протекают легко и не требуют специализированного лечения, однако в ряде случаев для выздоровления ребенку может понадобиться антибактериальный препарат. Подобрать антибиотики грудничку может только педиатр после тщательного обследования.
Важно помнить, что данная группа препаратов является сильнодействующей и обладает рядом неприятных побочных эффектов, поэтому назначают их лишь по строгим показаниям:
В данном случае врач назначит антибактериальное средство широкого спектра действия или же подберет препарат с учетом чувствительности микроорганизмов, вызвавших болезнь.
Препараты для младенцев

Иммунитет новорожденного ребенка является незрелым и не способен бороться со многими патогенными микроорганизмами. Особой защитой обладают антитела, поступающие в организм младенца с молоком матери, однако иногда этих защитных сил недостаточно для устранения бактериальной инфекции. Именно поэтому назначение антибиотиков для грудничков является первоочередной задачей специалиста при выявлении тяжелого инфекционного процесса.
К современным эффективным препаратам, разрешенным к применению у маленьких детей, относят:
- Антибиотики пенициллинового ряда – Амоксициллин, Аугментин.
- Цефалоспорины – Цефуроксим (Зиннат, Зинацеф), Цефтриаксон.
- Препараты группы макролидов – Азитромицин (Сумамед), Эритромицин.
- Фторхинолоны, которые обычно назначаются в качестве препаратов резерва в тяжелых случаях, когда не помогли другие антибиотики – Левофлоксацин, Моксифлоксацин.
При неотложных состояниях назначат препараты широкого спектра. Но в случае, если нет угрозы для жизни пациента, лучше подождать и определить вид микроорганизмов, а также его чувствительность к антибиотикам. Это поможет сразу подобрать максимально эффективный препарат и минимизировать риск развития побочных реакций.
Антибиотики для грудничков
Ни для кого не секрет, что сильнодействующие антибактериальные препараты помогают победить многие заболевания. Именно поэтому, многие мамы при любой простуде у малыша бегут в аптеку и самостоятельно подбирают лекарство. Другие же, опасаясь побочных эффектов, до последнего откладывают медикаментозную терапию. Разобраться, в каком случае нужен антибиотик и подобрать максимально эффективное средство может только специалист педиатр.
Показания к антибиотикотерапии
В младенческом возрасте трудно избежать всевозможных инфекций. Некоторые из них протекают легко и не требуют специализированного лечения, однако в ряде случаев для выздоровления ребенку может понадобиться антибактериальный препарат. Подобрать антибиотики грудничку может только педиатр после тщательного обследования.
Важно помнить, что данная группа препаратов является сильнодействующей и обладает рядом неприятных побочных эффектов, поэтому назначают их лишь по строгим показаниям:
- Повышение температуры тела выше 38 градусов, продолжающееся более 3 суток.
- Тяжелые инфекционные заболевания (острый бронхит, пневмония, гнойные отиты и синуситы, ангина).
- Опасные для жизни болезни (менингит).
- Затяжное течение воспалительных процессов.
- Изменения в общем анализе крови (повышение СОЭ, лейкоцитоз с появлением молодых форм белых кровяных клеток).
В данном случае врач назначит антибактериальное средство широкого спектра действия или же подберет препарат с учетом чувствительности микроорганизмов, вызвавших болезнь.
Препараты для младенцев
Иммунитет новорожденного ребенка является незрелым и не способен бороться со многими патогенными микроорганизмами. Особой защитой обладают антитела, поступающие в организм младенца с молоком матери, однако иногда этих защитных сил недостаточно для устранения бактериальной инфекции. Именно поэтому назначение антибиотиков для грудничков является первоочередной задачей специалиста при выявлении тяжелого инфекционного процесса.
К современным эффективным препаратам, разрешенным к применению у маленьких детей, относят:
- Антибиотики пенициллинового ряда – Амоксициллин, Аугментин.
- Цефалоспорины – Цефуроксим (Зиннат, Зинацеф), Цефтриаксон.
- Препараты группы макролидов – Азитромицин (Сумамед), Эритромицин.
- Фторхинолоны, которые обычно назначаются в качестве препаратов резерва в тяжелых случаях, когда не помогли другие антибиотики – Левофлоксацин, Моксифлоксацин.
При неотложных состояниях назначат препараты широкого спектра. Но в случае, если нет угрозы для жизни пациента, лучше подождать и определить вид микроорганизмов, а также его чувствительность к антибиотикам. Это поможет сразу подобрать максимально эффективный препарат и минимизировать риск развития побочных реакций.
Не рекомендуются к назначению
Назначение грудничкам и антибиотиков, и любых других сильнодействующих препаратов должно осуществляться по строгим показаниям, после тщательного обследования, расшифровки данных анализов и установления точного диагноза.
Существуют группы антибиотиков, которые противопоказано применять у младенцев. Их назначают лишь в особых, тяжелых случаях, когда другие препараты не помогли и риски заболевания во многом превышают последствия от приема лекарства.
У новорожденных не применяются:
- Левомицетин – токсичный препарат, который помимо диспептических явлений и дисбактериоза может привести к поражению костного мозга пациента и вызвать тяжелейшую патологию апластическую анемию. Применяется данный антибиотик лишь в крайне редких случаях (брюшной тиф, туляремия).
- Аминогликозиды (Стрептомицин, Неомицин, Гентамицин) –которые обладают ототоксичностью и могут привести к нарушению слуха и даже глухоте у детей.
- Бисептол – гепатотоксичный препарат из группы сульфаниламидов. Применяется крайне редко вследствие того, что многие бактерии обладают устойчивостью к действию его вещества.
- Тетрациклины (Тетрациклин, Доксициклин) – данные медикаменты приводят к разрушению зубной эмали.
Для детей младшего возраста крайне редко применяются препараты группы фторхинолонов. Несмотря на свою высокую эффективность и относительную безопасность, они приводят к выраженной побочной реакции – нарушению кишечной флоры.
Противопоказания
Как любые другие препараты, антибиотики обладают рядом противопоказаний к использованию. Они могут означать невозможность применения лекарственного средства или его прием с особой осторожностью (коррекцией дозировки или назначением сопутствующих лекарств).
Антибиотики нельзя назначать при:
- Повышенной индивидуальной чувствительности к лекарству или его компонентам.
- Аллергических реакциях у грудничков.
- Дисбиозе кишечника (нарушения микрофлоры может усугубиться под влиянием медикаментов).
- Инфекционном мононуклеозе, лимфобластном лейкозе – заболевания, при которых противопоказаны некоторые антибиотики.
- Поражениях почек, печени – данные патологии требуют уменьшения дозировки и подбора щадящих лекарственных средств.
Перед назначением антибиотиков грудничку, врач обязательно соберет анамнез, тщательно обследует ребенка и выявит возможные противопоказания к проведению антибактериальной терапии.
Побочные эффекты
Неокрепший детский организм больше подвержен токсическому влиянию препаратов. Именно поэтому у младенцев гораздо чаще, чем у взрослых регистрируются нежелательные реакции на прием антибиотиков. К ним относятся:
- Диспептические расстройства (нарушение пищеварения, боли в области живота).
- Дисбактериоз кишечника (диарея).
- Кандидоз слизистой рта.
- Аллергическая сыпь на коже.
- Поражение печени.
- Патологии почек.
- Агранулоцитоз.
- Нарушения работы нервной системы.
При лечении антибиотиками, необходимо строго соблюдать прописанную врачом дозировку, которую специалист рассчитывает с учетом тяжести заболевания, возраста и веса малыша.
Антибиотикотерапия для детей
Лечение инфекционных заболеваний у грудничков имеет ряд особенностей, о которых врач обязательно расскажет маме на приеме.
Самым важным является строгое соблюдение назначенной дозировки и продолжительности терапии. Нельзя отменять препарат раньше указанного врачом срока, даже в случае полного исчезновения всех симптомов, поскольку это может привести к хронической форме болезни и возникновению устойчивых к антибиотикам штаммов.
Одновременно с антибактериальным средством необходимо принимать пробиотики и витаминно-минеральные комплексы с целью восстановления и поддержания нормальной кишечной флоры.
Препараты для грудничков
Антибиотики детям могут назначаться как в инъекционной форме, так и для приема внутрь, что характерно для лечения в домашних условиях. Грудные дети не могут самостоятельно глотать таблетки и капсулы, поэтому лекарства им назначаются в виде суспензий, сиропов или растворимых таблеток. К таким препаратам относятся:
- Сумамед (Азитромицин) – антибактериальное средство в форме суспензии, допустимое к применению с 6 месяцев жизни.
- Зиннат – гранулы для приготовления суспензий.
- Флемоксин Солютаб – растворимые таблетки с приятным фруктовым вкусом.
Антибактериальные средства – необходимая составляющая комплексной терапии при многих болезнях. Не стоит игнорировать назначение врача и отказываться от лекарства, опасаясь его побочных эффектов, поскольку заболевание наносит гораздо больший вред нежному организму малыша.
elaxsir.ru
Не рекомендуются к назначению

Назначение грудничкам и антибиотиков, и любых других сильнодействующих препаратов должно осуществляться по строгим показаниям, после тщательного обследования, расшифровки данных анализов и установления точного диагноза.
Существуют группы антибиотиков, которые противопоказано применять у младенцев. Их назначают лишь в особых, тяжелых случаях, когда другие препараты не помогли и риски заболевания во многом превышают последствия от приема лекарства.
У новорожденных не применяются:
- Левомицетин – токсичный препарат, который помимо диспептических явлений и дисбактериоза может привести к поражению костного мозга пациента и вызвать тяжелейшую патологию апластическую анемию. Применяется данный антибиотик лишь в крайне редких случаях (брюшной тиф, туляремия).
Для детей младшего возраста крайне редко применяются препараты группы фторхинолонов. Несмотря на свою высокую эффективность и относительную безопасность, они приводят к выраженной побочной реакции – нарушению кишечной флоры.
Противопоказания

Как любые другие препараты, антибиотики обладают рядом противопоказаний к использованию. Они могут означать невозможность применения лекарственного средства или его прием с особой осторожностью (коррекцией дозировки или назначением сопутствующих лекарств).
Антибиотики нельзя назначать при:
- Повышенной индивидуальной чувствительности к лекарству или его компонентам.
- Аллергических реакциях у грудничков.
- Дисбиозе кишечника (нарушения микрофлоры может усугубиться под влиянием медикаментов).
- Инфекционном мононуклеозе, лимфобластном лейкозе – заболевания, при которых противопоказаны некоторые антибиотики.
- Поражениях почек, печени – данные патологии требуют уменьшения дозировки и подбора щадящих лекарственных средств.
Перед назначением антибиотиков грудничку, врач обязательно соберет анамнез, тщательно обследует ребенка и выявит возможные противопоказания к проведению антибактериальной терапии.
Побочные эффекты

Неокрепший детский организм больше подвержен токсическому влиянию препаратов. Именно поэтому у младенцев гораздо чаще, чем у взрослых регистрируются нежелательные реакции на прием антибиотиков. К ним относятся:
- Диспептические расстройства (нарушение пищеварения, боли в области живота).
- Дисбактериоз кишечника (диарея).
- Кандидоз слизистой рта.
- Аллергическая сыпь на коже.
- Поражение печени.
- Патологии почек.
- Агранулоцитоз.
- Нарушения работы нервной системы.
При лечении антибиотиками, необходимо строго соблюдать прописанную врачом дозировку, которую специалист рассчитывает с учетом тяжести заболевания, возраста и веса малыша.
Антибиотикотерапия для детей

Лечение инфекционных заболеваний у грудничков имеет ряд особенностей, о которых врач обязательно расскажет маме на приеме.
Самым важным является строгое соблюдение назначенной дозировки и продолжительности терапии. Нельзя отменять препарат раньше указанного врачом срока, даже в случае полного исчезновения всех симптомов, поскольку это может привести к хронической форме болезни и возникновению устойчивых к антибиотикам штаммов.
Одновременно с антибактериальным средством необходимо принимать пробиотики и витаминно-минеральные комплексы с целью восстановления и поддержания нормальной кишечной флоры.
Препараты для грудничков
Антибиотики детям могут назначаться как в инъекционной форме, так и для приема внутрь, что характерно для лечения в домашних условиях. Грудные дети не могут самостоятельно глотать таблетки и капсулы, поэтому лекарства им назначаются в виде суспензий, сиропов или растворимых таблеток. К таким препаратам относятся:
- Сумамед (Азитромицин) – антибактериальное средство в форме суспензии, допустимое к применению с 6 месяцев жизни.
- Зиннат – гранулы для приготовления суспензий.
- Флемоксин Солютаб – растворимые таблетки с приятным фруктовым вкусом.
Антибактериальные средства – необходимая составляющая комплексной терапии при многих болезнях. Не стоит игнорировать назначение врача и отказываться от лекарства, опасаясь его побочных эффектов, поскольку заболевание наносит гораздо больший вред нежному организму малыша.
В каких случаях назначают антибиотики ребенку? антибиотики детям до года: особенности лечения
С некоторыми болезнями детский организм не может справиться без помощи сильнодействующих препаратов. При этом многие родители остерегаются давать назначенные врачом антибиотики ребенку. На самом деле при правильном применении они принесут больше пользы, чем вреда, и поспособствуют скорейшему выздоровлению малыша.
Антибиотики: определение
Антибиотиками называют органические вещества полусинтетического или природного происхождения, которые имеют способность разрушать микробы или препятствовать их росту. Они вызывают гибель одних бактерий, а для других остаются абсолютно безвредными. Спектр действия зависит от чувствительности организмов.
Цель приема
Действие антибиотиков направлено на борьбу с инфекционными и бактериальными патологиями. В каждом отдельном случае лекарственное средство должно подбираться врачом в зависимости от возраста и состояния пациента.
Такие препараты могут вызвать серьезные побочные явления в виде дисбактериоза, невралгических нарушений, аллергической реакции. Чаще всего это случается при несоблюдении режима дозирования и длительного приема лекарств.
Многие родители задумываются о том, какой антибиотик дать ребенку при инфекционном заболевании. Заниматься самолечением в этом случае запрещено. Ведь препараты на основе тетрациклинов и сульфаниламидов в педиатрической практике не используют, а другие группы антибиотиков назначают по строгим показаниям.
Когда необходимы антибиотики детям?
Антибиотики назначают ребенку в том случае, если болезнь бактериальной этиологии, и организм не в состоянии справиться с патогенным возбудителем самостоятельно. Лечение некоторых серьезных заболеваний проводят в стационарном режиме, постоянно наблюдая за реакцией детского организма не лекарственное средство. В амбулаторных (домашних) условиях антибиотиками лечат «легкие» недуги.
В первые дни заболевания необходимо наблюдать за состоянием малыша и дать возможность организму побороть недуг собственными силами. В это время антибиотикотерапия не назначается. Следует помнить, что высокая температура, кашель и насморк еще не являются поводом для применения таких препаратов. Установив природу патогенных микробов, можно приступать к лечению.
В обязательном порядке антибиотики ребенку назначаются при следующих заболеваниях:
- Пневмония.
- Острый отит (в том числе и у детей до 6 месяцев).
- Гнойная ангина.
- Острый (гнойный) и хронический синусит.
- Паратонзиллит.
- Инфекционное заболевание мочевыводящей системы.
- Воспаление легких.
Обычный бронхит лечить антибиотиками не рекомендуется. Лишь после подтверждения бактериальной этиологии недуга врач подбирает необходимую группу препаратов и расписывает схему приема лекарственных средств.
Лечение ОРВИ у детей антибиотиками
Острая респираторная инфекция, вызванная вирусами, не подлежит лечению антибиотиками. Такая терапия пойдет только во вред маленькому организму. К такому выводу пришли профессиональные врачи. К сожалению, многие родители не прислушиваются к мнению квалифицированных специалистов и узнают у знакомых, какие антибиотики можно детям при обычной простуде.
Против вирусов антибиотики бессильны до тех пор, пока к ним не присоединятся бактерии. Определить это достаточно сложно, поэтому необходим контроль над течением недуга со стороны педиатра. Если к малышу возвращается высокая температура, усиливается кашель, есть очаг хронического недуга (тонзиллит, пиелонефрит), возможно развитие бактериальной инфекции на фоне ОРЗ.
Родители, которые сомневаются в том, давать ли антибиотики ребенку даже после назначения врача, должны осознать, что в некоторых случаях эти лекарства просто необходимы для облегчения симптомов недуга и скорейшего выздоровления малыша. Ведь запущенное заболевание чревато серьезными осложнениями.
Эффективность антибиотиков при болезнях ЛОР-органов
В детском возрасте бактериальные ЛОР-инфекции распространены и часто переходят с одного места на близлежащие органы. Этому способствует их анатомическое расположение. Чаще всего у детей проявляются симптомы ангины, гайморита, фарингита или отита.
Поставив диагноз, врач должен назначить антибиотики ребенку в зависимости от индивидуальной переносимости и возраста пациента.
Обычно применяются лекарства из группы цефалоспоринов («Цефотаксим», «Супракс»), пенициллинов («Флемоксин Солютаб», «Аугментин»), макролиды («Сумамед», «Вильпрафен»).
Длительный прием препаратов вызовет привыкание (резистентность), и чувствительность к ним микробов пропадет. Поэтому дольше 14 дней антибиотикотерапию не проводят. Если лечебный эффект не появляется через 48 часов, такое лекарство заменяют другим, учитывая совместимость с предыдущим.
Лечение кишечных инфекций антибиотиками у детей
Дети быстро подхватывают различные кишечные заболевания, которые могут вызвать не только бактерии, но и вирусы. Когда необходимо лечить бактериальную инфекцию, применяют антибиотики: «Амоксициллин», «Цефалексин». Их назначают в зависимости от типа возбудителя. Также используют антибактериальные препараты и энтеросептики: «Энтерофурил», «Нифурател».
Антибиотики для грудничков
Иммунная система у новорожденных еще не способна отразить «атаку» патогенных микроорганизмов. Особую защиту дает грудное вскармливание, но если малыш все же подхватил бактериальное заболевание, то детский врач обязан назначить антибиотики.
Детям до года такие препараты обычно выписывают, если лечение не дает положительных результатов на 3–5 день, но при серьезных заболеваниях (менингококковая инфекция, гнойная ангина, хронические патологии) требуется незамедлительное их применение).
Вред или польза?
Современные препараты позволяют бороться с бактериальным недугом с минимальным нанесением вреда маленькому организму. Это не значит, что можно «на всякий случай» давать антибиотики детям.
Можно ли обойтись без этих препаратов? Ответ неоднозначен, ведь некоторые специалисты придерживаются мнения, что лечение грудничка должно осуществляться без приема антибиотиков.
Родители должны понимать, что в таком случае могут развиться серьезные последствия, которые еще больше навредят здоровью малыша. Поэтому необходимо адекватно оценивать ситуацию и не подвергать ребенка опасности.
Формы выпуска антибиотиков
В зависимости от возраста маленького пациента антибиотики могут быть назначены в виде суспензии (сироп), таблеток или инъекций. Последний вариант применяют при тяжелых заболеваниях в условиях стационара.
Наиболее распространенной формой является сироп. В комплекте к бутылочке всегда идет мерная ложка, которой удобно рассчитывать дозу препарата и давать ребенку.
Для приготовления суспензии используется порошок, который разводят водой перед использованием.
Какой бы формы выпуска препарат не был назначен, необходимо строго придерживаться рекомендаций детского врача и соблюдать дозировку и длительность лечения антибиотиками. Прерывать прием лекарства запрещается. Нужно пройти полный курс антибиотикотерапии для полного излечения от инфекции.
Капли для носа с антибиотиком
Популярными в этой группе антибиотиков являются капли «Изофра» и «Полидекса». Абсолютно не обосновано их применение при простом рините, как делают некоторые родители. Вирусный насморк не поддается лечению такими средствами. ЛОР должен объяснить, когда именно необходимо использовать антибиотики для детей.
Лечение детей каплями с антибактериальными составляющими обосновано только при гнойном рините, который возникает у малышей достаточно редко. Иногда могут назначаться в комплексной терапии отитов, гайморитов, синуситов.
«Полидекса» имеет в составе гормональный компонент, поэтому назначать это лекарство может только врач.
«Изофра» является более безопасным препаратом на полимерной основе, что позволяет использовать его для лечения даже новорожденных малышей.
Прежде всего необходимо лечить малыша согласно предписанию доктора. Прием антибиотиков детьми осуществляется под строгим контролем взрослых.
Нельзя использовать для лечения препараты, которыми успешно лечили детей знакомых и родственников. Все дети индивидуальны, и болезнь может иметь различную этиологию.
Только при подтверждении бактериального или грибкового возбудителя назначают эти средства.
При лечении антибиотиками детей важно соблюдать следующие правила:
- Принимать только рекомендованные педиатром лекарственные средства.
- Следовать установленной дозировке.
- Соблюдать кратность приема антибиотиков.
- Принимать лекарства согласно инструкции – до или после приема пищи.
- Обеспечить постельный режим малышу.
- Чаще прикладывать новорожденного ребенка к груди.
- Старшим детям необходимо давать обильное питье.
- При отсутствии улучшения или возникновения побочной реакции нужно сообщить об этом врачу.
- Пройти весь курс лечения, не прерывать заранее.
Последствия приема антибиотиков
Препараты с антибактериальным действием способны принести не только излечение от инфекции, но и нанести вред маленькому организму. Прежде всего родители боятся последующего лечения дисбактериоза.
Действительно, ребенок после антибиотиков может столкнуться с этим малоприятным заболеванием, которое вызывает нарушение в микрофлоре кишечника, запоры, диарею, метеоризм, чувство вздутия.
Специалисты утверждают, что при соблюдении рекомендаций риск возникновения недуга значительно сокращается.
Препараты с антибиотиком могут вызвать у детей аллергическую реакцию в виде высыпаний на коже (дерматит), приступы тошноты, головокружение, жжение в носу (при использовании капель), учащение сердцебиения, кандидоз на слизистой ротовой полости, анафилактический шок.
Чтобы не допустить развития побочных явлений, необходимо соблюдать инструкцию по применению лекарства и следовать назначению лечащего врача, применяя прописанные антибиотики ребенку.
В случае возникновения перечисленных симптомов нужно в срочном порядке обратиться за медицинской помощью.
Показания и тонкости введения Цефтриаксона новорожденному
Цефтриаксон назначается новорожденным только при подтвержденной бактериальной инфекции (например, стафилококковой). Самые частые показания – пневмония, пиелонефрит, ангина, нагноение пупочной ранки. Доза на сутки – 20-50 мг на 1 кг веса ребенку до 2 недель, с 14 дней до года – 20-80 мг/кг. Вводят чаще внутривенно 1 раз в день в капельнице или струйным уколом. Для удобства младенцу ставят венозный катетер. При невозможности уколов в вену делают инъекции в ягодицу.
Запрещено применение препарата при желтухе, повышенном билирубине крови. При гемолитической болезни новорожденных Цефтриаксон опасен вытеснением желчного пигмента из белкового комплекса и развитием билирубиновой энцефалопатии (повреждение головного мозга). Самое частое осложнение у ребенка – дисбактериоз кишечника.
Краткий обзор данных препаратов
Выбор средства будет зависеть от типа инфекции, степени тяжести заболевания и возраста малыша. И все же родителям полезно знать, какие антибиотики применяются при самых распространенных детских болезнях:
- Амоксицилин используют в терапевтическом лечении отитов, циститов, уретритов, пневмоний, синуситов, ангин и фарингитов. Детям до двух лет прописывается доза в четверть чайной ложки.
- Зинацеф назначается в виде инъекций, при аналогичных заболеваниях.
- Сумаммед Форте врач рекомендует при тех же недугах. Ребенку его следует давать 1 раз в день с обильным питьем. Препарат противопоказан малышам младше шести месяцев.
- Зиннат используется педиатрами при заболеваниях ЛОР органов, верхних и нижних дыхательных путей, мочеполовых инфекциях. Детям до 3 месяцев не назначается.
- Флемоксин Солютаб допустимо применять в лечении грудничков и детей до 1 года. Данное средство довольно эффективно в терапии инфекций ЛОР органов, мягких тканей, ЖКТ и мочеполовой системы.
- Аугментин имеет показания, аналогичные Амоксициллину и Амоксиклаву, но он противопоказан детям до трех месяцев.
- Цефтриаксон наделен обширным спектром действия и применяется в лечении детей, когда прочие антибактериальные средства не дают эффекта. Выпускается в форме инъекций, которые довольно болезненны.

- Для борьбы с кокковыми инфекциями и клостридиями применяются Цефалоспорины: Супракс, Зиннат либо Макролиды: Сумаммед, Макропен, а также Бензилпенициллин и Бициллин.
- Успешно справляются с грамположительными бактериями современные Цефалоспорины (Цедекс, Цефтриаксон) и некоторые пенициллины (Аугментин).
- Антибиотики, уничтожающие грамотрицательные палочки: Полимиксины и Цефалоспорины.
В столь огромном выборе трудно сориентироваться без помощи квалифицированного специалиста. А оценить достоинства и недостатки каждого из них без определенных знаний просто невозможно. Поэтому выбор средства следует доверить специалисту, а в обязанности родителей входит соблюдение дозировки и режима приема.
Когда назначают Цефтриаксон новорожденным
Новорожденному (с рождения до года) рекомендуется вводить Цефтриаксон после подтверждения диагноза.
Он нужен только при бактериальной инфекции органов и систем:
- крови (сепсис); Омфалит
- сосудистых оболочек мозга (менингит);
- клапанов сердца (эндокардит);
- легких (пневмония);
- ЛОР-органов (отит, гайморит, ангина);
- брюшной полости (перитонит – воспаление брюшины, энтероколит);
- желчных путей;
- пупочной ранки (омфалит);
- пищеварительной системы;
- костей и суставов (остеомиелит, артрит);
- кожи и мягких тканей (абсцесс, фурункул, флегмона);
- раны после операции или травмы;
- почек и мочевых путей (нефрит, пиелит);
- врожденный сифилис, гонорея.
На вирусы и грибки антибиотик не действует. Цефтриаксон может быть рекомендован только при тяжелом течении болезни или средней тяжести, при легких случаях болезни применяют другие препараты в виде детской суспензии.
А здесь подробнее о том, поможет ли Цефтриаксон от стафилококка.
Обследование перед назначением
Для ребенка перед началом лечения антибиотиком важно:
- провести осмотр педиатра;
- выполнить анализы крови для определения возбудителя и его чувствительности к Цефтриаксону;
- сдать биохимию крови с почечными и печеночными пробами;
- в первые дни жизни исследовать дополнительно: уровень билирубина, кислотно-основное состояние, содержание общего белка и альбуминов.
При наличии любых признаков аллергии (пищевой или на медикаменты в прошлом) ребенку проводится кожный тест на переносимость антибиотика, а при необходимости внутримышечного введения нужно знать и реакцию на растворитель (чаще на Лидокаин).
Кожный тест
Особенности антибактериальной терапии у недоношенных новорожденных
И
нфекционно-воспалительные заболевания – наиболее частая патология у детей периода новорожденности, что объясняется своеобразием защитных механизмов на данном этапе онтогенеза. Наиболее выражена недостаточность гуморального и клеточного иммунитета, незрелость барьерных функций кожи и слизистых у детей, родившихся преждевременно. В структуре диагнозов в отделениях второго этапа выхаживания недоношеных детей удельный вес гнойно-воспалительных заболеваний приближается к 80%, при этом большинство заболеваний составляют так называемые малые инфекции – гнойничковые сыпи, омфалит, дакриоцистит, отит; у 1% детей выявляются серьезные воспалительные заболевания (флегмона и пузырчатка новорожденных, остеомиелит, менингоэнцефалит, пневмония, сепсис).
В последние годы проблемы инфекционной патологии у незрелых детей приобрели особую актуальность в связи с изменением особенностей как макро-, так и микроорганизмов, что отразилось на течении инфекционного процесса. Утяжелилось течение фоновых состояний, создающих благоприятную почву для манифестации и прогрессирования инфекции – это перинатальные поражения мозга, врожденные пороки развития, пневмопатии; причем достижения современной реаниматологии и интенсивной терапии позволяют обеспечить выживание даже детей с крайне малой массой тела, перенесших тяжелую асфиксию. В свою очередь реанимационные мероприятия, прежде всего длительная ИВЛ и катетеризация магистральных сосудов, создают условия для микробной агрессии. Одним из важных факторов, способствующих бактериальной контаминации и утяжелению течения бактериальных инфекций, является наличие смешанной вирусно-бактериальной внутриутробной инфекции. Внутриутробные паразитарные и вирусные инфекции (так называемый TORCH-синдром) в 13–45% случаев являются основной причиной смертности в периоде новорожденности. Перенесенная внутриутробно специфическая инфекция резко нарушает защитные механизмы ребенка, что способствует присоединению и бурному течению интранатальных и постнатальных бактериальных инфекций.
Современная этиология возбудителей
В этиологической структуре возбудителей бактериальных инфекций у недоношенных детей 10–15 лет назад отмечалось увеличение удельного веса грамотрицательной флоры (клебсиела, протей, псевдомонас). Однако в последующие годы вновь среди этиологических агентов локальных гнойно-воспалительных поражений первое место занимает грамположительная флора
(стафилококки, стрептококки). Для недоношенных детей характерны
сочетание микроорганизмов
, выделяемых из различных очагов (например, из гнойного очага высеваются золотистый и эпидермальный стафилококки, из кала – кишечная палочка и стафилококки), а также
смена ведущих возбудителей в процессе лечения
(первоначальные агенты воспаления подавляются, их место занимают другие бактерии, часто в сочетании с грибами).
Среди населения циркулируют преимущественно чувствительные к антибиотикам штаммы возбудителей (В.К.Таточенко), а в стационарах дети обсеменяются преимущественно устойчивыми штаммами (внутрибольничная флора), так как условно-патогенные и сапрофитные микроорганизмы многократно пассируются на ослабленных незрелых новорожденных и происходит их селекция под воздействием терапии (Г.В.Яцык, И.В.Маркова). Кроме того, устойчивые штаммы (клебсиеллы, стрептококк В) передаются новорожденным от больных матерей.
Специфика фармакокинетики антибиотиков
У новорожденных детей фармакокинетика любого препарата существенно отличается от таковой у детей более старшего возраста; в наибольшей мере это относится к незрелым (недоношенным) новорожденным. Крайне важной представляется незрелость выделительной функции почек и ферментных систем печени –
эти особенности в первую очередь характерны для глубоконедоношенных детей с массой тела менее 1500 г. Помимо этого,
незрелость других органов и систем
(желудочно-кишечного тракта, нервной системы, органов дыхания), а также общая
лабильность метаболизма
накладывают на фармакокинетику антибиотиков у недоношенных детей индивидуальные особенности предопределяя высокий риск нежелательных побочных эффектов антибактериальной терапии. Общая особенность фармакокинетики любых препаратов у недоношенных детей – это ее
замедление, что способствует кумуляции лекарств
и влияет на выбор дозы (уменьшение ее на 1/3–1/4), путей и кратности введения препаратов. В то же время
повышенная проницаемость естественных барьеров
(кожи и слизистых) способствует всасыванию многих медикаментов. В настоящее время проводятся исследования суточных ритмов фармакодинамики различных препаратов, но в отношении антибиотиков у недоношенных детей таких исследований практически нет.
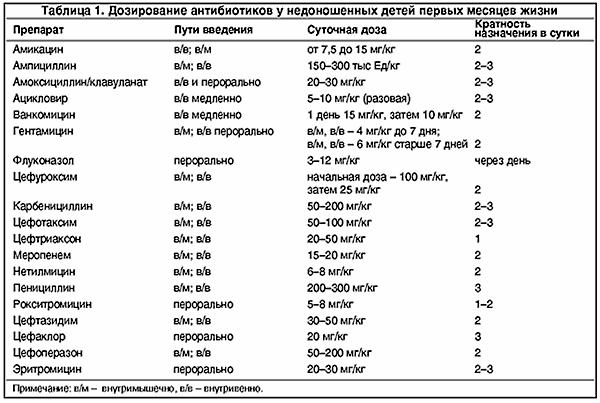
Показания и выбор антибиотика
Безусловным показанием для назначения антибиотикотерапии недоношенному новорожденному является наличие у него любого инфекционно-воспалительного процесса, включая так называемые малые инфекции, например, нераспространенные гнойничковые поражения кожи, гнойные конъюнктивиты, отиты (в том числе катаральный отит). Лишь в редких случаях легкого течения неосложненной ОРВИ (ринофарингит) антибиотик не назначается – и то только у детей с относительно благополучным фоном (незначительная степень недоношенности, отстутствие анамнестических указаний на внутриутробную инфекцию, нетяжелая перинатальная энцефалопатия).
Безусловным показанием для назначения антибиотикотерапии недоношенному новорожденному является наличие у него любого инфекционно-воспалительного процесса, включая так называемые малые инфекции, например, нераспространенные гнойничковые поражения кожи, гнойные конъюнктивиты, отиты (в том числе катаральный отит). Лишь в редких случаях легкого течения неосложненной ОРВИ (ринофарингит) антибиотик не назначается – и то только у детей с относительно благополучным фоном (незначительная степень недоношенности, отстутствие анамнестических указаний на внутриутробную инфекцию, нетяжелая перинатальная энцефалопатия).
Спорный вопрос о так называемом профилактическом применении антибиотиков
у маловесных недоношенных из группы риска по реализации внутриутробной и интранатальной инфекции (больная мать, длительный безводный период и т.п.), как правило, решается в пользу назначения антибиотика, так же как и в случаях так называемых неинфекционных пневмопатий. К условно “профилактическим” можно отнести также назначение антибиотика для “прикрытия” гормональной кортикостероидной терапии и некоторых вмешательств (катетеризации, переливания крови и т.п.).
Выбор антибиотика для недоношенного ребенка – ответственный момент, во многом определяющий эффективность лечения. При выборе препарата следует учитывать следующие факторы:
• вид возбудителя
(в начале лечения часто лишь предполагаемый) и его штамм;
• чувствительность возбудителя
(также в начале лечения – предполагаемую, через 2–3 дня после получения результатов бактериологических анализов в терапию могут быть внесены коррективы). В последние годы высказывается мнение о том, что параметры чувствительности микробов in vitro не всегда совпадают с таковыми in vivo и нет необходимости строго следовать им при назначении препаратов;
• локализация и степень тяжести инфекционного процесса
(при нетяжелых локальных поражениях возможно пероральное применение препарата; при тяжелых, как правило, – сочетание пероральных и парентеральных средств);
• сопутствующие состояния и премобидный фон
(предпочтение парентеральных препаратов при тяжелом дисбактериозе или внутривенного введения у крайне маловесных детей с неразвитой мышечной тканью).
Все антибиотики можно условно разделить на 2 группы – препараты первого выбора
назначают, когда нет оснований думать о лекарственной устойчивости флоры (полусинтетические пенициллины, аминогликозиды I поколения, цефалоспорины I поколения);
препараты второго выбора
направлены на преодоление устойчивых штаммов (аминогликозиды и цефалоспорины III–IV поколения, современные макролиды). Существуют и препараты третьего выбора (или
препараты резерва
), применяемые при крайне тяжелых формах заболеваний с полирезистентной флорой (карбапенемы).
У недоношенных детей в основном сразу используются препараты второго выбора: применение антибиотиков первого ряда у них неэффективно и лишь способствует отсрочке манифестных проявлений инфекционного процесса, маскирует клинические симптомы. У детей периода новорожденности даже по жизненным показаниям не должны использоваться препараты, обладающие высокой токсичностью (фторхинолоны).
Схема 1. Допустимые сочетания антибиотиков у недоношенных детей при одновременном применении (Г.В. Яцык)
Особенности дозировки антибиотиков
Дозировки используемых в неонатологии антибиотиков для недоношенных детей и кратность их введения представлены в табл. 1 (Г.В. Яцык, 1998 г.) Общий принцип подбора дозы для новорожденного ребенка – большее по сравнению со старшими детьми количество препарата на 1 кг массы тела
– сохраняется и у недоношенных детей. Это обусловлено большим процентным содержанием воды в организме новорожденного и большей относительной поверхностью тела.
Дозировки используемых в неонатологии антибиотиков для недоношенных детей и кратность их введения представлены в табл. 1 (Г.В. Яцык, 1998 г.) Общий принцип подбора дозы для новорожденного ребенка – – сохраняется и у недоношенных детей. Это обусловлено большим процентным содержанием воды в организме новорожденного и большей относительной поверхностью тела.
Комбинированная терапия
Комбинированная антибактериальная терапия у недоношенных детей должна проводиться с большой осторожностью; одновременное сочетание 2 (очень редко – 3) антибиотиков применяется лишь у детей с тяжелыми гнойно-воспалительными процессами (прежде всего при сепсисе), вызванными смешанной флорой. Допустимые сочетания антибиотиков представлены в табл. 2 и на схеме 1 (данные Н.В. Белобородовой).
Пути и кратность введения антибиотиков недоношенному ребенку
В связи с высокой проницаемостью и ранимостью слизистой желудочно-кишечного тракта у незрелых новорожденных, а также опасностью развития дисбиоза и язвенно-некротического энтероколита пероральные антибиотики использовались ограниченно. К тому же большинство инфекционных заболеваний у недоношенных детей по тяжести состояния требует более мощной терапии. В последние годы появились достаточно действенные антибактериальные и противогрибковые препараты для перорального применения (макролиды, амоксициллин/клавуланат и др.) Кроме того, установлено крайне негативное воздействие болевых раздражений на грудных детей, что делает необходимым ограничение внутримышечных и внутривенных инъекций
.
У новорожденных (особенно недоношенных) детей период полувыведения препаратов увеличен вследствие незрелости почек и печени. Поэтому кратность введения большинства препаратов не превышает у них 2 раз в течение суток
(за исключением пенициллинов); особенно популярными в неонатологии остаются препараты пролонгированного действия (рокситромицин, цефтриаксон), допускающие однократное применение. Некоторые исследователи (Н.В. Белобородова, О.Б. Ладодо) большинство парентеральных препаратов (в том числе аминогликозиды, цефалоспорины) предлагают вводить однократно – внутривенно или внутримышечно.
Продолжительность терапии
Продолжительность антибактериальной терапии и последовательность применяемых антибиотиков у недоношенного ребенка определяются индивидуально, они зависят от эффективности первичного курса антибактериальной терапии, которая оценивается по традиционным клиническим и лабораторным параметрам. Как правило, недоношенным детям со среднетяжелыми инфекционными процессами (омфалит, пневмония, отит и т.д.) проводят два последовательных курса антибиотика (второй курс с учетом чувствительности микрофлоры), каждый по 7–10 дней. При тяжелых заболеваниях (менингит, остеомиелит, сепсис) обычно используют не менее 3–4 курсов антибиотиков (или 2–3 курса; при первом – сочетание антибиотиков, обычно аминогликозида и цефалоспорина III–IV поколения).
Побочные явления и их профилактика
Наиболее распространенные у недоношенных новорожденных нежелательные побочные эффекты антибактериальной терапии обусловлены подавлением симбионтной микрофлоры и, как следствие, колонизацией организма условно-патогенными сапрофитами. В связи с этим даже после короткого курса антибактериальной терапии у недоношенных детей возможно развитие дисбиозов
– кандидоза кожи и слизистых, кишечного дисбактериоза. Реже у недоношенных отмечаются
токсические
(по типу идиосинкразии) и
аллергические реакции
на антибиотики.
Профилактика осложнений антибактериальной терапии начинается уже с ее правильного подбора, тщательного индивидуального контроля. Одновременно с назначением антибиотиков ребенку необходимо назначать противогрибковые средства
(леворин, флуконазол, амфотерицин В) и
средства, восстанавливающие микрофлору кишечника
(бифидум-бактерин и др.); причем использование последних продолжается не менее недели после окончания курса антибиотиков.
С целью снижения нагрузки антибиотиками на незрелый организм недоношенного ребенка в последние годы делаются попытки сочетания антибактериальной терапии со средствами, усиливающими неспецифическую защиту: иммуноглобулинами, лазеротерапией (использование низкоинтенсивного лазерного излучения на магистральные сосуды с целью иммуностимуляции), метаболитной коррекцией.
Противопоказания к назначению Цефтриаксона новорожденному ребенку
К основным противопоказаниям для назначения Цефтриаксона новорожденному ребенку относятся:
- непереносимость этого антибиотика или препаратов группы цефалоспоринов, пенициллинов или любого из бета-лактамных медикаментов (лекарственная аллергия на неизвестное средство требует проведения кожной пробы);
- недоношенность, если длительность жизни и внутриутробного развития меньше 41 недели;
- до 28 дней жизни при желтухе, повышенном уровне билирубина, высокой кислотности крови (ацидоз), снижении альбуминов;
- при необходимости одновременного введения растворов кальция.