При беременности многие женщины жалуются на то, что у них болят почки; для лечения подобных недугов лучше не прибегать к медикаментозным средствам, а использовать проверенные рецепты народной медицины.
То же самое касается и заболеваний мочевого пузыря: во время беременности лучшими терапевтическими препаратами окажутся чаи и настои из лекарственных растений.
В связи с тем, что у беременной женщины увеличивается нагрузка на почки и мочевой пузырь, а также ослаблен иммунитет, в этот период у нее часто развиваются различные заболевания этих органов: гестоз, пиелонефрит, цистит, а также обостряется мочекаменная болезнь.
Гестоз наблюдается у беременных во второй половине беременности. Для него характерны отеки, повышенное артериальное давление и наличие белка в моче.
Первыми признаками пиелонефрита являются слабость, головная боль и боли в области поясницы, а цистита — частые позывы и боль при мочеиспускании. При появлении этих симптомов необходимо пройти обследование у врача-уролога.
Это заболевание у женщины может протекать и бессимптомно, поэтому нужно регулярно сдавать мочу на анализ. Точный диагноз ставит и назначает лечение лечащий врач.
Том, чем лечить почки и мочевой пузырь во время беременности, используя народные средства, подробно рассказывается в данном материале.
Связано это с двумя причинами:
снижение тонуса мочевыводящих путей и одновременным возрастанием количества жидкости, которую необходимо отфильтровать; повышенное содержание воды необходимо для нормального развития малыша — она доставляет к нему питательные вещества, из нее же формируется и амниотическая жидкость, в которой плавает ребенок.
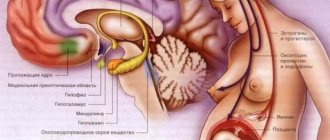
Снижение тонуса связано с усилением синтеза гормона прогестерона. В свою очередь, такой гормональный всплеск может спровоцировать отеки и инфекции. Именно поэтому будущая мама сталкивается с большим количеством неудобств, связанных с выделительной системой.
Частые посещения туалета
Начиная с самых первых месяцев беременности вас может беспокоить учащенное мочеиспускание. В первом триместре это связано с резкими гормональными изменениями в организме, наличием прогестерона и эстрогенов, которые вызывают перенасыщение кровью органов малого таза и, как следствие, усиленное выделение жидкости. Если при посещении туалета вы не чувствуете жжения и нет других неприятных ощущений, то тревожиться не стоит. Во втором триместре все более или менее приходит в норму, а вот в третьем придется снова побегать — теперь уже из-за того, что увеличившаяся матка давит на мочевой пузырь. К счастью, в это время финишная прямая уже не за горами, так что нужно набраться терпения и подождать. Что действительно может мешать в последние месяцы, так это непроизвольное мочеиспускание, проявляющееся при кашле, быстрой ходьбе или любых нагрузках. Это явление неприятное, но естественное, оно также вызвано давлением растущего плода на внутренние органы.
Что делать?
›› Старайтесь чаще опорожнять мочевой пузырь — минимум один раз в 2 часа.
›› Пользуйтесь специальными ежедневными урологическими прокладками, которые хорошо впитывают небольшое количество мочи и нейтрализуют неприятный запах.
›› Регулярно делайте упражнения Кегеля, которые не только позволят вам научиться контролировать процесс мочеиспускания, но и подготовят мышцы промежности к родам. Предлагаем вам самый простой вариант. Сядьте на стул, примите удобную позу. Попробуйте сжать мышцы промежности (представляйте, что задерживаете мочеиспускание), попытайтесь потянуть их вверх и удерживайте в таком положении хотя бы 8–10 секунд. Дыхание спокойное. После расслабьте мышцы промежности. Повторяйте 5 раз каждый день. В течение дня можно делать по 2–3 подхода. Постепенно вы научитесь выполнять упражнения стоя, что очень пригодится вам и после родов.
Боль в пояснице Растущая матка сдавливает почки и другие органы, что может привести к болезненным ощущениям в области поясницы со второго триместра.
Диагностика и лечение болезней почек при беременности
Все болезни гораздо легче лечатся в начальной стадии. Беременные женщины должны проходить тщательное и всестороннее обследование для того, чтобы выявить заболевания и принять немедленные меры.
Диагностировать проблемы с почками и определиться с названием недуга можно с помощью таких методов:
- биохимический и общий анализ крови;
- общий анализ мочи, клинический и по Нечипоренко;
- бакпосев мочи;
- УЗИ почек;
- КТ.
Лечатся такие пациентки под строгим мониторингом медиков. Женщина должна придерживаться диеты и всех рекомендаций врачей. В основном назначается комплекс препаратов со спазмолитическим действием, предлагаются мочегонные средства в таблетках и травах, а также антибиотики (при крайней необходимости) и уросептики.
Что делать?
›› Массаж крестца и поясницы с помощью теннисного мяча. С силой прокатывайте мячик ладонью, стараясь размять болезненные области, а лучше попросите мужа это сделать.
›› Попробуйте вместо стула использовать большой надувной мяч — фитбол. Сидение на нем позволяет разгрузить связки и расслабить поясницу.
›› Хорошо снимают боли в пояснице плавание и йога. Одну из йогических асан «кошка-корова» вы можете без труда практиковать дома. Станьте на четвереньки, руки на ширине плеч, пальцы направлены вперед, колени на ширине бедер. На вдохе прогните позвоночник вниз, голову запрокиньте наверх (позиция «кошка»). На выдохе округлите позвоночник вверх, голову опустите и посмотрите в пупок (позиция «корова»). Движение плавное, голова поднимается и опускается последней. Постепенно можно увеличить скорость. Это упражнение хорошо выполнять на любом сроке беременности.
Отеки В последнем триместре вас могут беспокоить отеки стоп, кистей рук, лица, особенно после сна. Если они незначительны, не стоит беспокоиться. Максимум, с чем вам придется столкнуться, так это с отказом от колец и со сменой обуви. Если из-за отеков вы значительно прибавили в объемах, в моче обнаружен белок, а вас беспокоит повышенное давление — это веский повод для врачебного контроля. Все вышеперечисленное является признаком гестоза — тяжелого осложнения беременности. Чтобы избежать такой ситуации, постарайтесь сохранить функцию почек в норме.
Что делать?
›› Пейте достаточное количество жидкости — не менее 1,5 л в день. Помните, что даже при возникновении отеков нельзя ограничивать потребление воды. Иначе организм попытается ее задерживать, и отеки увеличатся. Соответственно, повысится нагрузка на почки. Застой и концентрация мочи могут привести к инфекции.
›› Избегайте употребления сладких газированных напитков, острых и слишком соленых приправ, которые могут раздражать мочевыводящие пути. Откажитесь от больших количеств кофе и черного чая, постарайтесь привыкнуть к травяным чаям с толикой меда и клюквенному морсу, способствующему восстановлению здоровья почек.
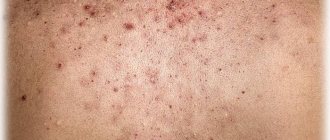
Риск инфекций Связан с тем, что на фоне беременности сильно меняются гормональный фон, микрофлора мочевыводящих путей и плотность их оболочек — все это способствует проникновению инфекции. В период ожидания крохи вас могут подстерегать два крайне неприятных заболевания.
* Цистит — инфицирование и воспаление слизистых оболочек мочевого пузыря. Наиболее распространенный признак инфекции мочевого пузыря — чувство жжения при мочеиспускании. Моча имеет сильный и неприятный запах, иногда может включать кровь и слизь, женщину беспокоят чувство тяжести или спазматические боли внизу живота, ложные позывы к мочеиспусканию. В острых случаях возможно повышение температуры.
Что делать?
Гораздо проще предупредить развитие цистита, чем потом лечить его. Для этого: ✓ Пользуйтесь специальной пенкой для интимной гигиены, чтобы не нарушить микрофлору влагалища и уретры. ✓ Не переохлаждайте область почек и малого таза. ✓ Пейте больше жидкости, чтобы слизистые мочевыводящих путей хорошо омывались. При этом избегайте кофе, соков цитрусовых и газированных напитков, которые оказывают на слизистые раздражающее действие.
* Пиелонефрит — инфекционное воспаление почек. Если заболевание возникает впервые во время беременности, его называют «гестационный пиелонефрит» или «пиелонефрит беременных». Женщины, больные пиелонефритом, составляют группу высокого риска по возникновению таких осложнений беременности, как невынашивание, гестоз, внутриутробное инфицирование и отставание плода в росте. Самым грозным осложнением является острая почечная недостаточность — состояние, при котором почки полностью или частично прекращают свою работу. Риск столкнуться с этим заболеванием повышается к третьему триместру. В этот период объем почек у беременной женщины увеличивается в несколько раз. В почках может скапливаться до 150 мл мочи вместо положенных трех-пяти — этот застой, в свою очередь, может привести к инфекции. Помимо физиологической предрасположенности, пиелонефрит у беременных может быть обусловлен несоблюдением личной гигиены, ведь один из его возбудителей — кишечная палочка — может проникнуть в уретру из анального прохода.
Острый пиелонефрит начинается с повышения температуры до 38–40°C, озноба, головной боли и боли в конечностях. Выраженные признаки интоксикации (тошнота, рвота) сопровождаются болями в пояснице, усиливающимися при дыхании.
Как можно помочь
Если у женщины во время беременности проявились заболевания почек, ей необходимо как можно скорее посетить хорошего нефролога. Обычно врач рекомендует прохождение ультразвукового исследования. Дополнительно женщине назначается анализ мочи. После уточнения диагноза будущей маме выписывают соответствующее лечение.
Особенности медикаментозной терапии
Лечение в первую очередь предполагает купирование инфекционного процесса. Для этого больной назначается прием таких средств:
- обезболивающих препаратов;
- спазмолитиков;
- жаропонижающих медикаментов;
- уроантисептиков;
- седативных медикаментов;
- противовоспалительных лекарств;
- мочегонных медикаментов;
- витаминов.
Лечение предполагает и проведение детоксикации организма. Это необходимо для выведения из организма токсичных веществ. В результате симптомы интоксикации станут мене выраженными или исчезнут.
В некоторых случаях будущей маме назначаются антибиотики. Обычно при воспалении почек женщине рекомендован прием Цефазолина и Цефтриаксона. Цефазолин назначается только в исключительных случаях. Он вводится как в вену, так и внутримышечно. Инъекции препарата проводятся как в утреннее, так и в вечернее время.
Необходимость госпитализации
Иногда воспаление почек во время вынашивания малыша требует незамедлительной госпитализации. Стационарное лечение осуществляется только под контролем квалифицированных гинекологов и нефрологов. Для того чтобы роды прошли благополучно, женщинам назначается прохождение “позиционного лечения”. Оно заключается в том, что больной определяют специальные физкультурные упражнения.
Для того чтобы роды были успешными, женщине необходимо регулярно выполнять такое действие: лечь на здоровую сторону, подтянуть к себе колени и согнуть руки в локтях. После этого матка продвигается, что способствует понижению давления на мочеточники. Если это не помогает, то будущей маме назначается катетеризация мочеточника. После этого женщина обычно быстро выздоравливает.
При обнаружении нагноения будущей матери необходима срочная хирургическая помощь. Операция назначается и при диагностировании блуждающей почки. Это помогает несколько облегчить роды. Хирург аккуратно вскрывает гнойники и купирует прогрессирование патологического процесса. Если у больной диагностируется блуждающая почка, то доктор делает несколько проколов и производит фиксацию органа.
О чем важно помнить
Для обеспечения безопасных родов будущей маме назначается специальная диета. Она предполагает соблюдение режима питания и питья. Женщина обязана отказаться от употребления соленых, острых и сладких продуктов. Кроме того, необходимо исключить приправы и копчености.
Лежать нужно на здоровой стороне. Если у больной диагностировано правостороннее воспаление, то спать следует только на левом боку или на спине. Огромное внимание уделяется нормализации функционирования кишечника.
Для обеспечения безопасных родов женщине рекомендуется употреблять больше качественной кипяченой воды. Но если заболеванию почек сопутствуют сильные отеки, то суточное количество потребляемой жидкости нужно уменьшить. Иногда для облегчения симптоматики женщине назначается физиотерапия и прием медикаментов, обладающих антисептическим воздействием.
Что делать?
Лечение пиелонефрита назначается врачом в зависимости от анализов и течения болезни, проводится стационарно в отделении патологии беременных в родильном доме и длится 4–6 недель. Обязательно производятся посев мочи для выявления микрофлоры и определения чувствительности ее к антибиотикам, общий и биохимический анализ крови, а также УЗИ почек. Стоит отметить, что при благоприятном течении беременности и успешном лечении заболевания показаны естественные роды (при отсутствии медицинских показаний для кесарева) — при кесаревом сечении велика вероятность инфекции.
Зачем нужны анализы мочи Направление на них будущая мама получает ежемесячно. Такая частота отнюдь не перестраховка, ведь по цвету, наличию осадка, биохимии мочи врач может сделать вывод о состоянии выделительной системы. По результатам анализа диагностируются воспаление, различные нарушения функций почек и мочевого пузыря. ✿ Относительная плотность мочи, или ее удельный вес в норме колеблется от 1010 до 1025 г/л. Повышение этой цифры может зависеть от наличия в моче белка — это один из признаков того, что почки не справляются с нагрузкой. Такое явление называется «нефропатия», оно чаще всего сопровождается отеками и высоким давлением и требует усиленного внимания врача. ✿ Кислотность мочи обычно зависит от характера питания: к примеру, у вегетарианцев реакция ближе к щелочной. Норма колеблется от 4,5 до 8. Повышение pH может указывать на патологию почек, понижение — на нарушение калиевого обмена или ранний токсикоз. ✿ Повышенное количество лейкоцитов может указывать на воспалительный процесс в почках, в частности, на пиелонефрит беременных.
Общие принципы лечения
При первых тревожных признаках заболеваний почек важно не медлить с посещением врача. Чем раньше женщина обратится к специалистам, тем больше шансов на хороший прогноз и сохранение беременности. Назначать лечение может только врач индивидуально для каждой пациентки в соответствии с поставленным диагнозом, сроком беременности, общего состояния пациентки.
При легких формах, врач может назначать фитопрепараты (Фитолизин, Канефрон), которые будут оказывать противовоспалительное, противомикробное действие, также строгую диету. Если диагностируются инфекционные заболевания, появляется потребность в приеме антибиотиков, а также стационарном лечении.
Антибактериальные препараты занимают важную часть в лечебной терапии. Они оказывают действие на очаг инфекции, снимают воспалительные процессы, снижают риск обострений. Беременным антибиотики подбираются индивидуально. На практике чаще всего используют:
Лечение антибиотиками может занять от 7 до 14 дней. В процессе их приема беременная должна находиться под наблюдением врача.
Терапия любого почечного заболевания включает прием и других лекарственных препаратов, но назначать их может только лечащий врач. Важное место в лечении отводиться питанию. Женщине нужно ограничить или полностью исключить употребление соли, жирных и острых продуктов питания. При подобных патологиях рекомендуется стол №7 — состоит из употребления качественной, витаминизированной и полезной пищи.
Самостоятельно лечить подобные болезни крайне опасно не только для женщины, но и будущего ребенка. Своевременное обращение к специалисту поможет устранить симптомы, снизить риск осложнений, выносить и родить здорового малыша.